Что значит если сломалось обручальное кольцо
Привезём безопасно и бесплатно
Обратный звонок 8 800 775-95-57
Обратный звонок 8 800 775-95-57
Получи подборку книг от Литрес
Описание и характеристики
Артикул товара ТМАГЕ233Б
Кольцо обручальное из белого серебра 925 пробы. Вид обработки: родирование белое
Цвет металла
Обработка металла
— Родирование
Количество камней
— Без вставок
Исполнение
— Полновесное
Основная вставка
— Без вставки
Форма кольца
— Классическое
Отзывы
Пока нет отзывов
Написать отзыв
c 8:00 до 19:00 (Звонок по России бесплатный)
Следите за нами в:
- Доставка
- Возврат
- Оформление заказа
- Примерка
- Подарочная упаковка
- Оплата заказа
- Оплата доставки
- Подарочные карты
- Кредит и рассрочка
- Карта сайта
- Скупка золота
- Семейный клуб
- Трейд-ин
- Видеоконсультация
- FAQ
- Салоны
- Контакты
- Оферта
- Конфиденциальность
- Флагманский салон
- Соглашение на использование изображений
Мы принимаем к оплате:
РЕМОНТ ЮВЕЛИРНЫХ ИЗДЕЛИЙ. Как портятся украшения?

В вашей корзине пусто
В каталоге вас ждет большой выбор украшений на любой случай
Источник: www.ourgold.ru
Биохимический анализ крови – норма и расшифровка

Помогает оценить функцию органов и систем биохимический анализ крови. Лабораторная диагностика назначается при подозрении на патологии пищеварительного тракта, сердечно-сосудистой и выделительной систем, обмена веществ. Биохимия крови проводится на этапе постановки диагноза и в процессе лечения для оценки его эффективности.

Результаты часто назначаемых биохимических исследований
Стандартная форма анализа 228-У, утвержденная Минздравом, содержит 40 кровяных показателей. Но в большинстве случаев достаточно меньшего числа исследований. Нормативы часто определяемых кровяных параметров указаны в таблице. Поскольку в различных медицинских учреждениях лабораторные методы различаются, референсные значения могут варьироваться.
| Анализ | Норма |
| Общий белок, TP, г/л | 60,0–80,0 |
| Альбумины, ALB, г/л | 35,0– 52,0 |
| Глюкоза (сахар), GLUC, ммоль/литр | 4,0 – 6,0 |
| Мочевая кислота, UREA, мкмоль/л, | 136,0– 397,0– женщины |
| 250,0– 452,0 – мужчины | |
| Мочевина, UA, ммоль/л | 2,5– 8,3 |
| Креатинин, мкмоль/литр | 44,0 – 80,0 – женщины |
| 62,0 – 106,0 – мужчины | |
| Аланинаминотрансфераза ALT, АЛТ, АлАт, Ед/л | До 32,0– женщины |
| До 40,0– мужчины | |
| Аспартатаминотрансфераза, AST, АСТ, АсА, Ед/л | До 33,0– женщины |
| До 45,0 – мужчины | |
| Щелочная фосфатаза, ALP,Ед/л | До 140,0 |
| Холестерин, CHOL, ммоль/литр | 5,2– 6,5 |
| Триглицериды, ммоль/литр | 1,7 |
| Билирубин прямой, BILT, мкмоль/л | До 21,0 |
| Билирубин непрямой, BILD, мкмоль/л | До 5,1 |
| Амилаза ( общая) AMY, Ед/л | 30,0– 100,0 |
| Калий, K, ммоль/литр | 3,50– 5,0 |
| Натрий, Na, ммоль/литр | 136,0– 145,0 |
| Хлор (Cl) | 98,0 – 107,0 |
Общий белок
- дефицит белковой пищи в рационе;
- воспалительные процессы в желудочно-кишечном тракте, препятствующие всасыванию протеинов;
- нарушение функции печени, участвующей в формировании белковых соединений;
- болезни почек, сопровождающихся потерей белка с мочой.
Причины повышения показателя — гиперпротеинемии:
Народные приметы про кольцо
- инфекции, ревматизм, красная волчанка, сопровождающиеся выделением белков-иммуноглобулинов;
- образование белковых антител в ответ на рост злокачественных опухолей;
- разрушение красных кровяных телец – эритроцитов, сопровождающееся выходом из них белка;
- ожоги и травмы, при которых в кровоток попадают белковые соединения из поврежденных тканей.
Ложная гиперпротеинемия наблюдается при физических нагрузках, поэтому накануне сдачи анализа нельзя заниматься спортом и тяжелым физическим трудом.
Альбумин
Альбумин –белок, составляющий 60% объема протеинов в плазме. Соединения участвуют в транспортировке химических веществ и во многих обменных процессах, поэтому падение их концентрации нежелательно. Уровень белков уменьшается при болезнях почек, поражениях печени, онкологии, ревматизме, дисфункции щитовидной железы, тяжелых инфекциях. Повышение характерно для обезвоживания.
Уровень сахара (глюкозы)
Анализ показан при симптомах, характерных для сахарного диабета – повышенной жажде, кожном зуде, плохом заживлении ран, появлении глюкозы в моче. Исследование проводят при слабости и обмороках, которые могут быть вызваны гипогликемией – падением сахара в крови. Биохимию назначают диабетикам для контроля эффективности назначенных препаратов.
Контролировать сахар нужно беременным – у женщин в этот период нередко возникает гестационный диабет, связанный с нехваткой инсулина для мамы и будущего малыша.
Повышенный сахар наблюдается и при других заболеваниях:
- дисфункции щитовидной железы и надпочечников;
- хроническом панкреатите;
- почечной недостаточности.
Гипогликемия –падение уровня глюкозы развивается при недостаточности надпочечников, хроническом алкоголизме, длительном голодании, болезнях печени, дисфункции гипофиза, передозировке антидиабетических препаратов.
Мочевая кислота
Мочевая кислота образуется при разложении пуриновых веществ, содержащихся в белковой пищи и фасоли. В норме соединение выделяется почками и выводится с мочой, но при сбое обменных процессов возникает урикемия –повышение концентрации кислоты в крови. Развивается подагра – суставы больших пальцев ног опухают и болят.
Урикемия наблюдается и при других заболеваниях:
- почечной недостаточности;
- нарушении функции щитовидной железы;
- сахарном диабете;
- онкозаболеваниях.
Снижение показателя ниже референсного значения происходит при сбое обменных процессов, спровоцированных алкоголизмом и отравлениями.
Мочевина
Это вещество образуется при расщеплении белков и аминокислот печенью, затем фильтруется почечными структурами и выделяется с мочой.
Причина повышения показателя – уремии:
- воспалительные процессы в почках, почечная недостаточность, опухоли мочевыводящих путей, почечнокаменная болезнь;
- кровотечения из желудочно-кишечного тракта;
- тяжелый декомпенсированный сахарный диабет.
Причины снижения показателя:
- гепатиты, печеночная недостаточность и цирроз печени, сопровождающиеся нарушениям белкового обмена;
- снижение всасывания белка в кишечнике из-за воспалительных процессов – колитов.
Понижение уровня мочевины может регистрироваться при беременности – такое состояние связано с усиленной работой почек и не представляет опасности.
Креатинин
Креатинин образуется из другого биологического вещества– креатина в процессе работы мышц и выводится почками. Почечная недостаточность сопровождается ростом показателя –кретининемией.
Повышенный креатинин может иметь и другие причины:
- разрушение сердечной мышцы, вызванное инфарктом миокарда;
- травмы и ожоги, сопровождающихся повреждением мышечных структур;
- появление препятствия на пути оттока мочи – камня, опухоли;
- чрезмерные физические нагрузки;
- рацион с преобладанием мясной пищи;
- повышенная температура, сопровождающаяся сгущением крови.
Снижение креатинина возникает при атрофии мышц и недостатке белка в пище. Поэтому биохимический анализ желательно сдавать здоровым людям на фоне диет и интенсивных спортивных тренировок.
АЛТ (АЛаТ), АСТ (АСаТ), коэффициент де Ритиса
Два фермента аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ) находятся в одних и тех же органах– сердце, печени, мышцах. Содержание АЛаТ выше в печеночных клетках – гепатоцитах, в сердечных и мышечных тканях преобладает АСаТ.
Для сравнения показателей применяется Коэффициент де Ритиса, который показывает, какой из органов поражен сильнее – печень или сердце. Чтобы правильно прочитать результат, вычисляют соотношение АСТ/АЛТ=0,8– при болезнях печени оно уменьшается, а при кардиопатологиях – увеличивается.
Причины повышения АЛат и АСаТ:
- вирусный гепатит и другие заболевания, сопровождающиеся гибелью клеток– гепатоцитов;
- прием гепатотоксичных препаратов, отравления;
- печеночная ишемия – недостаток кровотока в сосудах органа;
- цирроз печени;
- ИБС и инфаркт миокарда
Щелочная фосфатаза
Щелочная фосфатаза (ЩФ)– группа ферментов, содержащаяся в печени, костях и тонком кишечнике. Их функция – отделение фосфора от соединений для последующей доставки к органам и тканям.
Рост концентрации фосфатазы регистрируется при холестазе– застое желчи, поэтому биохимия крови назначается для выявления непроходимости желчевыводящих путей. Поскольку фермент в большом количестве содержится в костях и кишечнике, биохимию назначают при подозрении на опухоли костной ткани, воспалительные процессы в пищеварительном тракте, болезнь Крона.
Контроль ЩФ необходим во время беременности. Падение активности фермента характерно для недостаточности плаценты – ее неспособности обеспечивать плод питательными веществами.
Щелочная фосфатаза повышается при целом ряде заболеваний:
- холецистите, желчекаменной болезни, атонии желчевыводящих путей;
- опухолях, сдавливающих желчевыводящие протоки;
- циррозе печени;
- инфекциях, сопровождающихся поражением печеночных клеток;
- злокачественных опухолях костей;
- генетических аномалиях, сопровождающихся костными деформациями – при таких патологиях ЩФ может увеличиваться в 15– 20 раз;
- гиперпаратиреозе –усиленной выработке гормонов паращитовидными железами, дисбаланс сопровождается разрушением и размягчением костной ткани;
- инфаркте миокарда;
- колите, болезни Крона, опухолях ЖКТ
Снижение показателей наблюдается при тяжелом малокровии, после переливания крови, при снижении функции щитовидной железы, нехватке в рационе магния и цинка.
Холестерин, триглицериды
Холестерин (холестерол) – многоатомный спирт, повышающий устойчивость мембран клеток. Соединение участвует в выработке витамина D, синтезе гормонов и желчных кислот. Половина его образуются в печеночных клетках, 15% – в кишечнике 1% в коже, остальное количество поступает с пищей.
В организме холестерол связывается с белками-аполипопротеинами с образованием комплексов-липопротеинов с разной плотностью:
- очень низкой — ЛПОНП;
- низкой – ЛПНП;
- высокой – ЛПВП.
Первые виды два типа соединений «плохие» – они откладываются на стенках сосудов и образуют атеросклеротические бляшки. «Хорошая» высокоплотная форма растворяет такие отложения. Чтобы правильно расшифровывать данные, одновременно с определением уровня холестерола назначают исследование на триглицериды, входящие в состав липопротеинов.
1,1 – мужской показатель и 1,4– женский
Рост «плохих» фракций холестерола вместе с падением «хороших» указывает на высокий риск поражения сосудов. Могут развиться сахарный диабет, гипертония, ишемическая болезнь, инфаркт миокарда. Причины такого состояния – неправильное питание с преобладанием жирной, жареной, углеводистой пищи, переедание, ожирение, низкая физическая активность. Концентрация холестерина также повышается при застое желчи, нарушении функции щитовидной железы.
Билирубин – прямой и непрямой
Билирубин– желчный пигмент, который образуется при распаде красных кровяных телец и выводится через желчевыводящие протоки. При печеночных патологиях и нарушении оттока соединение попадает в кровяное русло. Возникает билирубинемия – повышение референсного значения.
- вирусные гепатиты;
- механическая желтуха, вызванная нарушением оттока желчи;
- опухоли печени и желчного пузыря.
Повышение билирубина также наблюдается при заболеваниях, сопровождающихся массивным разрушениям красных кровяных клеток –гемолитической анемии, отравлениях, мышиной лихорадке (ГЛПС). Билирубинемия регистрируется при приеме препаратов, влияющих на печеночную функцию. Скопление пигмента в организме сопровождается симптомами желтухи – изменением цвета кожи, пожелтением склер, ночным зудом.
В плазме содержится две фракции билирубина:
- непрямой или свободный – растворимая форма, концентрация которого растет при механической желтухе и вирусном гепатите;
- непрямой – растет при разрушении красных кровяных тел– эритроцитов.
Поэтому для постановки диагноза определяют уровень всех билирубиновых соединений.
Общая амилаза
Ферменты– амилазы служат для расщепления углеводов. Вещества синтезируются железами – слюнной и поджелудочной и сразу выводятся в кишечник, поэтому в кровяной плазме обнаруживаются в минимальном объеме.
Концентрация амилаз снижается при сниженной функции поджелудочной железы. Стойкий дефицит фермента характерен для муковисцидоза – генетического заболевания, сопровождающегося нарушением функции всех желез.
Электролиты – калий, натрий, хлор
Электролиты, в отличие от других компонентов плазмы, имеют электрический заряд. У калия и магния он положительный, поэтому их называют катионами. В организме они отвечают за транспорт жидкости, поддержание внеклеточного и внутриклеточного давления. Электролиты участвуют во многих метаболических обменных реакциях, активируют ферменты.
Достаточный объем калия важен для работы сердца. Ткань органа содержит большое количество клеток-кардиомиоцитов, чувствительных к потере микроэлемента. Калиевая недостаточность провоцирует ишемическую болезнь и аритмию. Натрий необходим для роста, функционирования нервов и мышц, транспортировки ионов водорода.
Поэтому два этих электролита оценивают вместе, совместно с ними исследуются показатели отрицательных ионов – катионов хлора. Значительное увеличение разницы между анионами и катионами – анионного окна указывает на присутствие в организме токсинов, нарушение электролитного обмена, вызванных сахарным диабетом.
Биохимическое исследование способно многое рассказать о состоянии организма, поэтому его назначают практически при всех жалобах. Исследование рекомендуется и при отсутствии проблем со здоровьем. Изменения в крови появляются раньше других симптомов, что позволяет вовремя поставить диагноз и начать лечение. Правильно читать анализ, не имея определенного багажа знаний, очень сложно. Поэтому с результатами лучше обратиться к врачу, который выявит отклонения от нормы, объяснит их причину, назначит дополнительную диагностику и проведет лечение.
Популярные услуги
Анализ крови на щитовидную железу
Источник: medcentr-sitimed.ru
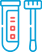
Что делать если болит зуб под пломбой
Для восстановления функций и формы зуба, разрушенного кариесом, стоматологи рекомендуют пройти процедуру пломбирования. При ней врач удаляет кариозную зубную поверхность без удаления нерва, вычищает пораженное болезнью место, заполняя его пломбировочным материалом. Установленная на зуб пломба защищает его от повторного инфицирования кариесом и оберегает чувствительные ткани на пломбированной зубной единице.
Зачастую пациенты после данной процедуры ощущают зубную боль под пломбой. Если процесс пломбирования был проведен правильно – в соответствии со стоматологическим протоколом, то болезненные ощущения должны быстро пройти.
Однако, что делать, если болит зуб под пломбой продолжительное время? Запломбированный зуб может болеть по нескольким причинам:
- Некорректный диагноз, после которого зуб болит под пломбой.
- Ошибки стоматолога во время проведения пломбирования, что говорит о некомпетентности врача.
- Использование некачественных пломбировочных материалов.
- Аллергическая реакция или полимеризационный стресс. Особенно этот фактор заметен при боли после световой пломбы.
- Перегрев зуба с пломбой.
- Несоответствие установленной пломбы прикусу.
- Плохая зачистка кариозных поражений.
Чтобы узнать почему болит зуб после процедуры пломбирования, необходимо, в первую очередь, выявить причину возникновения болевых ощущений.
Важно! Стоит учитывать, что продолжительная зубная боль после установки пломбы, которая сохраняется более одного дня, относится к стоматологическому отклонению. Пациент должен обратится в клинику без промедления за медицинской помощью.
Вопросы и ответы по: болит зуб под пломбой
Наиболее частые вопросы, которые задают пациенты после пломбирования зуба, касаются болезненных ощущений.
- Вопрос: «Месяц назад мне с помощью пасты для убивания нерва и установки временной пломбы залечили зуб, а он болит при нажатии. Также возле него напухла десна со стороны щеки. После выпадения временной пломбы, новую я не устанавливала. Что делать? Это связано с корнем или нервами?»
Ответ: «Скорее всего, воспалилась надкостница, так как вовремя не пролечили каналы. Нужно было их долечить и поставить постоянную пломбу. В вашем случае нужно удалять зуб, но, если обратиться срочно к врачу, то есть небольшой шанс его сохранить.» - Вопрос: «Может ли болеть зуб после пломбирования? Прошло уже 2 часа после того, как поставили пломбу, но я чувствую небольшую боль.»
Ответ: «Несильная боль в запломбированном зубе – это естественная физиологическая реакция на оперативное вмешательство в зубную полость. Периодические болезненные ощущения могут ощущаться на протяжении 2 месяцев до полного заживления. Они пройдут, если только боль не станет более сильной и нарастающей.» - Вопрос: «Вчера поставили пломбу, а зуб все-равно болит. Возле него появилась небольшая сыпь и зуд. Нет сил больше терпеть, что делать?»
Ответ: «Нужно обратиться к врачу для замены пломбы. У вас развилась аллергическая реакция на нее. Это достаточно редкое явление.» - Вопрос: «Неделю назад мне лечили кариес и поставили пломбу на 6 единицу внизу. Но зуб не перестал болеть. Особенно он беспокоит ночью, от пульсирующей боли не могу спать. Должен ли болеть зуб после пломбирования?»
Ответ: «Скорей всего, стоматолог Вам лечил глубокий кариес на фоне периодонтита или хронического пульпита и допустил ошибку, руководствуясь только визуальным осмотром ротовой полости. В любом случае, необходимо было делать рентгеновский снимок пораженного кариесом зуба. Нужно срочно убрать пломбу и пролечить каналы.» - Вопрос: «2 недели назад поставили без удаления нерва постоянную пломбу, но мне до сих пор больно жевать. К тому же, зуб реагирует на холодную и горячую пищу и временами появляется ноющая боль.»
Ответ: «Такие симптомы могут указывать на развитие хронического пульпита или развития абсцесса внутри зуба.»
Если появились различные боли в зубе после процедуры пломбирования, то единственная рекомендация – обратиться к квалифицированному специалисту. Ведь причины могут быть совершенно разные.
Болит зуб после удаления нерва и пломбирования
Разобраться с тем, почему болит зуб после удаления нерва и пломбирования его каналов поможет только врач-стоматолог после обследования. Самостоятельно лечить зубы без определения диагноза – крайне не рекомендуется.
В стоматологической практике процедура лечения каналов зуба посредством удаления нерва относится к достаточно сложным манипуляциям. Нередки случаи врачебной ошибки. Они чреваты различными осложнениями, при которых запломбированный зуб продолжает болеть.
Основной причиной того, что беспокоит «мертвый зуб» (без нерва) является:
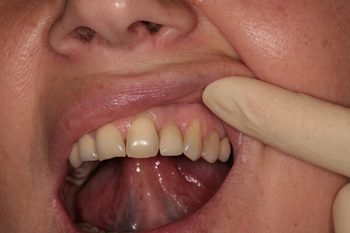
- выведение пломбировочного материала за верхушку зуба – это происходит вследствие неправильного определения
- рабочей зубной длины;
- врач неправильно запломбировал канал;
- в канале произошел отлом инструмента;
- корневая перфорация зуба;
- если зуб ноет, то возможна аллергия на пломбировочный материал.
Стоит учитывать, что зуб под пломбой может болеть и без нерва. Ведь при процедуре изъятия из корневого канала достают лишь его небольшую часть, которая ответвляется от главного нервного ствола. К тому же, при удалении и пломбировке каналов – повреждаются зубные ткани. Когда на зуб воздействует анестетик, то боль — не чувствуется, она начинает быть ощутима после отхода от анестезии. Такие болезненные ощущения называют постпломбировочными.
После удаления нерва нередко могут беспокоить и соседние зубы, но создается такое ощущение, что болит именно пролеченный зуб. Опытный врач осмотрит зубной ряд для выявления и устранения данной проблемы. Однако, стоит «забить» тревогу, когда нерв удален давно, а зуб продолжает болеть – этот симптом может сигнализировать о развитии хронического пульпита или периодонтита.
Почему болит нерв под пломбой
Если после процедуры пломбирования в зубе болит нерв, то стоит обратить внимание на то, какая именно боль возникает — пульсирующая, периодическая, возрастающая. Причины этой боли могут быть только 2: естественная и вследствие нарушений при проведении процедуры лечения и пломбирования каналов, а также некорректно поставленный диагноз.
Болит зуб после пломбирования каналов
Часто пациентов стоматологической клиники беспокоит вопрос – почему болит зуб после ввода пломбировочного материала в канал зуба после удаления нерва. Так как любое вмешательство в организм имеет свои последствия, так и зубная боль является «отголоском» процедуры пломбирования.
Самыми распространенными причинами того, что зуб ноет после пломбировки каналов есть:
- ожоги и пересушивание дентина;
- аллергическая реакция на пломбировочный материал;
- разгерметизация пломбы;
- изменение прикуса;
- воздействие полимерализационных ламп;
- усадка пломбы.
Стоматолог обычно после процедуры консультирует о том, сколько болит по времени зуб под пломбой. Однако, если вы ощущаете нарастающие боли в запломбированном зубе больше 2 недель, нужно срочно обратиться к врачу. Такие боли могут возникать при отломе в канале инструмента, перфорации корней, а также неправильном лечении пульпита.
Почему болит десна после пломбирования зуба
Как правило, десна после пломбирования зуба не должна долго болеть. Но, если она все-таки болит, то нужно скорее распознать причину этому и устранить ее. Десна болит только в трех случаях:
- отторжение зубом установленной пломбы;
- непредвиденный прокол щеки шприцом во время укола антистетика, что может привести к воспалительному процессу в нем;
- неправильное лечение (нарушение техники пломбирования или неверный диагноз).
В такой ситуации требуется только квалифицированная помощь врача для устранения болевых ощущений.
Важно! Щеку для снятия боли категорически запрещается греть, иначе это может причинить более серьезные последствия. Можно только полоскать теплым содовым раствором.
Никогда нельзя заниматься самолечением, такие действия могут привести к плачевным результатам. Не стоит затягивать визит в стоматологическую клинику при малейших признаках «неправильной», ноющей боли в зубе под пломбой. Только квалифицированное обследование может выявить признаки «зарождения» хронических стоматологических заболеваний.
Наша клиника «Дент Престиж» предлагает лечение, отбеливание, удаление зубов в Южном Бутово или Марьино и другие стоматологические услуги по оптимальным ценам.
- Удаление зубов перед установкой брекетов
- Вакансии
- Почему после установки шатается имплант зуба
- Трещины эмали зуба после полировки
- О чем следует знать перед визитом к стоматологу
Источник: dent-prestij.ru
Остеохондроз грудного отдела позвоночника
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Запись онлайн
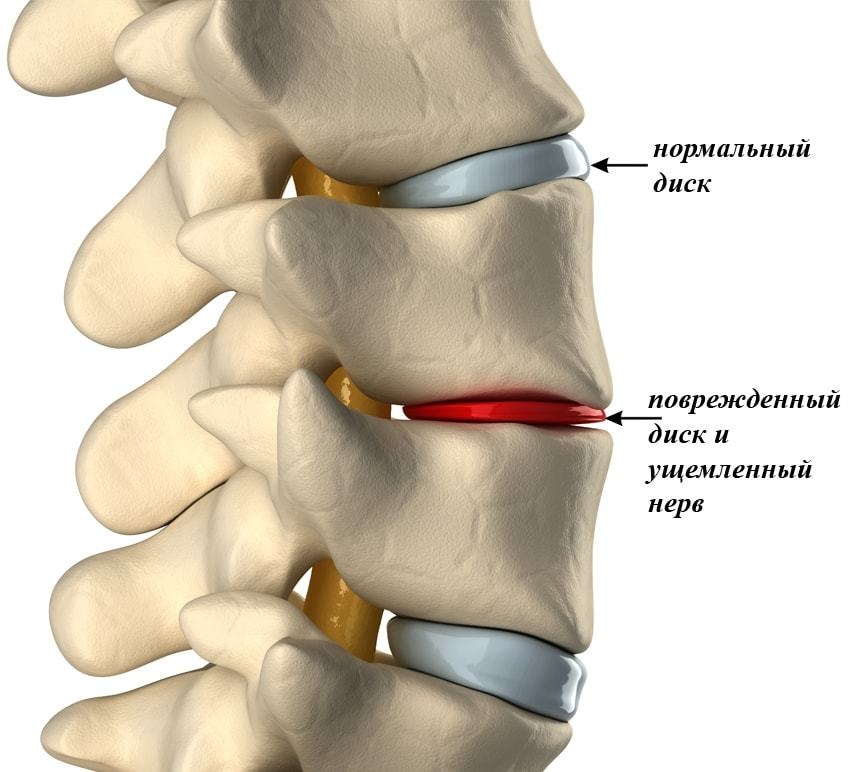
Грудной остеохондроз – это дегенеративное заболевание грудного отдела позвоночника. В первую очередь заболевание поражает межпозвоночные диски, что приводит к болям в спине и неприятным симптомам. Также к специфике заболевания относят преждевременное «старение» хрящевой ткани диска.
Остеохондроз может диагностироваться как в 20 лет, так и у пациентов среднего возраста.
Заболевание встречается реже других форм остеохондроза – шейного и поясничного. Это объясняется меньшей подвижностью грудного отдела, а также защищенностью мышечным корсетом и ребрами.
В грудном отделе 12 позвонков – от T1 до T12. Чаще всего поражаются самые нижние позвонки – T10, T11, T12.
Симптомы грудного остеохондроза
К симптомам остеохондроза грудного отдела позвоночника относятся:
- Боль в груди
- Затрудненное дыхание
- Усиливающаяся боль при глубоком дыхании
- Повышенная утомляемость
- Шаткая походка
- Ощущение сдавливания в области груди
- Сутулость
- Появление одышки
- Холод в ногах
- Боль в области пищевода
- Кашель
Боли при грудном остеохондрозе по своим особенностям подразделяются на дорсаго или дорсалгия.
Дорсаго – резкая боль в области груди. Она возникает при длительном пребывании в одной позе. При боли может осложняться дыхание.
Дорсалгия — умеренная боль в области пораженных дисков. При глубоком дыхании боль усиливается. Неприятные ощущения начинаются постепенно.
Причины развития грудного остеохондроза
Причины возникновения и развития грудного остеохондроза зачастую связаны с образом жизни пациента и неравномерной нагрузкой на позвоночник. Например, в зоне риска находятся люди, которые длительное время проводят в сидячем положении: удаленная или офисная работа у компьютера, частое вождение автомобиля.
Малоподвижный образ жизни нарушает работу кровеносной и лимфатических систем, а недостаточность нагрузки ослабляет мышечные ткани. При этом нагрузка на позвоночник в сидячем положении растет.
На возникновение грудного остеохондроза также могут повлиять перенесенные травмы позвоночника, избыточный вес и ослабленный иммунитет.
Остеохондроз также может развиваться у женщин, которые часто ходят на высоких каблуках или которые вынашивают ребенка.
Обострение грудного остеохондроза возможно при неудобной позе во сне, курении, посещении некачественного массажа, переохлаждении.
Осложнения
Дегенеративные процессы в грудном отделе позвоночника могут стать причиной развития следующих патологий:
- Компрессия спинного мозга – сдавление спинного мозга, которое приводит к снижению чувствительности в области живота, спины и груди.
- Кифоз – искривление позвоночника.
- Протрузия и грыжа позвоночника – выпячивание центра межпозвоночного диска, которое влияет на функциональность поджелудочной железы и кишечника.
- Межреберная невралгия – острые боли в межреберном пространстве.
Органы, на которых может сказаться осложнение, зависят от пораженного позвонка.
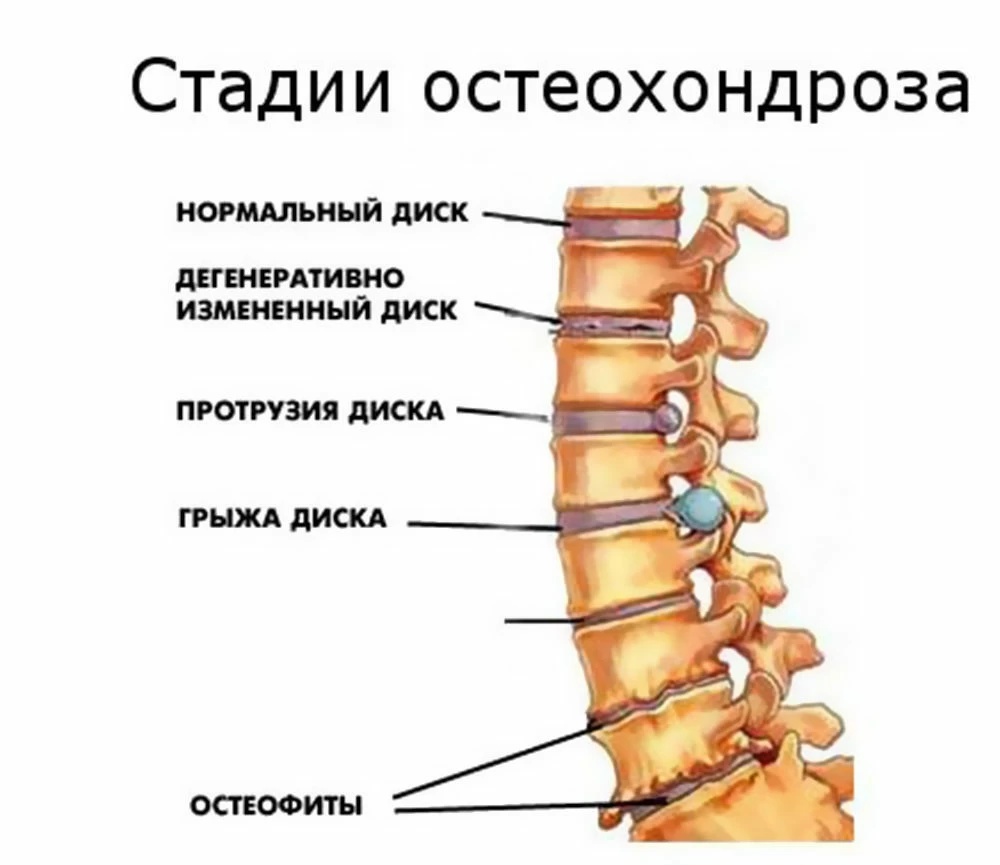
Степени развития грудного остеохондроза
- I степень – появляются несильные болевые ощущения, которые быстро проходят в удобном положении. В межпозвоночном диске теряется влага, а пульпозное ядро немного смещается. На эту стадию не всегда обращают внимание, потому что боль не доставляет сильного дискомфорта и быстро проходит.
- II степень – в межпозвоночном диске появляются трещины, удержание позвоночника в стабильном положении приводит к спазмам, болям в области спины и груди. Диск начинает терять свою упругость, а его высота начинает уменьшаться. Мышцы в области поражения становятся постоянно напряженными.
- III степень – происходит выпячивание центральной части межпозвоночного диска – пульпозного ядра. Из-за этого возникает межпозвоночная грыжа. Боли становятся постоянными, а хрящи начинают истончаться.
- IV степень – ткань фиброзного кольца сменяется на костную. Костная ткань начинает разрушаться
Диагностика грудного остеохондроза
При возникновении подозрений на остеохондроз грудного отдела позвоночника необходимо записаться на прием к терапевту или врачу-неврологу. На осмотре пациент рассказывает о своих жалобах, а врач проводит физический осмотр. При осмотре внимание уделяется соотношению уровня плечевого и тазового поясов, осанке, форме грудной клетки, состоянию мышечной системы.
После этого врач выдает направление на диагностическое исследование. Из исследований пациенту могут назначить:
- Рентгенографию – делаются рентгеновские снимки проблемных отделов позвоночника, на которых видны изменения дисков.
- КТ – позволяет оценить состояние места поражения и рассмотреть состояние дисков.
- ЭКГ – рекомендуется при подозрении на наличие болезней сердечно-сосудистой системы.
Как лечить грудной остеохондроз
Для лечения остеохондроз грудного отдела позвоночника используют консервативные методики. Они направлены на устранение болезненных ощущений, снятие спазмов и нормализацию кровообращения. К ним относятся:
- Массаж
- Лечебная гимнастика
- Физиотерапия
- Прием витаминов и медикаментов
Массаж при грудном остеохондрозе
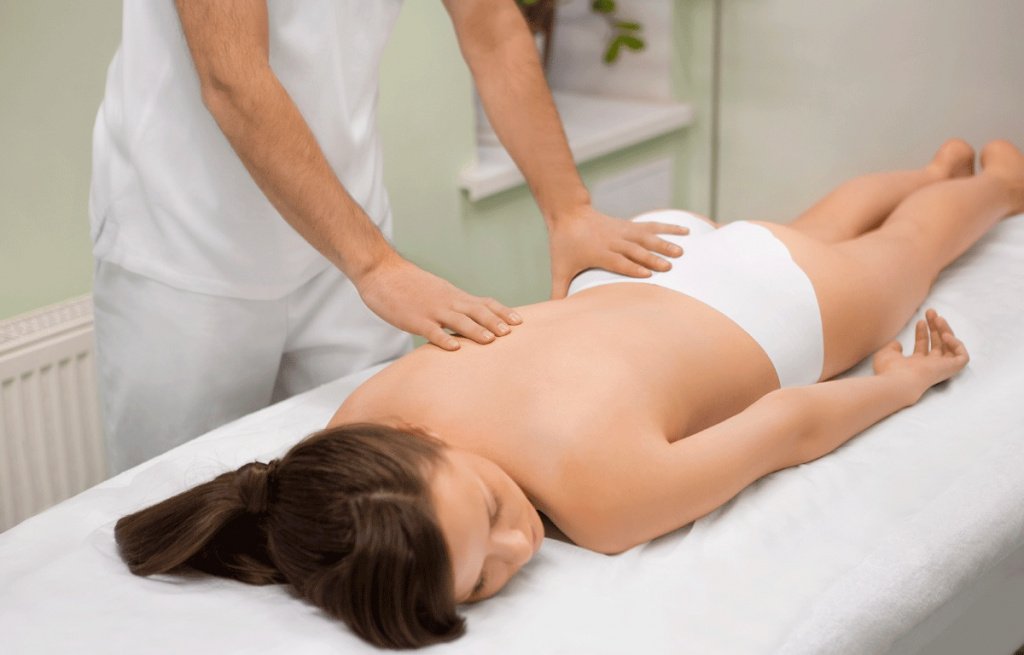
Массаж шейно-грудной зоны поможет снять боль и воспалительные процессы, а также укрепить мышцы, которые поддерживают позвонки в стабильном состоянии.
Во время сеанса применяются следующие техники массажа: поглаживание, выжимание, разминание, растирание и вибрацию. Направление воздействия при остеохондрозе зависит от места поражения. Массаж должен выполнять специалист, который сделает процедуру действительно эффективной. Для большего результата при массировании могут использоваться специальные масла.
Однако перед посещением курса массажа нужно убедиться, что он не противопоказан пациенту. Для этого стоит проконсультироваться с врачом. В списке противопоказаний есть сердечно-сосудистые патологии, повышенная температура тела, туберкулезные и кожные заболевания.
Лечебная гимнастика
Гимнастика при грудном остеохондрозе состоит из комплекса упражнений для укрепления спинных мышц и формирования сильного мышечного корсета. На начальных стадиях гимнастика поможет избежать прием лекарственных препаратов.
Какое влияние оказывает ЛФК при грудном остеохондрозе:
- Глубокое дыхание становится правильным
- Формируется правильная осанка
- Сокращается нагрузка на позвоночник
- Глубокие мышцы спины становятся менее скованные
- Повышается подвижность грудного отдела
Упражнения при остеохондрозе грудного отдела позвоночника
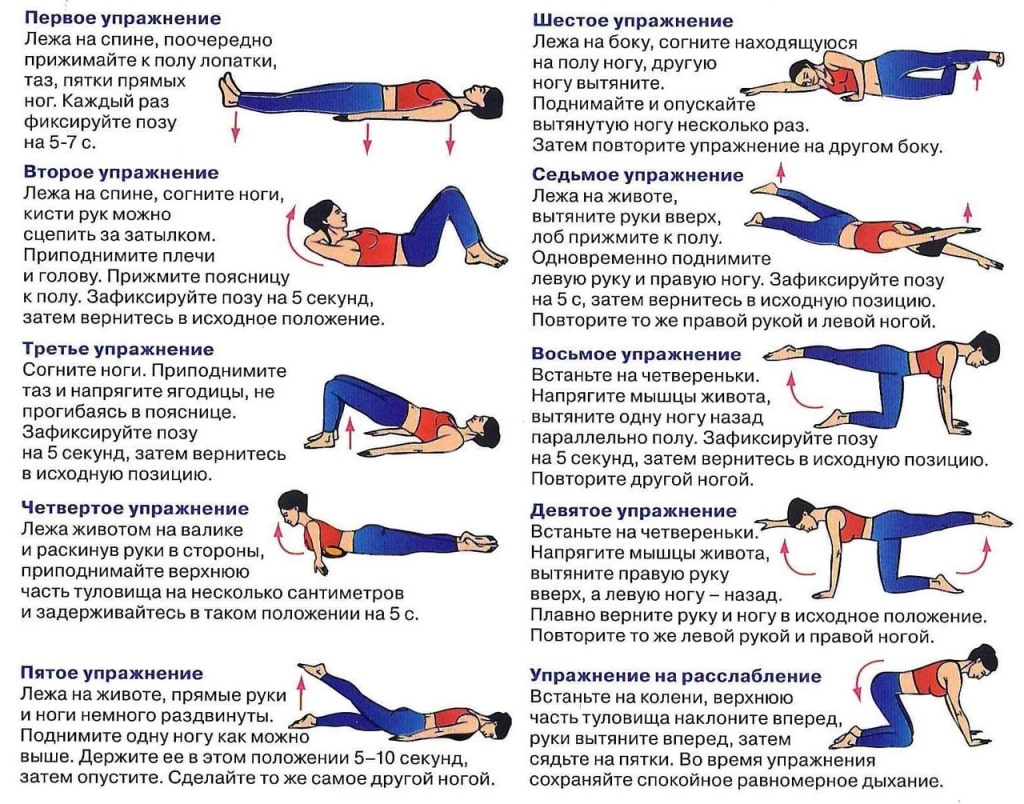
Перед началом гимнастики нужно провести разминку. Она может разогреть и подготовить мышцы к физической нагрузке. Для разминки можно использовать махи конечностями, вращения и повороты туловищем, шеей и тазом.
Вот несколько упражнений, которые подходят при лечении грудного остеохондроза:
- «Лодочка» – нужно лечь на живот, вытянуть руки над головой и держать ноги прямыми. В таком положении нужно прогнуться в груди – плавно и одновременно поднимать руки и ноги.
- Подъем плеч – в положении стоя и с расслабленными руками вдоль тела нужно по очереди поднимать каждое плечо.
- Наклоны на стуле – нужно сесть на стул, чтобы спина плотно прижималась к спинке. Руки должны быть опущены. В этом положении на вдохе нужно завести руки за спину и прогнуться назад. На выдохе нужно сделать наклон вперед. Также можно делать наклоны в сторону.
- Прогиб спины – стоя на четвереньках нужно прогнуть спину и сохранять такое положение несколько секунд. Затем нужно вернуться в исходную позицию. Упражнение рекомендуется выполнять на специальном коврике.
Выполнять упражнения следует регулярно на протяжении нескольких месяцев. Лечебная гимнастика не должна длиться больше 30 минут, а заниматься ей нужно в удобной обуви и одежде. При возникновении острых болей нужно прекратить нагрузку.
Физиотерапия
Физиотерапия подходит для комплексного лечения. Может выступать как дополнительная терапия, так и самостоятельная. При грудном остеохондрозе врач может назначить следующие процедуры:
- Магнитотерапия – воздействие магнитного поля на пораженную область, которое позволяет нормализировать кровообращение, восстановить пораженные ткани и улучшить подвижность поясничного отдела.
- Лазеротерапия – воздействие на пострадавшую зону лазерными лучами. Способствует улучшению иммунитета, дает обезболивающий и противовоспалительный эффект. Во время процедуры нет болезненных ощущений.
- Ударно-волновая терапия – воздействие инфразвуковыми акустическими волнами. Он способствуют рассасыванию костных наростов, стимулированию выработки коллагена, улучшению кровообращения.
- Лекарственный электрофорез – эффективная методика по устранению боли и улучшению питания пораженных тканей. На коже пациента фиксируют электроды и прокладки, внутри которых находятся лекарственные вещества.
Все эти процедуры помогут снять неприятные ощущения симптомов грудного остеохондроза.
Лекарственное лечение остеохондроза
При медикаментозном лечении пациенту чаще назначают комплекс препаратов. Длительность курса и список конкретных лекарств врач определяет в зависимости от клинических проявлений остеохондроза. В списке препаратов могут быть, например, противовоспалительные, миорелаксанты, витамины, а также специальные мази или гели.
Питание при грудном остеохондрозе
В рамках диеты можно есть:
- Хлеб
- Молоко
- Супы
- Нежирное мясо – желательно есть его каждый день
- Макаронные изделия
- Овощи – как свежие, так и в салате или в приготовленном виде
- Яйца
- Свежие фрукты
- Свежие ягоды
- Многие виды сладостей
- Сливочное и растительное масла
Из напитков разрешается пить некрепкий кофе, чай, соки и квас.
Что нельзя есть:
- Выпечка из слоеного теста
- Блюда с жирным мясом или рыбой
- Шоколадные изделия
Из напитков не рекомендуется пить крепкий кофе, крепкий чай, а также алкогольные напитки.
Профилактика грудного остеохондроза
К рекомендованным мерам профилактики относятся:
- Плавание или занятие другие видами водного спорта
- Регулярная разминка при длительной работе за компьютером
- Поддерживание осанки в сидячем положении – спина должна быть прямой, а плечи расправленными
- Избегание переохлаждения спины
- Регулярное выполнение лечебной физкультуры
Помимо этого, внимание следует уделить выбору постельных принадлежностей. Из-за неподходящих матраса и подушки спина и шея не будут расслабленными во время сна. По этой причине для комфортного отдыха при остеохондрозе рекомендуется покупать специальные ортопедические принадлежности.
Источник: medyunion.ru