Как вернуть деньги за кольцо, если в камне была обнаружена трещина?
Приобрела кольцо золотое с камнем турмалин. На следующий день одела при ярком свете — внутри камня огромная трещина. Что делать? Вчера точно не было. Кольцо в магазине одела и только домой приехала убрала в шкатулку.
12 марта 2018, 07:10 , Анжелика, г. Санкт-Петербург
Ответы юристов
Ростислав Фемидов
Юрист, г. Санкт-Петербург
Общаться в чате
Анжелика, добрый день. Магазин обязан принять данный товар ненадлежащего качества у Вас, провести проверку качества товара. При возникновении спора о причинах недостатков продавец обязан провести независимую экспертизу товара за свой счет.
При этом следует иметь ввиду, что ювелирные и другие изделия из драгоценных металлов и (или) драгоценных камней, ограненные драгоценные камни не подлежат возврату на том основании, что просто не устраивает его размер или фасон (п. 9 Перечня непродовольственных товаров надлежащего качества, утвержденного Постановлением Правительства РФ от 19 января 1998 г. N 55).
Почему лопаются поршневые кольца?
В Вашем случае письменно обратитесь с претензией к продавцу, требуйте замены изделия ненадлажащего качества.
12 марта 2018, 07:16
Ростислав Фемидов
Юрист, г. Санкт-Петербург
Общаться в чате
В дополнение приведу ссылку на Закон о защите прав потребителей, регламентирующий Ваши права при обнаружении недостатков в товаре
Статья 18. Права потребителя при обнаружении в товаре недостатков
1. Потребитель в случае обнаружения в товаре недостатков, если они не были оговорены продавцом, по своему выбору вправе:
потребовать замены на товар этой же марки (этих же модели и (или) артикула);
потребовать замены на такой же товар другой марки (модели, артикула) с соответствующим перерасчетом покупной цены;
потребовать соразмерного уменьшения покупной цены;
потребовать незамедлительного безвозмездного устранения недостатков товара или возмещения расходов на их исправление потребителем или третьим лицом;
отказаться от исполнения договора купли-продажи и потребовать возврата уплаченной за товар суммы. По требованию продавца и за его счет потребитель должен возвратить товар с недостатками.
Источник: pravoved.ru
Препараты для лечения заболеваний сетчатки глаза

Заболевания сетчатки и хориоидеи могут протекать в острой и хронической формах. К хроническим заболеваниям относят дистрофии и дегенерации (центральные и периферические), различной природы ангиоретинопатии, неактивные и субактивные фазы хориоретинитов.
Терапия указанных заболеваний сводится к регулярному приему назначенных офтальмологом препаратов. Как правило, рекомендуется дважды в год проходить комплексные курсы, которые включают до пяти наименований препаратов нескольких групп. Таким образом получается: 2 месяца лечение, после которого следует четырехмесячный перерыв. Один из ежегодных курсов терапии лучше совместить с местным лечением – субконъюнктивальными и парабульбарными инъекцими, а на второй ежегодный курс оставить местные инстилляции.
как отремонтировать лопнувший перстень
Препараты, назначаемые для ежегодных курсов лечения подразделяются на следующие группы: ретинопротекторы, ангиопротекторы, антикоагулянты, стимулирующие, рассасывающие, улучшающие микроциркуляцию, сосудорасширяющие, витамины и препараты, активирующие дыхание тканей. При этом, один препарат может обладать несколькими определенными свойствами и находиться в разных группах.
А средства из одной группы могут совершенно различно действовать на организм. К примеру, препараты сосудорасширяющего действия иногда снижают артериальное давление, никак его не изменяют, а в некоторых случаях — повышают. В связи с этим схемы терапевтических курсов выстраиваются с учетом индивидуальных особенностей конкретного пациента. Во избежание полипрагмазии, всегда лучше подобрать 2 или 3 препарата, которые полностью подойдут пациенту и будут оказывать на его организм необходимое комплексное воздействие.
Стимуляторы тканевого дыхания
С этой целью применяют ферментный препарат Цитохром С, который вырабатывается из сердечной мышцы коров. Действующее вещество является участником акта тканевого дыхания, способно ускорять окислительные реакции. Известно как один из компонентов капель Катахром.
Препарат назначается в инъекциях в/м по 5 мл. Перед началом курса выполняется проба, кратность ежедневных инъекций – 1 или 2. Продолжительность лечения – до 20-ти дней.
Проба обязательна перед каждым лечебным курсом. С ее помощью определяется индивидуальная чувствительность пациента. В качестве теста 0,1 мл Цитохром С вводят внутрь кожи и в течение получаса наблюдают. При возникновении покраснения, зуда или аллергических высыпаний, говорят об индивидуальной непереносимости и назначение аннулируют.
Ангиопротекторы
Это вещества способствующие нормализации проницаемости стенок сосудов, уменьшению отека сосудистой ткани, ускорению процессов обмена в сосудистой стенки. Ангиопротекторным действием в полной мере обладают: витамин Р, противовоспалительные нестероидные препараты, а также приведенные ниже медицинские средства.
Доксиум, главное вещество которого – особая форма кальция добезилат, необходимый для укрепления стенок сосудов. Этот препарат нужен для повышения сопротивляемости капилляров, улучшения микроциркуляции крови, стимуляции в лимфатических сосудах дренажной функции. Он разжижает кровь и незначительно уменьшает агрегацию тромбоцитов, что благотворно отражается на состоянии ткани сетчатки. Не оказывает какого-либо влияния на микроаневризмы и не проникает значимо через гематоэнцефалический барьер.
Таблетированная форма препарата назначается из расчета 0,75-1,0 г в сутки, что составляет 3-4 таблетки, которые пьют после еды. Курс приема довольно длителен и может продолжаться год или полтора.
Среди негативных моментов приема препарата, специалисты отмечают явления диспепсии и кожные высыпания аллергического характера. Это является поводом для снижения дозы или полной его отмены. Не назначается во время беременности.
Аскорбиновая кислота – препарат для нормализации проницаемости капиллярной стенки, улучшения окислительно-восстановительных реакций, регуляции углеводного обмена. Кроме того, аскорбиновая кислота способствует снижению в крови уровня холестерина, ускорению тканевой регенерации, а также стимуляции выработки стероидных гормонов. Такое свойство препарата очень важно при необходимости курса терапии стероидами.
Назначается в инъекциях или в таблетках. Дозировка для таблеток: 0,05-0,1 г до 5 раз ежедневно, при в/м введении 5% раствора — 2,0 мл № 20-30. Возможны и внутривенные инъекции в той же дозе, правда нужно учитывать, что в случае тромбозов, тромбофлебитов или при повышенной свертываемости крови, они противопоказаны.
Флавоноид Рутин — препарат уменьшающий ломкость и проницаемость капилляров, (в комбинации с аскорбиновой кислотой особенно). Вместе с ней является участником окислительно-восстановительных реакций, замедляет действие гиалуронидазы.
Суточная доза Рутина, как правило составляет 0,1 г, назначается в комплексе с аскорбиновой кислотой. Массово производятся таблетки Аскорутин, включающие рутин с аскорбиновой кислотой и глюкозой. Терапевтический курс предполагает их прием по 4 штуки в день. Не имеет противопоказаний или побочных действий.
Троксевазин (венорутон) – препарат близкого к рутину действия. Регулирует проницаемость капилляров, борется с отеками и воспалением тканей. В капсулах, назначают по одной во время еды, курсом на 2-4 недели.
Диваскан – препарат гемостатик, снижающий проницаемость микрососудов. Выпускается в таблетках, которые назначают по одной трижды в день. Пациентам с диабетической ретинопатией или внутриглазными кровоизлияниями рекомендуется принимать без перерывов не менее двух лет.
Назначается перорально или в/м. Суточная доза в таблетках составляет 1,5-2,0 г, длительность приема 2-3 месяца. В/м инъекции назначаются на 10-14 дней, их можно сочетать с п/б введением этого препарата в дозе 0,5 мл.
Для предупреждения возникновения кровотечений при хирургических вмешательствах, Дицинон вводят внутримышечно до операции и после нее при опасности послеоперационного кровотечения.
Препарат назначают с осторожностью больным с тромбозами и эмболиями. Побочных действий нет.

Продектин (пармидин) является препаратом-ангиопротектором, действие которого направлено на восстановление микроциркуляции. Он способствует снижению агрегации тромбоцитов, активирует фибриногенез, улучшает состояние сосудистого эндотелия. Продектин имеет выраженное антисклеротическое действие, ускоряет исчезновение признаков интоксикации.
Его прием составляет 4 таблетки ежедневно (1,0 г), курсом до 6 месяцев.
Среди побочных действий отмечают тошноту, изредка кожные аллергические высыпания, головную боль. При снижении дозировки или отмене препарата все явления проходят. Противопоказанием для назначения являются болезни печени.
Эмоксипин способствует снижению вязкости крови, уменьшению проницаемости стенок сосудов, рассасыванию кровоизлияний. Он является ретинопротектором и антиоксидантом, защищает сетчатку от негативного действия яркого света (лазеркоагуляция, солнечные ожоги). Его назначают при кровоизлияниях, ретинопатиях, осложненной миопии, дистрофиях сетчатки, тромбозах ее вен, световых или лучевых ожогах глаз, глаукоме. Также он является компонентом комплексного лечения при лазеркоагуляции.
Назначают по одной инъекции в глаз (субконъюктивально, ретробульбарно, парабульбарно) 1% раствора в дозировке 0,5 мл ежесуточно 10-15 дней. Курс лечения при необходимости продлевают до 30 дней и повторяют несколько раз в год. Иногда препарат применяют в виде глазных капель.
Его побочным действием могут быть: зуд, жжение, болезненность, относящиеся к аллергическим реакциям. Они снимаются применением кортикостероидов. Иногда при инъекциях наблюдается уплотнение тканей орбиты, в последствие рассасывающееся самостоятельно.
Препараты, способствующие рассасыванию
Химотрипсин – средство способствующее расщеплению сгустков крови, экссудатов, фибрина. Назначается в виде в/м инъекций по 5-10 мг на физрастворе, длительностью 20-30 дней.
Фибринолизин – препарат с высокой активностью в отношении свежей крови, поэтому если кровоизлияние произошло недавно, с него и начинают лечение. Назначается в виде п/б инъекций в комплексе с фибринолизином и гепарином на 10-15 дней. Если необходимо, после этого может применяться химотрипсин. Если кровоизлияние произошло давно вводить Фибринолизин нецелесообразно.
Еще один препарат этой группы, Лидаза, при недавних кровоизлияниях противопоказана. А при давнем кровоизлиянии способна спровоцировать его вновь, поэтому также противопоказана.
Антикоагулянты
Гепарин, как активное вещество оказывает многокомпонентное действие: рассасывающее, липотропное, антикоагулянтное. Назначается в виде в/м инъекций по следующей схеме: первые 4 дня по 4 ежедневные инъекции, следующие 4 дня — по 3 инъекции, далее, 4 дня по 2 инъекции и еще 4 дня по 1 инъекции.
Дозировка составляет до 5000 ЕД. В больших дозах препарат не применяется так как возможны осложнения.
Антиагреганты
Курантил – препарат замедляющий агрегацию тромбоцитов, что препятствует образованию в сосудах тромбов. Он обладает сосудорасширяющим действием, несколько снижает артериальное давление, уменьшает периферическое сопротивление, способствует улучшению мозгового кровообращения.
Назначается как антиагрегант для предотвращения возникновения тромбозов после операций и при тромбах центральной вены сетчатки. Антиагрегационная активность Курантила близка к ацетилсалициловой кислоте. Однако данный препарат переносится лучше, не имеет ульцерогенных свойств.
Курантил назначают внутрь по 25 мг трижды в сутки длительный период.
Существуют побочные явления приема препарата, хотя они очень редки. К ним относят: покраснение лица из-за сосудорасширяющего действия (кратковременное), учащение пульса, аллергическая сыпь. Не назначается при распространенном атеросклерозе коронарных артерий.
Ацетилсалициловая кислота – противовоспалительный препарат с антитромботическим действием и способностью тормозить агрегацию тромбоцитов. Препарат применяется при тромбозах сосудов сетчатки для предупреждения образования сгустков.
Назначают внутрь по 0,125 г или 1/4 таблетки после еды один раз в день. Применяется длительно.
Тиклид (тиклопедин) обладает способностью подавлять агрегацию эритроцитов и тромбоцитов, активирует синтез простациклина и простагландинов Е1 и D2, улучшает микроциркуляцию. Применяется при ретинопатиях — диабетической и посттромботической.
Тиклид принимают внутрь по 0,25 г вместе с едой дважды в день длительно (до 6 месяцев и дольше) под контролем состава крови и функции печени.
При приеме может возникать понос и боли в эпигастрии. Также возможны явления геморрагий, лейкопения, агранулоцитоз.
Препарат не назначают одновременно с антикоагулянтами или антиагрегантами. Он противопоказан при повышенном риске кровотечения, инсульте, обострении язвы желудка, болезнях печени, беременности и лактации.

Сосудорасширяющие препараты
Циннаризин (стугерон) обладает спазмолитическим действием, уменьшает реакцию кровеносных сосудов на сосудосуживающие вещества. Препарат улучшает микроциркуляцию, разжижает кровь, повышает тканевую устойчивость к гипоксии. Также циннаризин имеет противогистаминные свойства; снижает возбудимость вестибулярного аппарата, тем самым подавляя нистагм. Существенно не влияет на системное АД.
Препарат принимают внутрь после еды по 2 таблетки дважды в сутки. Длительность курса лечения может варьироваться от нескольких недель до нескольких месяцев.
Среди побочных действий препарата стоит отметить сухость во рту, сонливость, возможны расстройства ЖКТ. Циннаризин усиливает действие алкоголя и седативных препаратов. Противопоказаний нет.
Сермион – препарат со спазмолитической активностью в отношении сосудов сетчатки. Применяется при диабетической ретинопатии, дистрофиях роговицы, ишемических поражениях зрительного нерва.
Принимают внутрь до еды трижды в день по 10 мг. Лечение длительное – несколько месяцев.
При возникновении таких явлений как гипотензия, расстройства ЖКТ, головокружение, сонливость либо нарушения сна, кожный зуд, покраснение лица или кожи верхней половины тела, дозировку необходимо уменьшить или отменить препарат.
Кавинтон (винпоцетин) – препарат с сосудорасширяющими свойствами и прямым релаксирующим воздействием на гладкие мышцы. Он улучшает кровоток, способствует утилизации глюкозы, разжижает кровь, снижает агрегацию тромбоцитов, в небольшой степени снижает уровень АД.
Назначается внутрь 2 таблетки после еды дважды в день. Курс приема – 60 дней.
Не назначается пациентам с тяжелой ишемий и аритмиями сердца, беременностью. Противопоказан при низком тонусе сосудов и лабильном АД.
Никотиновая кислота – препарат обладает антипеллагрическим действием, нормализует в крови уровень холестерина, влияет на жировой и углеводный обмен, расширяет сосуды, тормозит симпатическую и возбуждает парасимпатическую нервные системы.
Препарат принимают в таблетках дважды или трижды в день по 0,02-0,05 г. кроме того, его могут назначить в инъекциях по 1-2 мл в/м 10-15 дней.
При офтальмологических патологиях никотиновая кислота, как самостоятельный препарат практически не назначается. Однако, она очень часто входит в состав применяемых комплексов: Ксантинола никотинат, Никоверин, Никошпан.
Нигексин препарат с сосудорасширяющим действием без снижения уровня АД. Назначают курсом до 6 недель по 0,25 г трижды в день.
Компламин – обладает сосудорасширяющим действием на периферические сосуды, улучшает периферическое кровообращение и микроциркуляцию в сосудах сетчатки.
Таблетки принимают не разжевывая после еды, 2-3 штуки за раз. Пациентам с острым инфарктом миокарда, тяжелой сердечной недостаточностью и кровотечениями, Компламин не назначается. При приеме следует соблюдать осторожность людям с язвой желудка и лабильным АД.
Трентал (агапурин, пентоксифиллин) препарат с расширяющим сосуды свойством, за счет чего происходит улучшение снабжения кислородом тканей глаз. Он улучшает микроциркуляцию крови и ее реологические свойства, разжижает кровь и влияет на эластичность эритроцитов.
Принимают в форме таблеток, которые пью не разжевывая после еды. Суточная доза составляет 4 таблетки (0,4 г.).
Прием препарата может сопровождаться побочными эффектами: тошнотой, покраснением лица, головокруженем.
У пациентов с недавно произошедшими кровоизлияниями в сетчатку, массивным кровотечением, тяжелым склерозом сосудов, инфарктом, препарат не применяется.
Антисклеротические препараты
Мисклерон имеет свойство снижать уровень липидов и мочевой кислоты в крови, увеличивать ее вязкость и фибринолитическую активность, уменьшать агрегацию тромбоцитов. Благодаря этому, он широко применяется при диабетической ретинопатии, а также иных состояниях, протекающих с гиперлипидемией.
Препарат рекомендуется принимать трижды в день по 2 капсулы во время или после еды. Курсы лечения обычно составляют 20-30 дней, после чего следует равный перерыв, в год целесообразно пройти 4-6 таких курсов.
Прием Мисклерона может сопровождаться: расстройствами ЖКТ, кожным зудом, мышечной слабостью и болями, увеличением массы тела из-за задержки воды. Длительное применение данного препарата может стать причиной возникновения внутрипеченочного холестаза и желчнокаменной болезни. Поэтому многие страны Европы отказались от его производства.
Препарат нельзя принимать людям с заболеваниями печени и почек, а также при беременности и в период лактации. С осторожностью назначается диабетикам.
Метионин – препарат содержащий незаменимые аминокислоты. Его липотропное действие направлено на удаление избытка жира из печени. Кроме того, у него есть свойство активации гормонов, витаминов и ферментов, обезвреживания токсичных веществ. Метионин применяется при токсических поражениях печени, назначается при сахарном диабете, атеросклерозе (для снижение уровня холестерина крови и повышение содержания фосфолипидов).
Его принимают по 2 таблетки (0,5 г) перед едой 3-4 раза ежедневно, длительностью от 10-ти дней до месяца. Иногда, курс лечения бывает более продолжительным: 10 дней приема таблеток, 10 дней отдыха.
Неприятными последствиями лечения Метионином является возникающая рвота, что требует его отмены.
Стимулирующие препараты
ФиБС представляет собой биогенный стимулятор, производящийся из отгона грязи лиманов. Назначается в терапии блефаритов, конъюнктивитов, кератитов, миопии, помутнения стекловидного тела.
Вводится в виде подкожных инъекций по 1 мл, курс лечения — 30 уколов.
АТФ — вещество, регулирующее энергетический обмен клеточных реакций, в основном при синтезе РНК и ДНК. Благодаря его действию купируются процессы альтерации и экссудации, стимулируется окислительно-восстановительные реакции. Субконъюнктивальное введение АТФ дает его накопление в тканях глаза без возникновения осложнений.
Назначается в субконъюнктивально по 0,2 мл или внутримышечно по 1-2 мл. Курс лечения: 15 субконюнктивальных инъекций или 25 внутримышечных.
Торфот является производным отгона торфа. Показания к его применению, дозировка и курс лечения, аналогичны препарату ФиБС.
Экстракт алоэ – препарат весьма эффективный при лечении ряда заболеваний глаз: блефарит, конъюнктивит, кератит, увеит, прогрессирующая миопия, помутнение стекловидного тела и пр.
Назначается в виде подкожных инъекций в дозировке 1 мл.
Не показан пациентам с тяжелыми сердечно-сосудистые заболеваниями, гипертонией, острыми расстройствами ЖКТ, тяжелыми болезнями почек. А также пожилым людям.

Комплексы витаминов
Это медикаментозные препараты, включающие витамины, аминокислоты, полезные глазам макро- и микроэлементы. Их прием благоприятно отражается на процессах метаболизма и улучшает функциональные способности соединительной ткани, активизируя механизмы сопротивляемости неблагоприятным внешним факторам и процессам старения. Эти препараты стимулируют репарацию и регенерацию, пополняют запасы полезных веществ, ускоряют процессы энергетического обмена на клеточном и молекулярном уровнях, защищают ткани от окислительного воздействия свободных радикалов.
Аевит представляет собой масляный раствор с витаминами Е и А. Токоферол или витамин Е – незаменимый участник окислительных реакций, напрямую влияет на липидный и углеводный обмены, снижает проницаемость сосудистой стенки, активизирует кровообращение на местном уровне. Ретинол, известный, как витамин А участвует во всех видах обмена веществ и окислительных реакций. Его роль в зрительной функции просто огромна, так как без него невозможно производство зрительного пурпура. Прием этих витаминов в комплексе взаимно усиливает действие друг друга.
Комплекс Аевит выпускается в капсулах, которые назначаются по 1 штуке дважды в день вместе с едой, курсом 1 или 1,5 месяца.
Препарат с осторожностью назначается беременным женщинам, людям с холециститом и тиреотоксикозом, а также пациентам с высокой проницаемостью сосудов.
Пангексавит необходим при заболеваниях глаз, сопровождающихся снижением остроты зрения. Его принимают трижды в день по 1 таблетке.
Гептавит рекомендован пациентам с тапеторетинальной абиотрофией, кератомаляцией, кератитом, ксерофтальмией и пр. Его нужно принимать дважды в день по таблетке после еды. Курс приема – не менее 20 — 30 дней.
Декамевит способен активировать процессы обмена веществ, повышать иммунитет и улучшать общее состояние у лиц пожилого возраста. Также его назначают при применении антибактериальных средств, при нервном и физическом истощении, после тяжелых болезней.
Принимают во время еды по таблетке дважды в день, не менее 20 дней.
Гексавит – профилактический препарат, повышающий защитные силы организма при инфекционных и воспалительных заболеваниях, длительном приеме антибактериальных средств. Кроме того, он необходим людям, чей труд требует высокой остроты зрения и предполагает длительные зрительные нагрузки.
Его принимают после еды трижды в день по 1 драже.
Существуют и иные поливитаминные комплексы, которые не имеют специальных офтальмологических показаний, однако они положительно воздействуют на весь организм и глаза, в том числе.
Тауфон – раствор серосодержащей аминокислоты. Это соединение синтезируется организмом при превращении цистеина. Тауфон на местном уровне улучшает процессы перехода энергии, стимулируетпроцессы восстановления и репарации, в случае травматических поражений глазных тканей и дистрофий сетчатки. Способствует снижению уровня внутриглазное давление при заболевании глаукомой. Действующее вещество глазных капель является одним из составляющих парных желчных кислот, которые способствуют эмульгированию жиров.
Препарат может назначаться как в форме глазных капель, так и в инъекциях. При назначении субконъюнктивальных или парабульбарных инъекций, их выполняют 4% раствором Тауфона в дозировке 0,3 мл. Как правило, на курс лечения достаточно 10 уколов.
Если препарат назначен в виде глазных капель, то его инстиллируют от 2 до 4 раз в день по 2-3 капли. Терапия продолжается не менее 3 месяцев.
В некоторых случаях может быть назначено форсированное лечение. Тогда инстилляции капель выполняют в течение часа каждые 15 минут (всего 5 капель). Такая терапия проводится в течение месяца дважды в день (специалисты считают, что подобный метод доставки препарата с успехом заменяет инъекции, ведь препарат способен проникать очень глубоко, достигая даже стекловидного тела и сетчатки).
Источник: doctor-shilova.ru
Заболевания молочных желез

Болезни молочных желез возникают у женщин в разные возрастные периоды и по разным причинам. Среди патологий встречаются врожденные аномалии развития, воспаления, фиброзно-кистозные изменения, доброкачественные и злокачественные опухоли. Сегодня большинство заболеваний молочных желез успешно лечится. Для распознавания патологии на ранней стадии и благоприятного прогноза необходимо систематически проводить самоконтроль груди, проходить профилактический осмотр у маммолога раз в год или чаще при наличии жалоб.
Когда обращаться к врачу?
- болезненности в груди,
- наличии уплотнений,
- изъязвлений и сыпи на коже груди,
- увеличении и болезненности подмышечных и подключичных лимфоузлов,
- деформации груди или сосков,
- выделениях из сосков,
- отек груди.
Это лишь некоторые симптомы заболеваний молочных желез, которые нельзя оставлять без внимания. Любые отклонения от нормы требуют обращения к врачу.
Женщинам, которые планируют беременность, лучше заблаговременно посетить маммолога, чтобы пройти полное обследование. Женщины с наступлением менопаузы должны регулярно наблюдаться у маммолога, так как с возрастом увеличивается риск опухолевых заболеваний.
Позвоните прямо сейчас
Записаться
Выбрать время
Виды заболеваний молочной железы
Условно все патологии грудных желез можно разделить на доброкачественные и злокачественные. Из доброкачественных заболеваний рассмотрим только те, которые возникают наиболее часто. Это фиброзно-кистозная болезнь, мастит, киста, аденома, липома и внутрипротоковая папиллома. К злокачественным болезням относят рак молочной железы. Отдельно выделяют заболевания сосков — воспаление и экзема.
Мастит
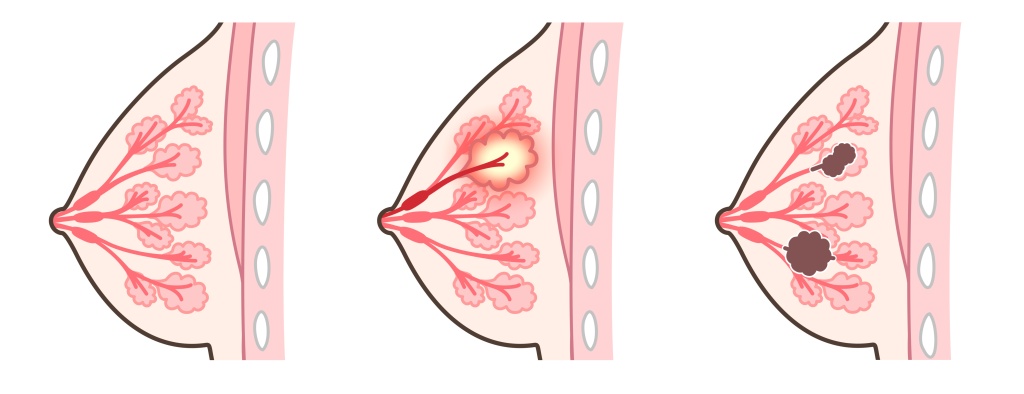
Это воспалительный процесс в тканях грудных желез. Возникает при инфицировании стафилококком. Возбудители также проникают в молочную железу с током крови из очагов хронической инфекций — дыхательных и мочевыводящих путей, половой системы, ротовой полости.
Мастит определяют у 85% первородящих и впервые осуществляющих грудное вскармливание. Это связано с застоем молока, нарушением техники лактации, образованием трещин и эрозий вокруг сосков, что служит входными воротами для проникновения инфекции.
По характеру течения мастит бывает гнойный и негнойный. Негнойный мастит начинается с тяжести, дискомфорта, распирающей боли в пораженной груди. По мере прогрессирования болезни боль сменяется колющими и режущими ощущениями. Одновременно ощущается слабость, недомогание, озноб, головная боль, температура повышается до +38–38,5°С.
Инфекционный мастит проявляется интенсивной болезненностью в груди. В начале заболевания грудь выглядит увеличенной, женщины жалуются на высокую температуру 38°С, озноб, тяжесть и болезненность со стороны пораженной железы. Через 3–4 дня состояние осложняется, нарастает температура до 39-40°С, грудь резко увеличивается в размерах, кожа становится синюшной. Сосок втянутый, при надавливании образуются гнойные выделения с неприятным запахом.
При неконтролируемом течении гнойное воспаление приводит к формированию абсцесса молочной железы. Это ограниченная гнойная полость в тканях грудной железы. Заболевание протекает тяжело, с выраженной болью, покраснением и отечностью груди, гнойными выделениями. Даже легкие прикосновения сопровождаются сильной болью. Сосок и альвеолы увеличены за счет отека.
Доброкачественные опухоли
Доброкачественные новообразования обнаруживают у 30–70% женщин. Они характеризуются медленным ростом, отсутствием агрессивности. По степени дифференциации и функционированию практически не отличаются от здоровых клеток.
Чаще имеют ограничивающую капсулу, не распространяются на окружающие ткани и органы. Обычно хорошо поддаются лечению. Размеры, строение, содержимое бывают различными в зависимости от давности и причин возникновения опухоли, ее места расположения.
Важно! Доброкачественные новообразования увеличивают риск развития онкологии. Некоторые начальные стадии рака маскируются под доброкачественные опухоли.
Большинство доброкачественных новообразований формируется в результате нарушения гормонального баланса, когда возникает переизбыток женских половых гормонов — эстрогенов.
Основные провоцирующие факторы:
- климактерический период,
- позднее или раннее наступление менструации,
- частое прерывание беременности или ее отсутствие до 35 лет,
- отказ от грудного вскармливания или длительный период лактации более 12 месяцев,
- нерегулярная половая жизнь или ее отсутствие вообще,
- бесконтрольный длительный прием гормональных препаратов.
Благоприятным фоном для возникновения опухоли служат травмы руди, заболевания щитовидной железы, печени и желчных путей, сахарный диабет.
Негативно сказываются на состоянии молочных желез и предрасполагают к появлению опухолевых образований женские заболевания:
- аднексит (воспаление яичников и придатков матки),
- синдром поликистозных яичников,
- обильные и регулярные маточные кровотечения,
- мастит (воспаление молочных желез),
- миома матки (доброкачественное новообразование в матке),
- оофорит (воспалительный процесс яичников),
- эндометрит (воспаление внутреннего слизистого слоя матки — эндометрия).
Риск формирования образований связан с ожирением, алкогольной и химической интоксикацией, курением, неправильным питанием, психоэмоциональным переутомлением, постоянными стрессами.
К доброкачественным опухолям относят кисту, липому, аденому, внутрипротоковую папиллому, фиброзно-кистозную мастопатию.
Липома или жировик
Это доброкачественное новообразование из жировой ткани. Имеет разные размеры, медленный рост, никогда не трансформируется в злокачественную опухоль. Скорость роста различная. Одни существуют годами, не увеличиваясь в размере, другие проявляют признаки активного роста.
Липома, как правило, ограничена капсулой, имеет эластичную структуру, круглую форму и четкие границы, безболезненная. Подвижная при пальпации. В размерах достигает от 1 до 10 см, и более. В том случае, если жировик без капсулы, то он не имеет четких контуров, спаянный с кожей, неправильной формы.
Преимущественно встречается у женщин после 40 лет. Часто имеет бессимптомное течение. Кожа над жировиком не изменена. Узлы небольшого размера иногда не прощупываются, и обнаруживаются случайно во время планового профилактического УЗИ молочных желез. Крупные липомы деформируют грудь, вызывают незначительную болезненность и дискомфорт при ношении бюстгальтера, надавливании на область поражения.
Внутрипротоковая папиллома
Это сосочковидные разрастания, сформированные из эпителия протоков грудной железы. Развиваются в любом отделе протоковой системы, и располагаются в зоне над ареолой (центральные) и на периферии железы (периферические). Бывают одиночные и множественные. Их размеры колеблются от нескольких миллиметров до 2 см. Внутрипротоковые папилломы способны перерождаться в рак, особенно множественные.
Первые клинические проявления — выделения из сосков различного характера. Из соска выделяется белая, прозрачная, зеленая жидкость, с примесями крови. Пальпируются только разрастания, расположенные в главной протоке. На ощупь ощущается, как эластичное уплотнение округлой формы, болезненное при надавливании.
Фиброзно-кистозная мастопатия
Это патологические изменения в тканях грудной железы с нарушением соотношения эпителиальных и соединительнотканных клеток. Бывает диффузная форма — разрастание железистой или фиброзной ткани в виде неоформившихся узелков, и узловая — образование узлов и кист в тканях.
Опухоль может разрастаться вокруг и внутрь протоков или по обоим типам. Чаще формируется у женщин в возрасте 20–30 лет и 40–50 лет. Фиброзно-кистозная мастопатия склонна к озлокачествлению.
Опухоль плотная, безболезненная, в диаметре 5–6 мм, и часто обнаруживается женщиной самостоятельно при самообследовании. При разрастании образования и сдавливании нервных окончаний появляются болезненные ощущения. Боль чаще двухсторонняя, наиболее выражена в середине или второй половине менструального цикла. С началом менструальных кровотечений болевой синдром постепенно стихает.
Киста

Это патологическое объемное новообразование, заполненное жидким содержимым, и ограниченное капсулой от окружающих тканей. Для нее характерны структурные изменения молочных желез, протоков и долек железы, неравномерное разрастание соединительной ткани.
Новообразование имеет четкие границы, округлую, реже неправильную форму, и по мере накопления в ней жидкого содержимого увеличивается в размерах, достигая в диаметре от нескольких миллиметров до нескольких сантиметров.
По структуре кистозные полости разделяют на обычные и атипичные. Обычная киста — это гладкая капсула с мягкой и эластичной структурой, заполненная жидкостью. Длительное время не проявляет себя клинически. Для атипичной формы свойственно наличие участков обызвествления в мягких тканях груди (кальцинатов), жесткая структура, склонность к воспалению, болезненность.
Макрокисты можно выявить при самообследовании груди в виде болезненного или безболезненного узла. Первичный признак наличия кистозного образования — боль в молочной железе. Боль ощущается, как ноющая, распирающая, колющая, отдает в шею, плечо, подмышечную впадину, подреберья, спину. Визуально определяют отек груди, набухание, увеличение одной или обеих молочных желез.
При ощупывании прослеживаются небольшие равномерные уплотнения в груди с четкими контурами. Реже кистозные полости имеют неправильную форму, зернистую или дольчатую структуру. При надавливании на соски выделяется прозрачная или белая жидкость, гной, что может быть связано с наличием внутрикистозных образований.
Аденома
Это доброкачественная опухоль в тканях молочных желез, сформированная из клеток железистого эпителия. Развивается в виде одиночного или множественных образований в одном или обоих органах одновременно.
Справка! С наступлением климактерического периода железистая ткань молочных желез постепенно замещается фиброзной и жировой, поэтому опухоль практически никогда не появляется после 40 лет. Однако возможны рецидивы уже имеющихся образований.
Согласно классификации Всемирной организации здравоохранения выделяют две аденомы соска и пять видов — молочной железы:
- Сирингоматозная. Формируется в области соска и альвеолы, развивается из клеток эпителия потовых желез. Чаще обнаруживается в одной груди.
- Тубулярная. Опухоль с четкими границами, плотно прилегающими друг к другу трубочками, визуально напоминает структуру долек молочной железы. Внутреннюю часть трубных протоков выстилает два ряда эпителия.
- Аденома соска. Опухоль находится внутри молочных протоков соска и околососковой зоны. Характеризуется образованием множественных очагов разрастаний. Возможно озлокачествление. Диагностируют у женщин старше 45 лет.
- Апокринная. Имеет сходства с тубулярной аденомой, но отличается от нее структурой эпителия — железистые клетки молочной железы становятся похожи на клетки потовых желез.
- Лактирующая. Гормональные нарушения в период беременности и грудного вскармливания создают благоприятные условия для разрастания железистой ткани, образования аденомы. Обычно опухоль самостоятельно рассасывается после прекращения лактации.
Крайне редко в практике маммолога встречается плеоморфная аденома (опухоль потовых и сальных желез).
Рак молочной железы
Это злокачественное новообразование грудных желез. Раковые клетки отличаются незрелостью, способностью к неконтролируемому росту, размножению, проникновению в окружающие ткани с формированием метастазов. Прогноз зависит от формы заболевания и своевременно начатого лечения.
К формированию опухоли предрасполагают неблагоприятные внешние факторы, эндокринные заболевания, гинекологические патологии. Наиболее серьезные факторы риска — это наследственность по материнской линии и возраст старше 40 лет.
Справка! У женщин старше 40 лет рак молочной железы обнаруживают в 180 случаях из 1000, при этом с возрастом частота заболеваемости неуклонно растет.
Рак имеет более 30 форм. Бывает протоковый — опухоль растет внутри проток грудной железы, и дольковый — развивается в дольке железистой ткани (место, где образуется молоко).
Онкологический процесс проходит несколько стадий развития, которые описывают основной очаг опухоли, наличие метастазов:
- Нулевая стадия. Рак клинически не определяется. При своевременном лечении прогноз на выздоровление 100%.
- Первая стадия. Раковые клетки распространяются за пределы эпителия, при этом не влияют на организм.
- Вторая и третья стадии. Опухоль прорастает в соседние ткани, поражает лимфатические узлы, не затрагивая здоровые органы.
- Четвертая стадия. Прогрессирующий или метастатический рак. Формируются метастазы — вторичные очаги патологического процесса. Длительность жизни измеряется в месяцах, иногда неделях.
Умеренная постоянная боль в груди, дискомфорт, тяжесть, которая нарастает к вечеру, могут быть единственными симптомами на ранней стадии рака молочной железы. Эти проявления неспецифические, поэтому часто остаются без внимания или их принимают за другое заболевание.
Подозрение на онкопатологию возникает, когда боль становится мучительной, приводит к бессоннице, распространяется на подмышечные впадины. При наружном осмотре обнаруживают втянутые соски, морщинистую кожу на груди, прощупываются уплотнения. Увеличены надключичные и подмышечные лимфатические узлы.
Болезни сосков
Одна из распространенных патологий — экзема сосков или аллергический дерматоз. Возникает на фоне травм и повреждения сосков в период грудного вскармливания, постоянных стрессов, склонности к аллергической реакции.
Клинически определяют по зудящим высыпаниям в зоне сосков и окружающих ареол, сухости, шелушению и багряной коже. Болезненные ощущения появляются с первого дня, имеют различную интенсивность, усиливаются при грудном вскармливании. По мере выздоровления боль стихает, сменяется интенсивным зудом.
В практике маммолога часто встречается воспаление сосково-ареолярного комплекса. Заболевание вызывает инфекция, застой молока, травмы груди, внутрипротоковые папилломы.
Симптомы воспаления соска:
- нагрубание и уплотнение,
- покраснение кожи околососковой области,
- отечность пораженной груди,
- появление жидких выделений (кровянистых, прозрачных, гнойных).
Боль постоянная или возникает при сдавливании соска, наиболее интенсивная в области ареолы, но может распространяться на всю грудь. При бактериальном и вирусном воспалении сосков повышается температура до 38°С, увеличиваются подмышечные и шейные лимфоузлы.
Диагностика заболеваний молочной железы
При подозрении на патологии грудных желез необходима консультация маммолога.
При первичном обращении врач осматривает молочные железы, оценивает их симметричность, видоизменения кожи, размеры надключичных и шейных лимфоузлов, наличие выделений из соска.
Из разговора с пациентом уточняет жалобы, какие условия предшествовали их появлению, факторы риска (неблагополучная наследственность, эндокринные заболевания, травмы).
Для дополнения данных внешнего осмотра назначают лабораторные анализы:
- исследование состава отделяемого из соска;
- клинический анализ крови;
- тест на онкомаркеры СА 15–3 (вещества, которые вырабатывают опухолевые клетки);
- исследование гормонов щитовидной, поджелудочной железы, надпочечников, половых гормонов.
Для оценки структуры и функций молочной железы наиболее информативны методы аппаратной диагностики:
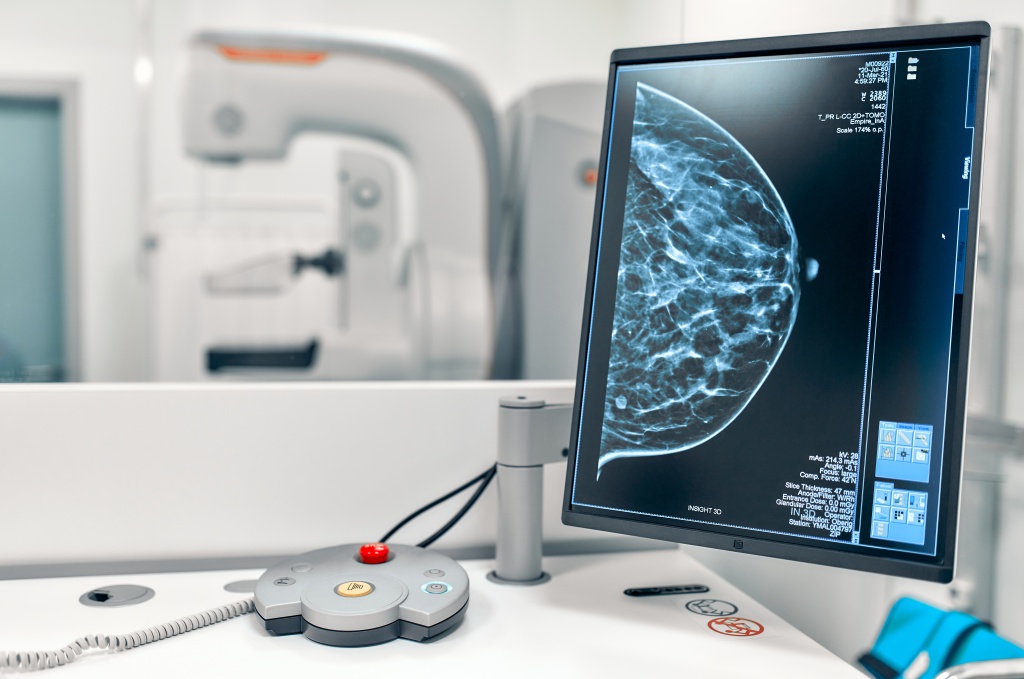
- Маммография. Рентгенологическое исследование тканей молочной железы и лимфатических узлов, которое позволяет определить природу опухоли, наличие кальцинатов (участков отложения солей в тканях молочной железы).
- УЗИ молочных желез. Дает информацию о структуре, размерах, месте расположения, форме и протяженности новообразований. Информативно в диагностике мастопатии, мастита, абсцессов, кист, опухолей в области грудных желез. УЗИ с допплерографией оценивает состояние и скорость кровотока.
- Дуктография. С помощью рентгенологического сканирования долевых млечных протоков определяют их проходимость и разветвленность, опухолевые образования, кистозные полости. Рекомендована при наличии выделений из сосков, подозрении на фиброзно-кистозную болезнь.
- Биопсия. Если в ходе обследования было обнаружено новообразование, назначают гистологический анализ для определения наличия или отсутствия признаков озлокачествления. Под местной анестезией с помощью иглы и шприца собирают достаточное количество жидкого содержимого.
- Пневмокистография. Это рентгенологическое исследование жидкого содержимого кисты, с помощью которого получают сведения о ее структурных особенностях, наличии внутрикистозных образований (бородавок, папиллом, злокачественных клеток).
При необходимости врач привлекает других специалистов: инфекциониста, онколога, хирурга, травматолога, эндокринолога.
Важно! Инструментальные исследования рекомендовано выполнять на 5–11 день менструального цикла, у женщин в менопаузальном периоде — в любое время.
Лечение заболеваний молочных желез
Курс лечения составляет маммолог в случае конкретного пациента, учитывая механизм возникновения и тяжесть течения патологии.
Используют разные методы консервативной терапии изолированно или в комбинации друг с другом:
- Нестероидные противовоспалительные средства, анальгетики. Назначают при интенсивной боли и воспалении, для уменьшения отечности.
- Гормоны. Необходимы для восстановления гормонального дисбаланса. Показание — комплексное лечение доброкачественных образований в полости грудной железы.
- Антибиотики. Их применение оправдано в случае бактериальной инфекции. Препарат выбирают с учетом данных бактериологического исследования, принимают курсом от 7 до 10 дней.
- Седативные препараты. Корректируют эмоциональное состояние, нормализуют ночной сон, оказывают успокаивающий эффект.
- Витамины, общеукрепляющие средства. Облегчают боль при длительно существующем болевом синдроме, помогают восполнить потребности организма в питательных веществах.
Консервативное лечение дополняют ЛФК, физиотерапией, диетотерапией, санаторно-курортным лечением. Если причина заболевания молочных желез — застой молока, в таком случае проводят расцеживание, массаж молочной железы, обучают технике кормления.
Кисты без разрастаний и уплотнений, размером не более 2 см подвергаются атравматичным методам лечения:
- Пункции. Под местной анестезией в центр полости вводят иглу, шприцем удаляют жидкость в полном объеме. Стенки образования слипаются, киста исчезает.
- Склерозированию. Через прокол под УЗ-контролем с помощью шприца эвакуируют жидкость. Далее в кистозную полость вводят лекарства, вызывающих склеивание полостных стенок.
- Лазерной вапоризации. Это разрушение жидкости и поврежденных участков лазерным лучом, без нарушения целостности здоровых тканей. Под местной анестезией в полость кисты устанавливают иглу, через которую вводят светодиод.
- Озонотерапии. Опорожненную полость промывают антисептическим раствором, и через иглу заполняют озоно-кислородной смесью, под действием которой склеиваются стенки кисты, приходит в норму микроциркуляция, прекращается воспалительный процесс.
Хирургическим путем иссекают доброкачественные опухоли в тканях грудной железы, которые не поддаются консервативному лечению. При гнойном воспалении вскрывают гнойный очаг с последующим его опорожнением и дезинфекцией. Хирургическому рассечению подлежат крупные гематомы, возникшие после травм груди.
Абсолютное показание к хирургическому лечению — рак молочной железы. При обнаружении онкопатологии на ранней стадии возможно ограничиться органосохраняющей операцией, в ходе которой удаляют 8/6 часть органа и патологически измененные ткани.
Профилактика заболеваний молочных желез
Для профилактики и раннего выявления патологий грудных желез важно периодически проходить осмотр у маммолога и гинеколога. Женщинам старше 35 лет рекомендовано выполнять УЗИ молочных желез раз в год, маммографию — раз в два года.
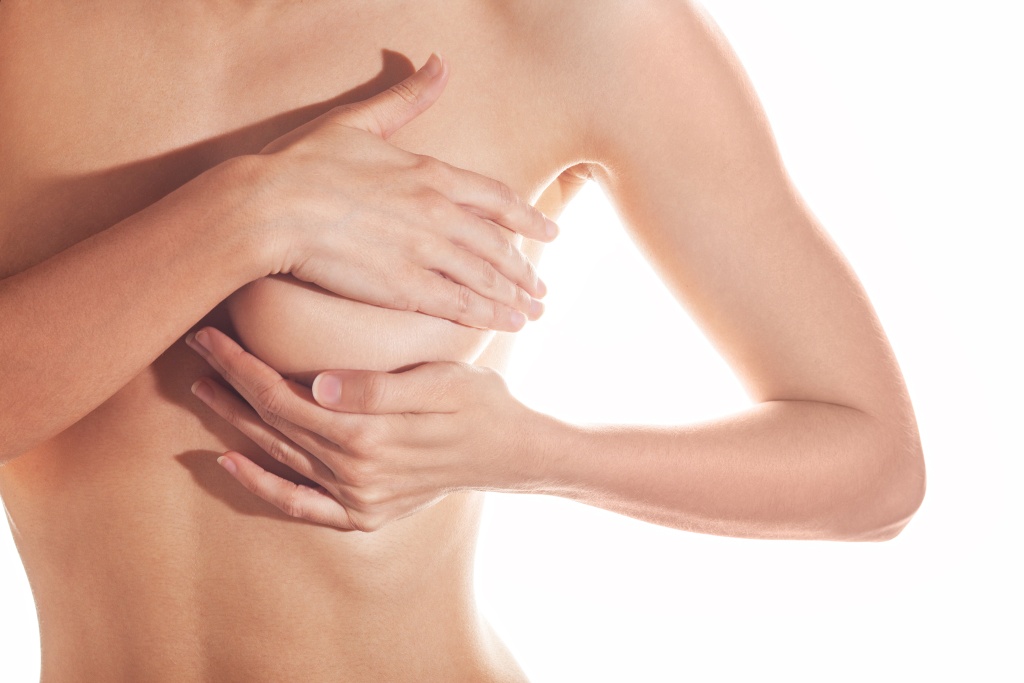
Необходимо в домашних условиях ежемесячно проводить самообследование груди, обращать внимание на наличие посторонних уплотнений, появление болезненности, изменение формы груди, выделения из сосков.
К факторам, которые снижают риск возникновения заболеваний груди относят:
- правильный подбор бюстгальтера,
- предупреждение травм груди,
- рациональный выбор контрацепции,
- тщательное опорожнение молочных желез в период лактации,
- соблюдение гигиенических правил,
- санация очагов хронической инфекции.
Наличие новообразований в тканях молочной железы служит противопоказанием для посещения бани, сауны, солярия. Полезно для здоровья чередовать режим труда и отдыха, вести здоровый образ жизни, ограничить алкоголь и сигареты, избегать абортов.
Источник: polyclin.ru
Начало родов: признаки и симптомы


Таким образом, в практическом акушерстве принято выделять понятие «готовность к родам», когда оценивается высота прилежащей части плода и «зрелость родовых путей» (состояние шейки матки). При прижатой головке малыша и мягкой, укороченной шейке матки роды могут начаться в любой момент.
Как начинаются роды: признаки и ощущения.
Роды у первородящих и повторнородящих женщин начинаются со схваток — непроизвольных, ритмичных сокращений мышц матки с частотой не реже 1 через каждые 10 минут, отдаленно сопоставимых с очень сильной менструальной болью. Излитие околоплодных вод не является началом родов. Бывает, что родовая деятельность наступает самостоятельно или не наступает и вовсе при отошедших водах.
Только схватки обеспечивают постепенное раскрытие маточного зева и оцениваются по следующим показателям: частоте, продолжительности, силе и болезненности. В самом начале «пути» схватки редкие и короткие: по 10-20 секунд через каждые 10 минут. Далее паузы между схватками укорачиваются, а продолжительность увеличивается и достигает до 50-60 секунд в конце первого периода родов.
Очень важно в это время находиться под наблюдением врача, поскольку только врач сможет определить патологический процесс — слабость родовых сил, дискоординированную родовую деятельность, начать медикаментозное родовозбуждение при излившихся околоплодных водах, предложить адекватное и современное обезболивание на самом старте и внести коррективы для дальнейшего гладкого течения родов.
Помимо динамики и болезненности схваток доктор также оценивает сердцебиение плода, раскрытие шейки матки и общее состояние женщины — обязательно измеряет температуру, пульс и артериальное давление.
Роды — один из критических периодов в жизни не только ребенка, но и женщины, поэтому прогрессивный, но и в то же время бережный подход в концепции «не навредить», который осуществим только в медицинских учреждениях — залог здоровья будущей мамы и малыша.
Надеемся, эта статья была вам полезна. Чтобы получать подобные материалы, подпишитесь на нашу рассылку. Она будет снабжать вас полезной и актуальной информацией не только во время беременности, но и в первые, самые сложные месяцы материнства.
- «Акушерство» под редакцией В.Е.Радзинского, А.М.Фукса — ГЭОТАР-Медиа, Москва, 2016 год;
- «Акушерство. 10-е издание переработанное и дополненное» — Айламазян Э.К., Тарасова М.А., Баранов В.С., — ГЭОТАР-Медиа, Москва, 2019 год;
- «Акушерство: учебник» — Г.М. Савельева, Р.И. Шалина, Л.Г. Сичинава — ГЭОТАР-Медиа, Москва, 2015 год;
- «Акушерская агрессия, v.2.0» — В.Е. Радзинский — StatusPraesens, Москва, 2017 год.
Источник: www.huggies.ru
