После выявления основных причин почему гноится ухо после прокола, следует указать и возможные осложнения. При своевременной реакции на небольшое нагноение серьезных последствий обычно не возникает. Минимум прикосновений к мочке и ежедневная обработка значительно сократят симптомы уже через пару дней.
Отсутствие должного ухода может привести к повышению температуры. Это часто свидетельствует о бактериальной инфекции или сильной аллергической реакции. При этом мочка уха краснеет, выглядит припухшей, часто присутствуют обильные гнойные выделения.
При таких осложнениях следует обращаться к врачу. В зависимости от симптомов могут быть прописаны антибиотики.
Чем обрабатывать ухо для заживления у ребенка
Если сильно гноится ухо, наблюдается ярко выраженный воспалительный процесс, на ощупь, кажется, что место прокола затвердело не стоит заниматься самолечением, необходимо срочно обратиться к врачу. Если в ранку попала инфекция, у малыша может подняться высокая температура.
ПРОСТОЙ СПОСОБ ВЫЛЕЧИТЬ УХО
Откладывание посещения врача может грозить серьезными осложнениями. У детей воспалительные процессы протекают быстрее, чем у взрослых и даже небольшие воспаленные ранки могут закончиться серьезным лечением.
В комплексе лечения врач может назначить следующие антибактериальные мази:
- Левомеколь,
- Тетрациклиновая мазь,
- Целестодерм и другие препараты.
Для снижения болевых ощущений врач может назначить: нурофен (ибупрофен), панадол (парацетамол) и другие средства, которые не только обезболят, но снизят температуру и воспаление.
Общие рекомендации перед проколом уха ребенку
После посещения салона мастер рекомендует обрабатывать мочку с двух сторон различными антисептиками, а также постоянно двигать сережку. Если этого не делать, на ушке появится нагноение.
Индивидуальная непереносимость металла сережки. Это довольно распространенная причина. Воспалительный процесс может начаться в давних проколах, если поменять сережку. Даже золото способно вызвать аллергию. Серебро категорически запрещено к применению, так как сильно окисляется и провоцирует серьезные воспаления.
Первый месяц стоит остановить свой выбор на изделиях из медицинской стали – титане и тефлоне.
Сережка-гвоздик. Не рекомендуется использовать этот тип сережек сразу после пирсинга ушей. Защелка очень сильно сдавливает мочку, что затрудняет уход за местом прокола. Такую серьгу невозможно двигать и снимать выступающие из ранки выделения. Они начинают скапливаться на задней стенке ушной раковины, взывая еще большее воспаление.
Каждая мама должна взвешено подойти к процедуре прокалывания ушей. В первые несколько дней необходимо четко следовать всем указаниям специалиста по уходу за ранкой. Не стоит приводить пирсинг даже у слегка приболевшего ребенка, в таком случае заживать уши будут очень долго.

ИНТЕРЕСНО: Детские психологи считают, что наиболее подходящим для пирсинга ушей является возраст до 10 месяцев. Ребенок в этот период еще не понимает страха и быстро забывает о причиненной боли.
Правила ухода за ушами после прокола
За недавно проколотыми ушами ухаживайте тщательно и осторожно до тех пор, пока ранка полностью не заживет. Рассмотрим основные моменты в правильном уходе после проведения процедуры прокалывания ушей:
- Первые серьги не стоит менять до тех пор, пока не заживет ранка. Первые серьги, которые одел специалист, выполнены из гипоаллергенного материала. Разрешено менять украшения после 6-ти недель.
- Не касайтесь ушей, поскольку можно моментально занести инфекцию. Перед тем как проводить процедуру очищения, хорошенько вымойте руки антибактериальным мылом.
- Аккуратно пользуйтесь вещами, которые могут зацепить сережку (шапка, шарф, платок и др.) Также будьте осторожны во время переодевания.
- Избегайте попадания косметических продуктов на ухо (шампунь, лак для волос, кондиционер).
- Старайтесь во время заживления ранки спать на спине.
Отзывы о последствиях
Отзывы на форумах многочисленны и весьма противоречивы. У кого-то процедура не вызвала отрицательных последствий и негатива, а другие долго болели и пробовали массу препаратов и походы к врачам, чтобы вернуть ушам исходный вид. Обо всем по-порядку.
Последствия прокола ушей у детей
Вероника, мама 4-х летней дочери: Дочка мечтала, просто грезила сережками и я на день рождения решила преподнести малютке сюрприз. Сделали в дорогом косметическом салоне прокол пистолетом. Вставили выбранные заранее серебряные сережки. К вечеру у дочери поднялась температура, появилась небольшая опухоль и покраснение.
Выполняла все требования врача-косметолога, но лечились месяц. Пришлось отказаться от дорогого аксессуара.
Причина
Проблемы были из за того что не было первичного украшения.
Последствия от прокола пистолетом
Оксана, 24 года: Долго мечтала, но не решалась на процедуру проколом. Прокол пистолетом почти не заметен, но он сильнее травмирует ткани, так как проводится резко. Уши покраснели, через несколько дней появились гнойные выделения. Промывала перекисью, марганцовкой, использовала антибактериальные мази. Ушной прокол стал настоящей проблемой. Но красота требует жертв.
Если бы сегодня мне предложили эту процедуру, то я бы отказалась.
Причина
Скорее всего из за того что обрабатывали всем подряд.
Последствия прокола ушей в домашних условиях
Марина, 18 лет: Мне уши проколола подружка с помощью обычной швейной иглы. Она сказала, что прокол пистолетом повредит хрящ. Иглу продезинфицировала в спирте, нарисовала точки на ушных хрящах и начала «садистские действия». Проколы довольно болезненны, но терпеть можно. Вставила серьги из золота.
Уши отекли, появились синячки в местах введения иглы. В мочках серьги уже были, поэтому комплект из нескольких украшений выглядел шикарно. Проколы заживали плохо, но я все пережила ради красоты.
Причина
Прокол швейной которая имеет расширение к центру, а значит рвет ухо и так же как в первом случае не было первичного украшения.
Источник: mcpanacea.ru
Абсцесс наружного уха
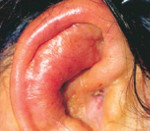
Абсцесс наружного уха – это гнойно-некротический процесс, поражающий один или несколько волосяных фолликулов, сальную железу и прилежащие мягкие ткани перепончато-хрящевого отдела слухового прохода или ушной раковины. Проявляется гиперемией, отёком кожи, болью разной интенсивности в зоне абсцедирования, симптомами общей интоксикации. Диагноз устанавливается на основании осмотра, данных отоскопии и лабораторных исследований. Назначается консервативная терапия с применением антибиотиков, антисептиков. При отсутствии эффекта осуществляется хирургическое вскрытие абсцесса.
МКБ-10
H60.0 Абсцесс наружного уха
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение абсцесса наружного уха
- Консервативная терапия
- Хирургическое лечение
Общие сведения
Абсцесс наружного уха возникает при попадании инфекции в глубокие слои кожи, подкожной клетчатки ушной раковины или слухового канала. По частоте встречаемости заболевание занимает третье место среди всей патологии наружного уха. Чаще выявляются абсцесс наружного слухового прохода, нагноение атеромы за ухом, реже – гнойное воспаление мочки. Болеют лица любого возраста.
Уровень заболеваемости несколько выше в возрастной группе от 10 до 19 лет, а также среди пожилых людей, страдающих сахарным диабетом, другой, ослабляющей иммунитет хронической патологией. В МКБ 10 абсцесс, фурункул и карбункул наружного уха объединены в одну группу.

Абсцесс наружного уха
Причины
Возбудителями заболевания являются бактерии. Чаще всего непосредственной причиной появления гнойника становятся золотистый стафилококк и синегнойная палочка, реже – стрептококки и остальные представители грамположительной кокковой микрофлоры. Золотистый стафилококк населяет кожные покровы и слизистые оболочки большинства людей, синегнойная палочка обитает в воде и воздухе повсеместно. Являясь условно-патогенными, данные микроорганизмы обычно провоцируют развитие болезни при наличии следующих факторов риска:
- Травмы наружного уха. К образованию ограниченного нагноения в наружном ушном проходе приводит травматизация его стенок. Повреждение происходит при неправильном туалете ушей – использовании предметов, способных нарушить целостность кожи. Абсцесс осложняет любую механическую, физическую или химическую травму ушной раковины. Часто является последствием пирсинга.
- Иммунодефицитные состояния. Патология нередко возникает у пациентов с иммунными нарушениями. Абсцесс наружного уха развивается у ВИЧ–инфицированных лиц, больных туберкулёзом и другими тяжёлыми хроническими заболеваниями, при снижении местного иммунитета, например, после облучения головы или шеи.
Локальные нагноения наружного уха нередко появляются, рецидивируют на фоне сахарного диабета и прочей эндокринной патологии, хронического гноетечения из уха. Предпосылкой к возникновению болезни иногда служит длительное пребывание в стационаре. Нозокомиальный абсцесс протекает тяжелее. Госпитальные штаммы кокковой флоры, синегнойной палочки часто обладают устойчивостью к антибиотикам. Множественные фурункулы образуются при гиповитаминозах.
Патогенез
Патологический процесс локализуется в областях уха, где присутствуют волоски: в фиброзно–хрящевой части слухового канала, на ушной раковине. Инфекционные агенты внедряются через повреждения кожи наружного уха в волосяной фолликул, сальную железу. Развивается воспалительная реакция, к месту скопления бактерий устремляются нейтрофилы. Образуется инфильтрат.
Воспаление иногда распространяется на мягкие ткани лица и шеи, сосцевидный отросток. В патологический процесс нередко вовлекаются слюнные железы и лимфатические узлы.
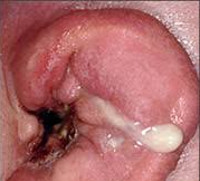
В зоне воспалительного инфильтрата под действием выделяемых нейтрофилами ферментов возникает некроз и расплавление тканей. Формируется гнойная полость, окружённая пиогенной капсулой. Позднее абсцесс самопроизвольно опорожняется, отделяется гнойный экссудат. Образуется полость, которая затем заполняется грануляциями. Абсцесс заживает через рубцевание.
После заживления небольшого фурункула следов не остаётся.
Симптомы
На начальном этапе болезни наблюдаются покраснение кожи, отёк и уплотнение тканей в месте образования гнойника. Пациента беспокоит зуд уха, затем присоединяется боль. Выраженность болевого синдрома зависит от локализации патологического процесса. При ограниченном нагноении области наружного слухового канала боль интенсивная, пульсирующего характера.
Симптом усиливается в ночное время, при жевании, иррадиирует в височную область, зубы и шею. При формировании абсцесса ушной раковины боль ощущается только при пальпации инфильтрата.
Абсцесс большого размера частично перекрывает слуховой проход, вызывая ощущение заложенности уха, снижение слуха. Присутствуют симптомы общей интоксикации — повышается температура тела до субфебрильных и фебрильных значений. Увеличиваются околоушные лимфатические узлы. Дети раннего возраста с таким заболеванием ведут себя беспокойно, тянут руки к больному уху.
У младенцев нарушается сон, отсутствует аппетит. Абсцесс задней стенки ушного прохода провоцирует у больного ребёнка приступы кашля и рвоту. После вскрытия гнойника из раны в умеренном количестве выделяется гной, состояние пациента существенно улучшается.
Осложнения
Абсцесс наружного уха способен разрешиться спонтанно путём самостоятельного вскрытия и опорожнения на 3-7 сутки болезни. При нарушениях функций местной или системной иммунной защиты нагноительный процесс нередко распространяется дальше по стенкам слухового канала, приобретает затяжное течение. Формируется острый или хронический диффузный наружный отит. Через санториниевы щели инфекция попадает в околоушную слюнную железу и вызывает её воспаление.
В результате перехода патологического процесса на ушной хрящ возникает хондрит, ушная раковина деформируется. Реже ограниченное нагноение в области слухового прохода становится причиной появления среднего отита, мирингита. У иммунокомпрометированных лиц происходит гематогенное распространение инфекции, развиваются мастоидит, сепсис и отогенные внутричерепные осложнения, которые могут закончиться летальным исходом. Смертность больных с ограниченным нагноением наружного уха составляет 0,04%.
Диагностика
Диагностический поиск при подозрении на абсцесс наружного уха осуществляет врач–оториноларинголог. При локализации нагноения вблизи устья слухового прохода, на мочке уха или в заушной области образование визуализируется невооружённым глазом. Наблюдается выраженная гиперемия кожи, видимая припухлость. Пальпация ушной раковины причиняет боль. Регионарные лимфатические узлы увеличены. Для окончательного подтверждения диагноза осуществляются:
- Отоскопия. Является основным методом исследования, выполняющимся для обнаружения гнойника в слуховом канале. При отоскопии определяется болезненное образование, частично перекрывающее слуховой проход. На верхушке фурункула присутствует гнойная желтовато-белая пробка. После опорожнения гнойника остаётся кратерообразное углубление. Отоскопия позволяет дифференцировать ограниченный наружный отит с разлитым, исключить патологию среднего уха.
- Лабораторные исследования. Определение глюкозы крови и исследование на ВИЧ–инфекцию выполняется для уточнения иммунного статуса больного, выявления сахарного диабета. При необходимости осуществляется посев отделяемого из уха на микрофлору и чувствительность к антибактериальным препаратам.
Затяжное, рецидивирующее течение локального гнойно-воспалительного процесса требует дифференциальной диагностики абсцесса с онкологического заболеванием наружного уха. Для исключения новообразования выполняются дерматоскопия, биопсия с последующим цитологическим исследованием патологического материала. Такие пациенты нуждаются в дополнительной консультации онколога. В неясных случаях используются лучевые методики – рентгенография, КТ височных костей.
Лечение абсцесса наружного уха
В большинстве случаев пациенты с локальным нагноительным процессом наружного уха получают амбулаторное консервативное лечение. Госпитализации в отделение оториноларингологии подлежат дети и пожилые люди с тяжёлыми иммунодефицитами и другой сопутствующей патологией, выраженными клиническими проявлениями, а также больные с мастоидитом и прочими серьёзными, требующими хирургического вмешательства осложнениями.
Консервативная терапия
Фармакологическая терапия включает в себя применение антибактериальных препаратов, кортикостероидных гормонов и местных антисептиков. Лечение антибиотиками начинается с первого дня. Предпочтение отдаётся лекарственным средствам местного действия в форме мазей, растворов. Чаще используются комбинированные препараты. Применение антибиотиков системного действия показано при выраженных локальных проявлениях с тенденцией к распространению гнойной патологии, значительной общей интоксикации.
До получения результатов теста на чувствительность микрофлоры антибиотики назначаются эмпирически. Используются препараты широкого спектра – защищённые аминопенициллины, макролиды, при неэффективности проводимого лечения — фторхинолоны. Для ускорения созревания гнойника дополнительно применяют УФО, УВЧ и другие физиотерапевтические процедуры. Одновременно осуществляется медикаментозная коррекция имеющейся хронической патологии, снижение уровня глюкозы крови.
Хирургическое лечение
Эффективная консервативная терапия приводит к рассасыванию патологического образования на стадии инфильтрации. Если этого не происходит, абсцесс подлежит хирургическому лечению. Прочими показаниями к операции являются большой размер гнойника, высокий риск развития осложнений. В ходе манипуляции выполняется вскрытие абсцесса. Образовавшаяся полость промывается антисептиками, устанавливается дренаж.
Прогноз и профилактика
Абсцесс наружного уха протекает в основном благоприятно. У некоторых пациентов происходит обратное развитие фурункула на этапе инфильтрации. Прогноз значительно ухудшается при появлении признаков развития тяжёлых осложнений. Профилактические меры направлены на своевременное лечение хронических средних отитов, коррекцию эндокринных нарушений и функций иммунной системы. Для предотвращения образования фурункулов следует избегать травматизации ушей, своевременно обрабатывать зоны пирсинга антисептиками.
Литература
1. Ограниченный наружный отит – дифференциальная диагностика и подходы к терапии/ Крюков А.И., Гуров А.В., Изотова Г.Н., Лучшева Ю.В., Шадрин Г.Б., Кравчук А.П.// Медицинский совет. — 2015 — №3.
2. Клинические рекомендации Министерства Здравоохранения Российской Федерации по диагностике и лечению наружных отитов. – 2014.
3. Методические рекомендации ГБОУ ВПО «Первый Московский государственный медицинский университет имени И.М.Сеченова»/ Наружный отит – этиология, патогенез, особенности фармакотерапии// Г.Н.Никифорова, С.В.Старостина – 2014.
Источник: www.krasotaimedicina.ru
Какие бывают последствия прокола ушей у ребенка?
В зависимости от возрастной группы ребенка, последствия прокола ушей могут иметь значительные отличия. Наиболее тяжело протекают осложнения после прокола у маленьких детей, чей иммунитет еще до конца не сформировался. У ребенка до 3 лет может подняться температура после прокола ушей. Но, это не единственное осложнение и повышение температуры способно возникать не только у детей дошкольного возраста – все зависит от индивидуальных особенностей организма и того, насколько тщательно и верно выполнялись манипуляции по уходу за ухом после прокола.
В каком возрасте лучше прокалывать уши

Возраст для прокалывания ушей ребенку выбирается родителями – врачи могут лишь рекомендовать и предостерегать. Раннее прокалывание, которое выполняют в возрасте от 9 месяцев до 1-2 лет поддерживается психологами. Они утверждают, что ребенок не получит психологическую травму и не запомнить боли, которой сопровождается прокалывание. Но с точки зрения физиологии, прокол в столь раннем возрасте не является целесообразным – уши находятся в стадии активного роста и поэтому в будущем имеется вероятность, что дырочки будут выглядеть не эстетично.
Имеется еще ряд негативных моментов, которые могут сопровождать прокол мочек ушей в возрасте до 3 лет:
- Мочка может долго заживать, что приносит ребенку постоянный дискомфорт и приводит к регулярным истерикам.
- Для лучшего заживления можно применять строго ограниченный перечень лекарств, так как остальные запрещается использовать по причине малого возраста.
- Ребенок может совершать попытки сорвать украшение, так как оно мешает. Это приведет к воспалениям тканей и вероятному инфицированию ранки с последующим нагноением.
- У маленьких детей имеется повышенная вероятность развития аллергической реакции.
- Из-за малого размера мочек повышается вероятность, что мастер заденет нервное окончание.
- У детей уши активно растут и отличаются размерами, в 20% это становится причиной неровного прокола. При таком проколе крайне высока вероятность развития осложнений.
Выполнение прокола ушей в возрасте после 3 лет поддерживается терапевтами, так как стадия активного роста и формирования хрящей уха завершается. Основными преимуществами прокалывания ушей в возрасте от 3 лет выступают такие:
- Риски того, что мастер заденет нервное окончание, многократно снижаются.
- В этом возрасте уже становится возможным объяснить ребенку, что трогать уши нежелательно.
- Ребенка можно психологически подготовить к тому, что процесс прокалывания неприятен и сопровождается болью.

Поход к мастеру пирсинга в возрасте 5-11 лет нередко является желанием самого ребенка. Основным преимуществом прокола в этом возрасте является осознанное решение, так как девочке хочется носить украшения. Ребенок стойко перетерпит неприятные ощущения и сможет самостоятельно выбрать понравившееся украшение.
Важно! Если в возрасте от 10 лет не уделять достаточного внимания обработке дырочек после прокола, то может образоваться келоидный рубец. Это обуславливается изменением структуры кожи, которая в некоторой степени уже теряет прежнюю эластичность.
Где прокалывать уши
Прокалывать уши ребенку требуется в том месте, где украшение не будет мешать повседневной жизни – то есть, цепляться за одежду, при расчесывании и прочие. Но, имеется еще и медицинская точка зрения – в месте для прокола не должно присутствовать крупных сосудов и нервов.
Если будет задет сосуд при проколе мочки, высока вероятность возникновения гематомы. Что касается нервных окончаний, в ухе множество точек, которые способны оказывать влияние на организм в целом – мастер обязан их обойти. При задевании нерва болезненность процесса возрастет многократно, а ношение украшений будет постоянно вызывать боль.
Важно! Когда задевается физиологическая точка в ухе, существует вероятность нарушений функционирования структуры организма, за которую она отвечает.
Противопоказания к процедуре

Прокалывание мочек ушей является медицинской манипуляцией и поэтому несет некоторые риски для здоровья. Чтобы максимально снизить вероятность любых нарушений и осложнений впоследствии, требуется убедиться, что ребенок здоров и за ним не наблюдается таких состояний:
- нарушение свертываемости крови;
- инфекционные заболевания;
- диабет сахарный;
- склонность к развитию аллергических реакций;
- ослабленность иммунитета;
- предпростудные состояния.
Кроме указанного, не рекомендуется без осознанного желания ребенка прокалывать мочки, когда наблюдается низкий болевой порог. Лучше повременить и прокалывать уши только при собственном на то желании ребенка.
Важно! Не следует выполнять пирсинг ушей в период плановой вакцинации, так как в это время детский организм и так испытывает стресс из-за введенной вакцины.
Какие последствия возможны при проколе ушей ребёнку

Наиболее часто негативные последствия прокола ушей возникают по причине преждевременного прекращения ухода за проколами. Это нередкая ситуация при быстром заживлении ран – если дырочки зажили за 1 неделю, требуется продолжать соблюдать рекомендации мастера еще 3 недели.
После прокола ушей могут возникать такие осложнения:
- покраснение кожи уха;
- повышение общей температуры тела;
- отек мочки и всего уха;
- выделения из дырочки различного характера;
- возникновение шишек.
По большей части эти проявления являются следствием занесения инфекции в раневую поверхность. Каждое из осложнений имеет собственные характерные проявления. Гиперемия, иначе – покраснение, возникает по причине переполнения близких к отверстию сосудов кровью. Мочка увеличивается в размерах и начинает болеть.
Отечность является нормальным проявлением в 1 сутки, максимум – 2 сутки. Также нормальными являются и выделения, так как в этот период они представлены лимфатической жидкостью. Но, когда выделения меняют собственный характер на гнойный либо сочится кровь с неприятным запахом, требуется проконсультироваться с врачом – это признаки инфицирования. Когда инфицирование серьезное, отек может охватывать не только ушную раковину, но и распространиться на шею, начиная сдавливать пути дыхания.
Шишки выражаются сильным уплотнением тканей вокруг дырочки, при задевании которых возникает интенсивная болезненность. Это может быть келоидный рубец либо атерома, просторечное – жировик. Но, если из шишки выделяется жидкость с гнойными либо кровяными включениями, то это является свидетельством серьезного воспалительного процесса по причине травмирования кровеносного сосуда либо присутствия инфекции.

Когда этим проявлениям не уделяется внимания, у ребенка могут развиться такие негативные состояния:
- разрыв тканей с выпадением серьги – впоследствии нагноения;
- паралич нерва лицевого;
- развитие сильной аллергической реакции;
- развитие серьезных воспалительных процессов;
- псевдопотеря слуха – из-за чрезмерного размера украшений;
- деформации раковины уха;
- возникновение доброкачественного опухолевого процесса.
Для предотвращения таких последствий требуется внимательно следить за состоянием ребенка после перенесенной процедуры. При возникновении подозрений на осложнения требуется обращаться за медицинской помощью.
Что делать, если после прокола поднялась температура
Когда последствием прокола ушей у ребенка выступает повышение температуры, требуется не откладывать поход к специалисту. Повышенные показатели общей температуры тела могут свидетельствовать о проникновении в детский организм инфекции посредством раневой поверхности.
Педиатр осмотрит ребенка и проверит состояние дырочек – при выявлении нагноения, покраснения либо отечности имеется вероятность, что серьги придется снять. В период до визита к медицинскому специалисту, возможно дать малую дозу жаропонижающего средства, которое не запрещено в возрасте ребенка.
Важно! Когда показатели температуры поднялись более 38 ̊С, при отсутствии видимых причин и подозрении, что температура спровоцирована проколом, требуется вызывать скорую.
Показатели температуры тела могут возрасти у ребенка после процедуры прокалывания ушей и по причине стресса. Если этот симптом имеет нейрогенную природу, то желательно переговорить с детским психологом, который поможет преодолеть ребенку последствия пережитого потрясения.
Общие рекомендации
Для того чтобы не допустить возникновения осложнений, требуется соблюдать советы мастера, который делает прокол. Основные рекомендации, которые дает специалист при проколе, такие:
- Желательно делать прокол в теплое время года, когда шапка не будет цеплять дырочку.
- Протирать уши дезинфицирующим раствором 2 раза в сутки на протяжении 1 месяца.
- В 1 сутки не трогать место прокола, только аккуратно протирать.
- Начиная с 3 суток можно слегка проворачивать украшение во время дезинфекции.
- Менять украшение можно только через 6 недель после прокола.
Если соблюдать рекомендации мастера пирсинга в точности, то вероятность развития осложнений после прокола мочек у ребенка минимальна. Но, при их возникновении, требуется предпринимать меры по их устранению, а не ждать – когда пройдет само. Особенное внимание требуется уделить повышению температуры, так как наиболее часто температура свидетельствует о том, что организм борется с инфекцией. Промедление может приводить к последствиям различной тяжести и эстетическая сторона вопроса играет не ключевую роль.
Источник: gkb11-chel74.ru