Как снимать кликер с носа
Как правильно удалять черные точки дома? Избавляемся от комедонов
В погоне за красивой кожей женщинам порой приходится идти на отчаянные поступки. Если вы хотите отлично выглядеть, то необходимо приложить массу усилий и потратить определенную сумму денег. Конечно, посещение косметолога значительно упростит вам жизнь, но далеко не каждая женщина может себе позволить такую роскошь.
Но это будет необходимо, если вы подозреваете не камедоны, а атерому. Если вы уверены, что у вас обычные камедоны, и вы хотите в домашних условиях избавиться от такого недостатка кожи как черные точки, то эта статья именно для вас. Следуйте следующим правилам, чтоб безопасно очистить лицо и избавиться от такой проблемы как черные точки.
Итак, что необходимо приобрести для грамотной и безопасной очистки кожи?
1. Антисептическое средство. Вы можете использовать простой медицинский спирт, перепись водорода или же готовую специальную жидкость для уничтожения микробов. Без наличия антисептического средства даже не стоит приступать к удалению черных точек, потому как вы можете сделать только хуже. Есть масса случаев, когда женщины заносят инфекцию и в результате портят не только свою внешность, но и здоровье.
Кольцо-кликер для пирсинга. Как открыть? Как закрыть?
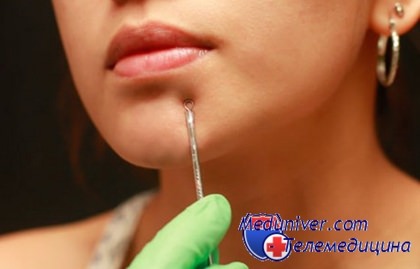
3. Ватные диски. Именно с помощью них вы будете обеззараживать вашу кожу. Если хотите сэкономить деньги, то можете приобрести простую медицинскую вату.
Удаление черных точек — это практически медицинская процедура, потому как вам необходимо совершить определенные механические действия, связанные с кровью, кожей и лимфой. Необходимо все делать предельно аккуратно и грамотно. Самое главное — это стерильность, поэтому во время процесса не забывайте время от времени дезинфицировать кожу и инструменты.
Поэтапное удаление черных точек по всем правилам косметологии
1. Руки тщательно помойте с мылом, удалите с лица остатки макияжа. Нанесите на ватный тампон антисептическое средство и тщательно протрите кожу, на которой собираетесь удалять черные точки. Дополнительно продезинфицируйте руки и косметологическую ложку. Для достижения большей эффективности данный инструмент положите в специальный обеззараживающий раствор.
2. Распарьте кожу. Для этого вам необходимо взять жменю ромашки и залить ее кипятком. Траве дайте настояться минут 5, затем опустите над паром лицо и держите на протяжении 20 минут. Под действием горячего пара ваши поры откроются, и таким образом удалять черные точки будет значительно проще.
3. Протрите кожу насухо промакивающими движениями и приступайте к очистке. Ставьте ложку на кожу так, чтоб черная точка оказывалась в центре отверстия. Слегка надавите кожу ложкой и ведите по участкам кожи, где у вас есть камедоны. Время от времени протирайте кожу и инструмент спиртом, чтоб исключить возможность попадания инфекции.
После того как проработаете кожу, протрите лицо кубиком льда, чтоб снять раздражение и нанесите легкий увлажняющий крем. На протяжении двух часов не наносите макияж, дайте коже восстановиться после такой стрессовой процедуры.
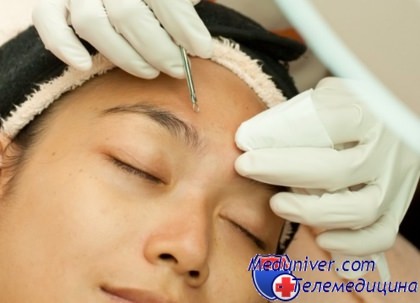
Как часто можно делать процедуру удаления черных точек?
Тут все, конечно, индивидуально. В зависимости от типа кожи и ежедневного ухода у всех по-разному закупориваются поры. Например, обладательницы жирной и комбинированной кожи могут удалять черные точки раз в неделю, а вот тем, у кого кожа сухая или чувствительна, стоит делать чистку лица не чаще 2 раз в месяц.
Удаление черных точек с помощь скраба домашнего приготовления. Вам понадобиться простое туалетное мыло, желательно детское, ватные тампоны и мелкая соль. Сначала намыльте те участки кожи, где у вас есть черные точки до образования густой пены. Ватный тампон смочите водой и опустите в емкость с солью. Теперь аккуратными круговыми движениями массажируйте кожу.
Делать это необходимо аккуратно, чтоб не поцарапать и не травмировать тонкую кожу лица. Теплой водой смойте с лица мыло и соль, промокните кожу сухим хлопчатобумажным полотенцем и нанесите увлажняющий крем. Такая методика также станет отличной профилактикой появления камедонов и поможет в поддержании кожи молодой и упругой.
Вы можете купить в косметическом магазине полоски для удаления черных точек, можете посещать косметолога, но всегда помните о том, что только грамотная профилактика поможет свести эту проблему на нет. Во-первых, никогда не ложитесь спать с макияжем, ведь ночью кожа должна отдыхать, а тональный крем, пудра и тени будут забивать поры и препятствовать восстановлению кожи. Во-вторых, включите в свой ежедневный уход тоники, которые стягивают поры. Таким образом, кожа будет менее подвержена появлению черных точек.
Тоники можете купить в любом магазине. Следите за тем, чтоб продукт был сделан на основе натуральных ингредиентов. Отдайте предпочтение тоникам с шалфеем, календулой или ромашкой. Исключите из своего рациона жирное мясо, сладости и мучное. Эти продукты нарушают работу сальных желез и могут привести к появлению не только камедонов, но и угрей.
Следите за тем, что вы едите, ведь это очень важно не только для вашей внешности, но и для здоровья.
— Вернуться в оглавление раздела «Дерматология»
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
ТОП средств от насморка

Заложенный нос вызывает дискомфорт, мешает работе и учебе. С ним не просто невозможно ощутить вкус пищи и услышать ароматы, главная проблема – затрудненное дыхание, которое ночью не дает уснуть. А дыхание через рот становится причиной пересыхания слизистой и распространению инфекции ниже по дыхательным путям.
Причины заложенности носа
Заложенность носа – результат воспаления слизистых оболочек носовых пазух. Воспалиться они могут по нескольким причинам:
в результате заражения вирусной инфекцией;
в качестве аллергической реакции на пыльцу, шерсть или другой возбудитель.
Заложенность носа – не что иное, как отек пазух, между которых проходят потоки воздуха. Когда воспаление любой этиологии касается верхних дыхательных путей, особенно носовых пазух, мелкие сосуды, которыми наполнены слизистые оболочки, расширяются, приводя к отеку.
Заложенный нос не дает высморкаться, промыть ходы и просто дышать. Поэтому так важно знать, что делать, когда возникла заложенность носа.
Средства на основе морской воды
В аптеках можно встретить немало препаратов на основе морской воды:
Суть этих препаратов в содержании соли. Соль, являясь природным абсорбентом, вытягивает жидкость из тканей. Это позволяет в некоторой мере снизить выраженность отечности. С другой стороны, солевой раствор – это тот же самый физиологический раствор, который используют при приготовлении капельниц.
То есть, это состав, близкий по качеству к плазме крови и основе слизи, которая выделяется во время болезни. Опрыскивая носовые ходы солевым раствором больной, в первую очередь, увлажняет свои дыхательные пути, помогая им самостоятельно бороться с инфекцией. Кроме того, омывая слизистые солевыми растворами, можно вымыть оттуда все засохшие корочки вместе с расположившимися в них возбудителями.
Можно выделить два минуса таких препаратов:
нет выраженного противоотечного эффекта;
высокая стоимость препаратов.
Если нет возможности покупать такие средства, их можно приготовить в домашних условиях. Для этого понадобится растворить две чайные ложки соли в литре чистой воды.
Сосудосуживающие препараты
Эта группа средств направлена на сужение сосудов, которыми окутаны слизистые оболочки ЛОР-органов. Представители этой группы знакомы каждому, кто хотя бы раз сталкивался с насморком:
Под торговыми названиями прячутся определенные действующие вещества:
Одни сосудосуживающие препараты содержат по одному активному компоненту. Другие включают несколько веществ сразу.
Важная особенность использования средств против заложенности носа – ограничения по времени применения. Нельзя дольше 5-ти дней использовать одно и то же средство, так как это может стать причиной развития привыкания и зависимости. Если после 5-ти дней использования насморк не прошел, средство нужно заменить, обращая особое внимание на действующее вещество – его важно сменить.
Сосудосуживающие средства могут использоваться детьми первого года жизни. Но в качестве действующего вещества для ребенка можно выбирать только фенилэфрин, так как он обладает безопасной выраженностью сужения сосудов.
Все препараты можно разделить по длительности действия. Детский фенилэфрин освобождает носовые ходы на 4-6 часов. Ксилометазолин позволяет дышать свободно не дольше 12 часов. А вот оксиметазолин в определенной дозировке освобождает носовое дыхание дольше всех – его действия хватает на 24 часа.
Важно помнить, что детям до трех лет можно только закапывать препарат. Использование спреев недопустимо, так как это ведет к нарушению целостности сосудов. Давление, с которым спрей распыляет частицы в носовые ходы, для ребенка является слишком сильным. Спрей – это взрослая форма противоотечных средств.
Не стоит забывать, что средство, освобождающее носовое дыхание, не лечит насморк, не устраняет причину отека. Это лишь симптоматическая помощь во время заболевания.
Антигистаминные средства
Для аллергиков фармакологические компании создали специальные средства, которые позволяют снять симптомы аллергии. Как правило, заложенность носа возникает в качестве реакции на пыльцу, шерсть животных, строительную пыль, бытовую пыль. Кроме того, вызвать признаки аллергии может сухой воздух.
Чтобы снизить риск воспаления на фоне раздражения слизистых оболочек верхних дыхательных путей, нужно использоваться увлажнители воздуха в жилом помещении. Во влажном воздухе и пыль не летает, она оседает на поверхностях. Популярным средством против аллергического насморка является Виброцил.
Средства с антибиотиком
При бактериальных инфекциях некоторые врачи нередко назначают капли на основе антибактериальных средств. Родители, видя у ребенка зеленую слизь, выходящую из носа, самостоятельно решают капать в нос такие средства. Самым популярным считается Изофра.
Однако большинство практикующих терапевтов и педиатров утверждают, что местное лечение антибактериальными препаратами не обладает ожидаемой эффективностью. Бороться с бактериальными инфекциями правильно только системно, с помощью препаратов, принимаемых внутрь.
Как правильно выбрать средство
Выбирая средство, важно обращать внимание на действующее вещество, чтобы не покупать постоянно одно и то же вещество. Но в домашней аптечке держать сосудосуживающее средство просто необходимо. Мало кто знает, но именно это лекарство используют в качестве первой помощи при отите. Отправляясь в отпуск на пляж, сосудосуживающее средство должно быть в дорожной аптечке, потому что именно после ныряния часто возникают первые признаки воспаления уха.
Симптоматическое лечение не поможет в борьбе с источником заболевания. Насморк пройдет сам, когда из организма будет выведен вирус, бактерия или аллерген, в зависимости от того, что именно привело к отеку.
Когда от насморка страдает ребенок, не стоит заниматься самолечением. Особенно это касается детей первого года жизни. При первых признаках простуды нужно немедленно обратиться к участковому педиатру.
ИсточникОстается ли шрам после пирсинга, и как с ним бороться?
Многие по молодости прокалывали брови, нос, пупок и мало ли что еще… Тогда это было популярно, носило дух бунтарства и свободы. С возрастом окружение меняется, мы становимся серьезными, ответственными карьеристами и семьянинами. Но это не мешает по-прежнему самовыражаться и экспериментировать.
Увы, шрам после пирсинга остается у большинства людей. У кого-то он выглядит как незаметная белая полоска, у кого-то как глубокая точка черного цвета (след от серебряной серьги), а вот некоторым везет меньше — образуется страшный келоидный рубец после пирсинга. Это, конечно, исключение из правил, такие последствия от прокола — редкость, но к ним тоже нужно быть готовым.
Редакция сайта «Ферменкол» делится опытом читателей и объясняет, как убрать шрам от пирсинга.
Какие могут быть осложнения после прокола?
Так как пирсинг — поверхностное повреждение кожи, то риск развития шрама ниже, чем при серьезных операциях и ожогах, когда задействуется дерма. Прокол на лице не защитить стерильной повязкой: он открыт ветру, пыли, выхлопным газам большого города и различным инфекциям, поэтому после процедуры пирсинга так важен уход за раной.
Чаще всего осложнения появляются на губах, бровях и носу. Также весьма уязвимые места — щеки, язык, соски и пупок. Прокалывая последний, задумайтесь, как будет выглядеть пирсинг при беременности, и стоит ли это того. Как правило, кожа в области живота сильно растягивается, поэтому обращение к пластическим хирургам с целью исправить форму пупка после родов довольно частое явление.
Беременным женщинам с пирсингом лучше заменить обычное украшение на специализированное — из биопласта или PTFE. Оно более мягкое и адаптируется под изменение места прокола.
Среди осложнений после процедуры наиболее часто встречаются:
- аллергические реакции на серьги и медикаменты;
- нагноение и, как следствие, сепсис;
- попадание инфекции и воспалительный процесс;
- шишка в месте прокола;
- потеря чувствительности в зоне пирсинга;
- гранулемы;
- келоидный рубец.
Пирсинг не стоит делать, если у вас замечена предрасположенность к патологическим рубцам или слабый иммунитет. Хорошая альтернатива без вреда для здоровья — клипсы и каффы.
Если прокол хочется сделать несмотря ни на что, стоит быть готовым к ряду последствий.
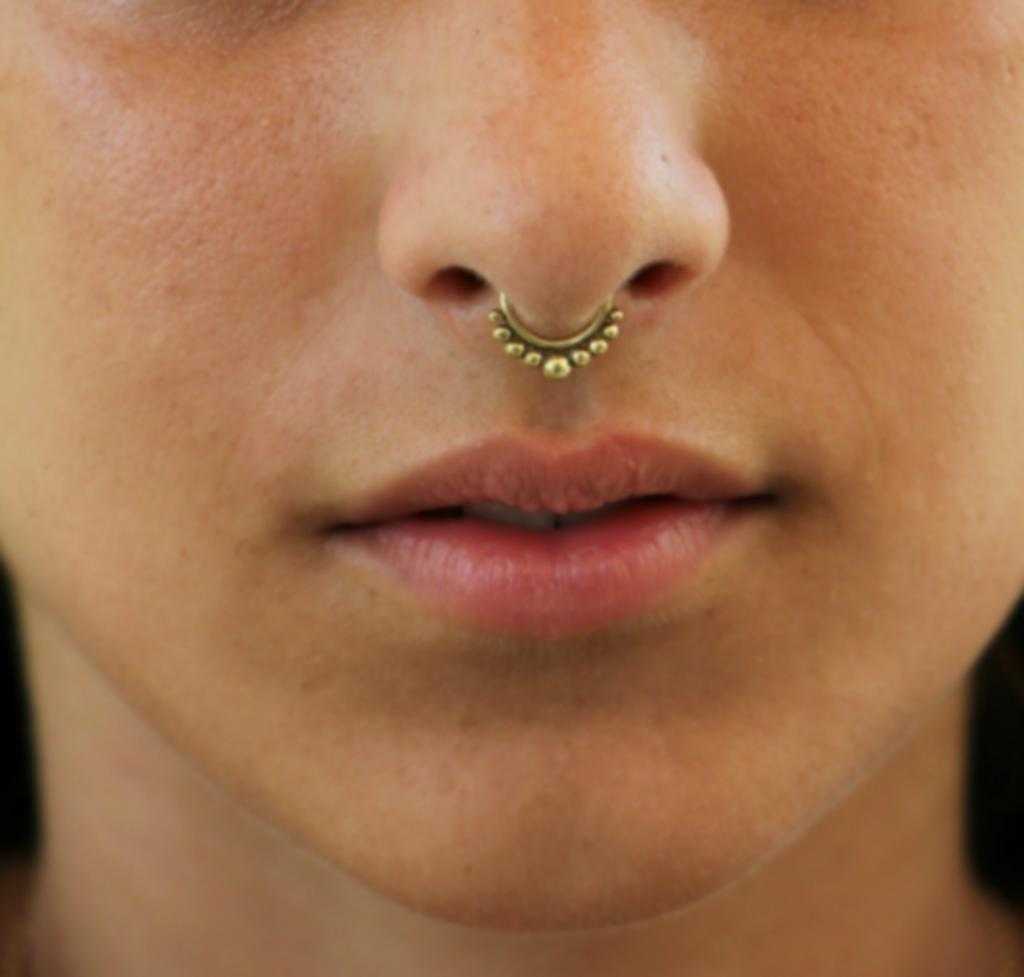
Пирсинг носа — наименее безопасный вид прокола, однако и в этом случае могут быть осложнения: инфицирование раны, травмоопасность (элементарно, сережку можно чем-то задеть и порвать ткань). Обыкновенный насморк может стать причиной воспалительного процесса. Будьте готовы к тому, что придется активно пользоваться ватными палочками, поэтому в случае ринитов лучше воздержаться от такого вида пирсинга.
Шрам после пирсинга носа затягивается в зависимости от возраста прокола. Если пирсинг свежий, то дырка полностью зарастет через 7–10 дней, если пирсинг носили несколько лет — потребуется от 3 до 5 лет, иногда дольше.
Обычно шрам от пирсинга носа выглядит как углубление — это атрофический рубец. Визуально уменьшить выраженность таких дефектов можно, но нужно запастись терпением, так как процесс восстановления кожи небыстрый.
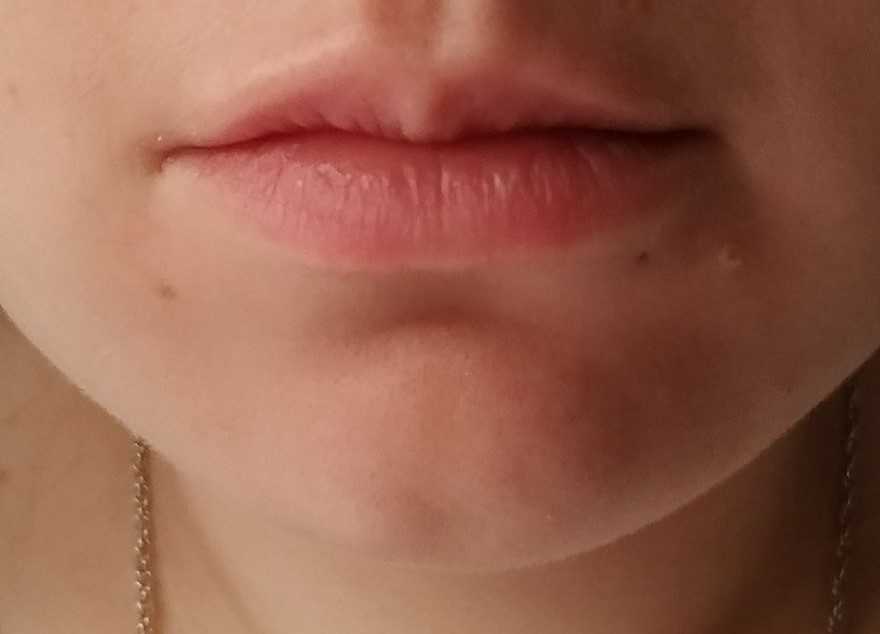
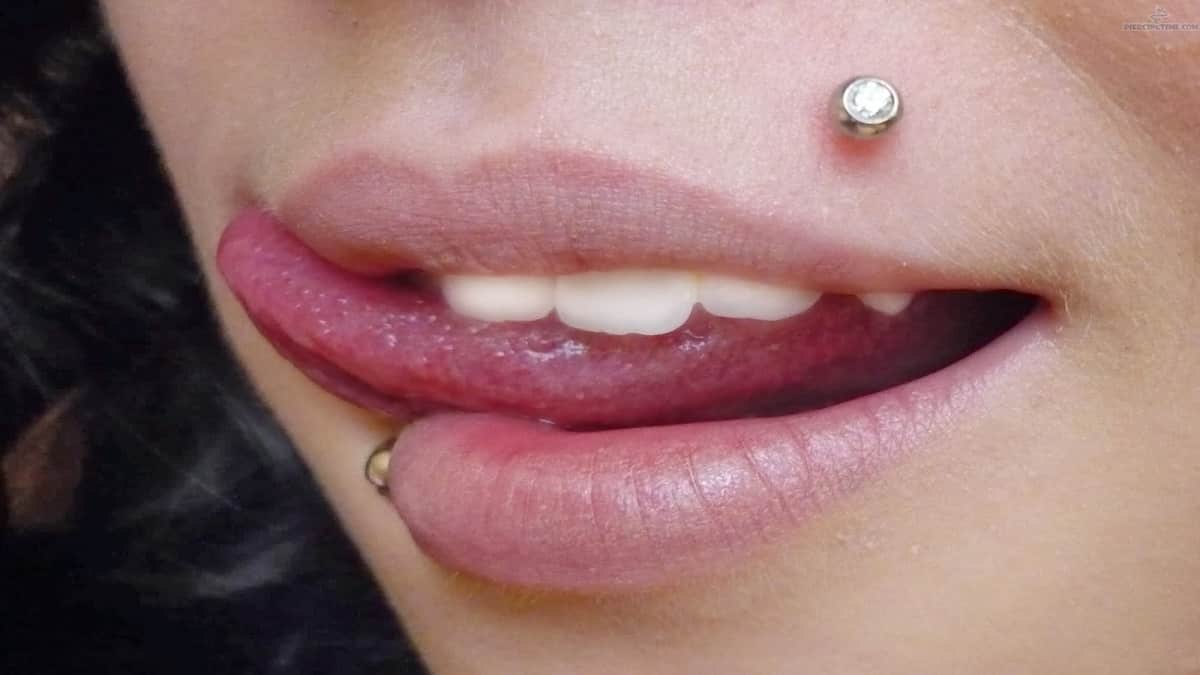
Прокол губы — в большинстве случаев шрамы гарантированы. Это связано с инфицированием, которого очень сложно избежать: фрагменты пищи, пыль, слюна, пот — все попадает на слизистую и препятствует нормальному заживлению раны. Свежий пирсинг доставляет много неудобств, среди которых боль, проблемы с дикцией и ощущение присутствия чего-то инородного во рту.
Шрам на губе от пирсинга будет наименее заметен, если снять серьгу при первых признаках отторжения. Если этого не сделать, след будет похож на родинку, которую можно скрыть только татуажем. Такие рубцы называются гипертрофическими и представлены патологическим коллагеном. Шрам после травматизации кожи — это естественная реакция организма на внешние воздействия, пугаться этого не нужно, но и пускать на самотек обработку раны после пирсинга тоже ни в коем случае нельзя.
Подробнее, как убрать шрам после прокола губы, рассказано в отдельной статье.
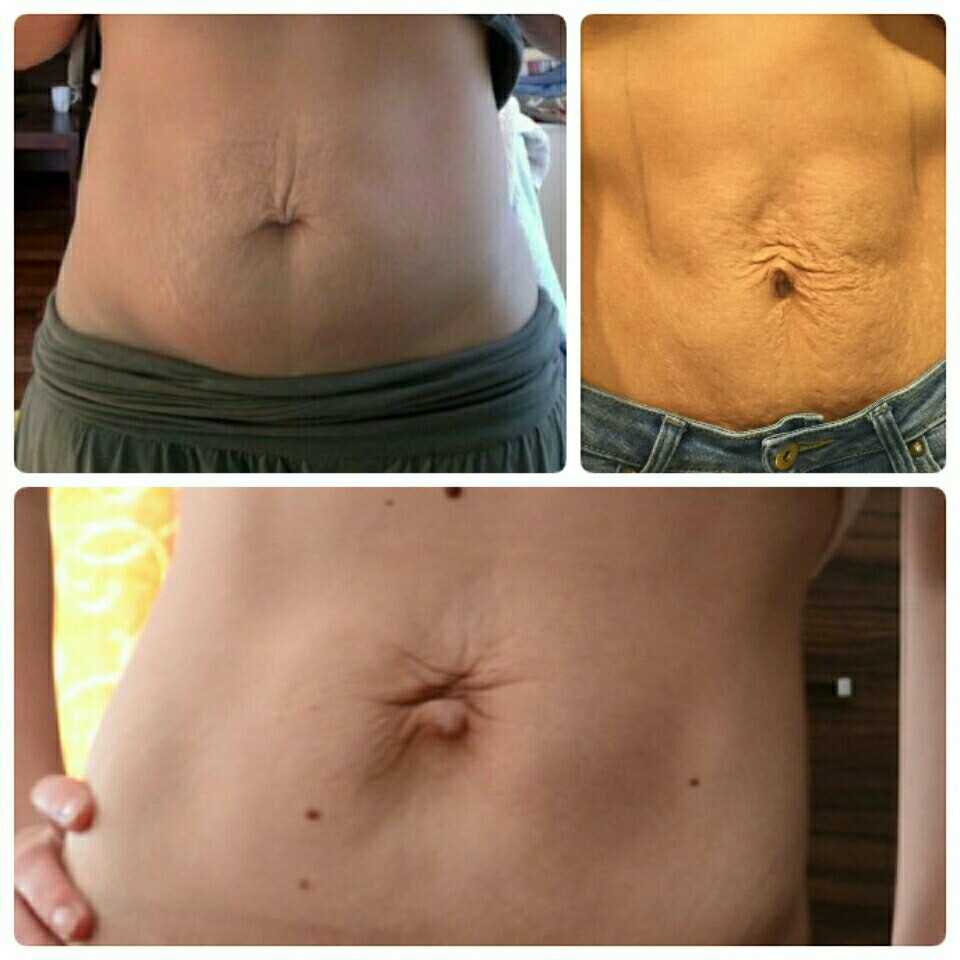
Пирсинг пупка. Часто в этих случаях организм не принимает чужеродный предмет и старается вытолкнуть его из раны. Кроме того, шрам от пирсинга пупка может быть следствием механических повреждений — зацепились одеждой и порвали края раны, пошло раздражение от белья или материала сережки, а если отверстие прокола слишком маленькое и находится близко к краю, возможно растяжение кожи под весом украшения.

Пирсинг бровей. В этой области находятся важные нервы — глазной и лицевой. Если при проколе их задеть, то может ухудшиться зрение или возникнуть паралич лица. Ближе к переносице прокалывать опаснее всего, поэтому перед походом в салон внимательно выбирайте мастера, читайте отзывы, смотрите обзоры. Ваше здоровье — это в первую очередь ваша ответственность.
Само собой, шрам после пирсинга брови наиболее заметен для окружающих. Такая рана заживает некрасиво и с видимыми возвышающимися краями. Нередки и атрофические шрамы, которые выглядят как ямки. Такие рубцы бликуют на солнце, их сложно скрыть макияжем и татуажем.

Пирсинг щек. Риски те же, что и при проколе губы. Однако в области щек размещается слюновыделительная железа, ее повреждение крайне опасно. При зарастании может остаться выпуклый рубчик с гноем, а если были установлены лабреты — ямочка, реже белые полоски. Место очень заметное и спрятать шрам не всегда возможно, поэтому хорошо подумайте перед тем, как прокалывать щеку.
Профилактика
Чтобы рубец после пирсинга зажил успешно, надо соблюдать следующие правила:
- Внимательно выбирать мастера. Неопытный, пользующийся нестерильными инструментами в сомнительной каморке едва ли выполнит работу хорошо. В рану не только попадет грязь, но и прокол может оказаться неаккуратно пробитым, слишком близко к краю или заденет важный нерв (особенно, на лице).
- Соблюдать все рекомендации мастера. Многие делают пирсинг спонтанно и не готовятся к последствиям. Между тем рана заживает несколько месяцев, и чтобы процедура принесла желаемый предсказуемый результат, необходимо держать место прокола в чистоте, отказаться на несколько дней от косметики, бани, сауны, бассейна и солярия. Отступление от правил ухода грозит образованием грубого патологического рубца.
Как понять, что заживление идет неправильно?
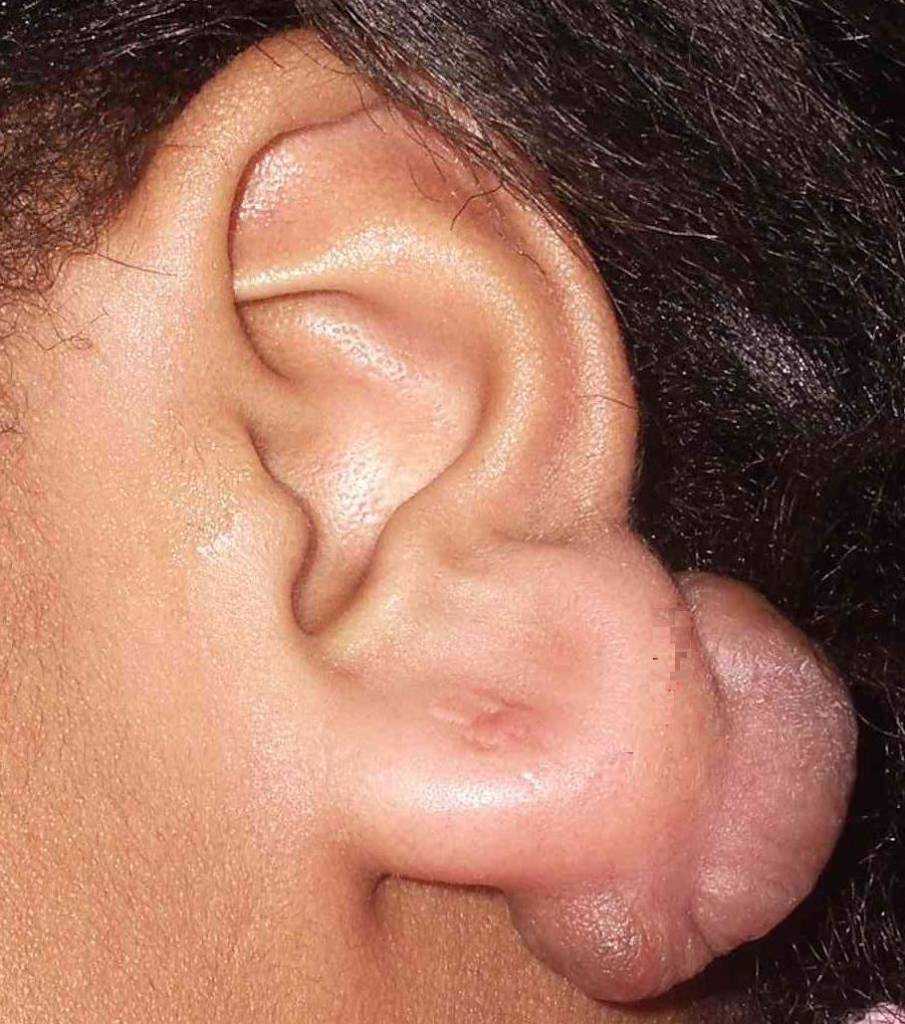
После повреждения ткани возникает рубец — это естественный процесс. При здоровом заживлении характер шрама нормотрофический, он плоский, белый и имеет свойство самостоятельно исчезать. Однако при попадании инфекции либо других осложнениях рана затягивается неправильно, и может развиться келоидный рубец.
Келоид разрастается вследствие избыточного синтеза волокон коллагена (строительного материала кожи) и оказывает давление на кровеносные сосуды. В результате шрам находится выше рельефа здоровой кожи, имеет ярко-красный цвет или синюшный цвет, увеличивается со временем, превышая изначальные размеры раны. При этом в месте рубца возникает зуд, чувство жжения.
Выглядит непривлекательно, имеет тенденцию к росту, поэтому избавляться от таких шрамов нужно как можно скорее, заметив первые признаки их формирования. Понять, что есть проблема можно по следующим симптомам:
- зона в области прокола слишком сильно покраснела;
- появился зуд и боль при пальпации;
- из раны идут гнойные выделения;
- в месте прокола ощущается жар, поднимается температура.
Если вы заметили что-то из перечисленного, лучше сразу снять серьгу и обратиться к врачу.
Кроме этого, рекомендуется пользоваться противорубцовой косметикой, как только затянулась рана. Это будет служить отличной профилактикой образования патологических рубцов и поможет избавиться от уже существующих дефектов при повторном пирсинге, например.

Как убрать шрамы от пирсинга
Избавиться от шрама после пирсинга можно с помощью косметолога или домашних манипуляций — все зависит от масштаба проблемы. Рассмотрим оба варианта.
У косметолога

Среди самых популярных процедур для борьбы с рубцами выделяют лазерную шлифовку, инъекционную терапию (уколы глюкокортикостероидов и гиалуронидазы), а также хирургическое иссечение.
Лазерная шлифовка — с помощью луча удаляется верхний слой кожи, стимулируется выработка свежего коллагена и эластина, благодаря чему выравнивается рельеф.
При инъекциях вводят противорубцовые препараты, которые, проникая в глубокие слои кожи, влияют на составляющие рубца, угнетая их и расщепляя. Инъекционные методики успешно применяются в комплексной терапии келоидных и атрофических рубцов. В случае с последними ямка заполняется коллагеном либо гиалуроновой кислотой с высокой степенью плотности.
Хирургическое иссечение применяется спустя год после пирсинга и в самых крайних случаях, когда шрам слишком большой, доставляет существенные неудобства и влияет не только на внешность, но и на качество жизни. Важно помнить, что после операции накладывают шов, это стимулирует повторное формирование шрама, поэтому во избежание рецидива лучше всего использовать противорубцовые гели наружного применения в качестве профилактики.
Домашние методы
При свежих небольших шрамах достаточно вовремя пройти курс с противорубцовыми средствами. Перед применением обязательно проконсультируйтесь с врачом!
Подобные кремы и мази легко найти в любой аптеке. Вот какими свойствами должно обладать хорошее средство для удаления шрама от пирсинга:
- снимать зуд и жжение;
- убирать отеки;
- уменьшать объем рубца и останавливать его рост;
- придавать эластичность коже;
- устранять покраснение и выравнивать тон кожи;
- действовать на основу шрама, препятствуя разрастанию.
Этими свойствами обладает гель Ферменкол. Прозрачное средство на основе коллагеназы — фермента, который влияет на основу рубца, действуя прицельно, как скальпель или лазерная шлифовка. Разница в том, что это происходит безболезненно, а первые симптомы уходят уже через 2 недели регулярного применения. Таким образом, с гелем Ферменкол можно добиться быстрого и выраженного противорубцового эффекта за короткий отрезок времени.

В результате применения Ферменкол рельеф кожи выравнивается, сам шрам разглаживается, становится менее заметным, начинает загорать на солнце, перестает бросаться в глаза. После прохождения курса аппликаций с гелем Ферменкол кожа восстанавливается на 90%. Наши пациенты охотно поделились своими отзывами после применения.
ИсточникНе откладывайте на завтра то, о чем можете пожалеть в будущем! Устраните келоидные рубцы после пирсинга, не дожидаясь удачного случая. Когда, если не сейчас?
Острый гайморит: как не довести болезнь до серьезных осложнений?
На сегодняшний день практически каждый человек слышал о таком заболевании, как острый гайморит. Самое главное, что важно знать, это что такое гайморит и как не «запустить» болезнь. Итак, острый гайморит — это острое воспаление гайморовых пазух. Гайморовы пазухи — это две полости (или по-научному «синусы»), располагающиеся в толще верхней челюсти, поэтому есть и другое название заболевания: «верхнечелюстной синусит».
Причины острого гайморита
Для того, чтобы разобраться в том, как развивается острый гайморит, надо понимать, что происходит в полости носа и пазухе при возникновении болезни. В полости носа находится слизистая оболочка, которая распространяется в полость пазухи. В свою очередь, пазуха как бы «открывается» в нос при помощи отверстия или соустья.
Когда в носу начинается воспаление, то возникает активный рост бактерий, которые через соустье попадают в пазуху. А из-за выраженного отёка слизистой носа соустье закрывается, и бактерии, попавшие в пазуху, начинают расти в ней, вызывая воспаление. Так же частой причиной развития гайморита могут стать и больные зубы.
Дело в том, что часть зубов верхней челюсти опускаются корнями в полость пазухи. Когда в зубе имеется воспалительный процесс, то он распространяется на слизистую оболочку пазухи. Гораздо реже гайморит может развиться из-за снижения иммунитета, особенно при длительных хронических заболеваниях.
Таким образом, причинами, вызывающими острый гайморит являются:
- затруднение носового дыхания, вызванное острым воспалением в носу;
- наличие гнойного воспаления в зубах;
- снижение иммунитета.
Симптомы острого гайморита
- Насморк с гнойным отделяемым, иногда с примесью крови, заложенность носа, реже чихание
- Головная боль, которая становится сильнее при наклонах головы вперёд и вниз
- Боль, чувство тяжести и «распирания» в области щёк
- Иногда пациенты ощущают боль в глазах и чувство давления на глаза
- Боль в зубах верхней челюсти
- Слабость, недомогание, чувство разбитости, наличие температуры тела (обычно около 38°С), быстрая утомляемость
Диагностика острого гайморита
Зачастую, в диагностике острого гайморита сложностей не возникает. Для этого пациента должен осмотреть врач-оториноларинголог. Диагноз ставится на основании жалоб и анамнеза болезни, данных осмотра, рентгенологического исследования (в последнее время чаще используется компьютерная томография околоносовых пазух), общего анализа крови, мазка из полости носа или пазухи на микрофлору и чувствительности к антибиотикам.
При осмотре (метод носит название «передняя риноскопия») выявляется покрасневшая и отечная слизистая полости носа с гнойным или слизисто-гнойным отделяемым. Так же врач оценивает и состояние перегородки носа (бывает такое, что она искривлена, что может значительно ухудшить процесс лечения). Далее проводится постукивание (или «перкуссия») передних стенок верхнечелюстных пазух, при выраженном воспалении пациент почувствует боль.
Рентгенологическое исследование или компьютерная томография позволяет точно установить диагноз и оценить состояние пазух, что позволит назначить правильное лечение.
В общем анализе крови обычно бывает повышение лейкоцитов, СОЭ, палочкоядерных нейтрофилов.
Мазок покажет, какой микроб вызвал это воспаление, а определение чувствительности — подобрать правильный препарат.
Лечение острого гайморита
Острый гайморит лечится антибиотиками. При первом посещении врача назначается антибиотик широкого спектра действия. А когда будет готов результат мазка, то антибиотик может быть заменён, за исключением, если микроб уже чувствителен к препарату.
Для того, чтобы убрать отёк в носу, пациенту назначаются сосудосуживающие капли в нос на срок от 5 до 7 дней. Так же назначаются антигистаминные (противоаллергические) препараты. Хороший эффект дают растительные муколитические препараты, они способствуют разжижению и лучшему отхождению содержимого пазух.
Промывание полости носа и пазух солевыми растворами позволяет убрать содержимое из носа. Промывание может проводиться в домашних условиях специальными устройствами, купленными в аптеке, или в лечебных учреждениях при помощи аспиратора и насадки.
Самой распространённой процедурой для лечения гайморита является пункция верхнечелюстной пазухи. Пункция (или в простонародии «прокол») позволяет быстро убрать гной из пазухи и значительно ускорить выздоровление.
Если пациент во время обратится к врачу и начнёт лечение, то процесс выздоровления наступит значительно раньше, и можно избежать многих осложнений, связанных с острым гайморитом.
ИсточникМетоды удаления тонзиллитных пробок
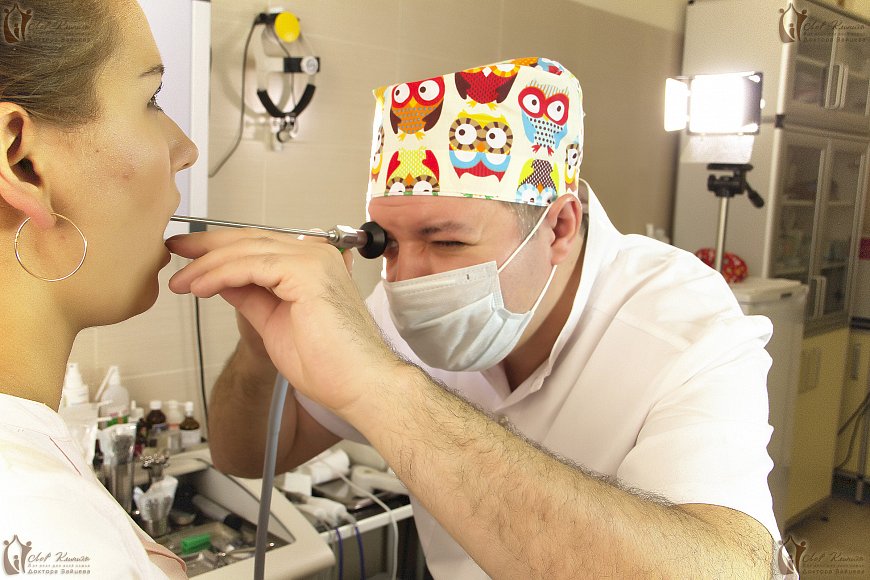
Если у человека в анамнезе присутствует диагноз «хронический тонзиллит», то такой пациент не понаслышке знает, что такое пробки в горле, а точнее нёбных миндалинах.
Гнойные пробки — это одно из тонзиллитных проявлений воспаления гланд. Они представляют собой скопление остатков жизнедеятельности бактерий и погибших в борьбе с ними лейкоцитов. В их состав также входит фосфор, кальций и аммиак.
Если посмотреть на нёбную миндалину, её поверхность кажется гладкой. Но на самом деле каждая миндалина насквозь пронизана узкими извилистыми каналами — криптами, которые заканчиваются на поверхности гланд отверстиями — лакунами. Именно эти извилистые крипты и лакуны становятся местом дислокации бактерий и формирования гнойных скоплений.
У здоровых нёбных миндалин хорошо работает функция самоочищения, что позволяет самостоятельно провести удаление содержимого лакун. Воспалённые тонзилитные гланды с этой функцией не справляются. При хронической форме тонзиллита пробки накапливаются и вызывают дискомфорт. Медицинское название тонзиллитных пробок — казеозный детрит.
Их размер обычно варьируется от одного миллиметра до нескольких сантиметров. В миндалине может быть несколько таких скоплений, но бывают случаи, когда пробки усеивают всю поверхность гланд.
Почему образуются пробки в горле?
Основной причиной появления пробок считается хронический тонзиллит. Некоторые пациенты, заболев ангиной (или острым тонзиллитом), пренебрегают квалифицированной медицинской помощью, бесконтрольно принимают лекарства, заканчивают курс приёма антибиотиков раньше времени либо вовсе бездействуют в надежде, что всё пройдёт само. В итоге происходит развитие хронического заболевания, следствием которого является формирование и отложение казеозного детрита в миндалинах.
Хронический тонзиллит — это заболевание, при котором периоды обострения сменяются стадией покоя, когда воспалённое горло какое-то время больного не беспокоит.

Но в моменты обострения симптомы, а вместе с ними и пробки возвращаются.
Спровоцировать формирование гнойных скоплений также могут:
- травмы и механические повреждения миндалин (например, из-за твёрдой или жёсткой пищи, случайно попавшей в горло кости и т.п.);
- острые инфекционные заболевания, так гнойные разновидности ангины также протекают с формированием тонзиллитных пробок;
- анатомические особенности строения нёбных миндалин — бывают случаи, когда лакуны миндалин у человека расширенные, и это для него норма. У таких миндалин процесс самоочищения затруднён, что приводит к скоплению в их толще гнойных масс.
К косвенным причинам образования пробок также относят вредные привычки, плохую экологию, искривлённую носовую перегородку, стоматологические проблемы — все эти факторы ослабляют защитные силы организма и приводят к формированию очагов инфекции.
Признаки наличия пробок в горле.
Чтобы диагностировать у себя тонзиллитные пробки не требуется медицинского образования: они заметны, если посмотреть в зеркало и широко раскрыть рот. Их появление (если мы говорим о хроническом тонзиллите) совпадает с началом обострения заболевания. Но о наличии в лакунах миндалин казеозного детрита свидетельствуют и другие признаки.
-
Неприятный запах изо рта.
Казеозные массы — это гной, а гной имеет свойство крайне неприятно пахнуть. Причём этот запах чувствует не только больной, но и окружающие. Многих пациентов именно этот симптом и приводит в кабинет оториноларинголога, чтобы убрать из горла пробки.
Все эти симптомы — веский повод обратиться к ЛОР-врачу, чтобы провести комплексное лечение тонзиллита, включающее медикаментозную терапию, удаление тонзиллитных пробок и физиотерапевтические процедуры.
Методы лечения хронического тонзиллита
Хроническое воспаление нёбных миндалин на ранних стадиях лечится консервативно, разумеется, под контролем врача — оториноларинголога. Только ЛОР-врач после проведённого осмотра и подтверждения диагноза может назначить эффективную схему терапии и провести аккуратное удаление пробок, что существенно увеличит стадию ремиссии и заставит на длительный срок забыть о симптомах заболевания.
Медикаментозная терапия включает:
- курсовой приём антибактериальных препаратов («Азитромицин», «Аугментин», «Суммамед» и др.);
- обработка гланд антисептическими препаратами («Люголь»);
- приём антигистаминных препаратов, чтобы снять отёчность слизистых оболочек («Кларитин», «Зодак» и др.);
- полоскания горла антисептиками («Мирамистин», «Хлоргексидин», «Фурацилин»);
- орошения глотки противовоспалительными спреями («Ингалипт», «Гексорал»).
Среди рецептов народной медицины в борьбе с воспалёнными гландами хорошо зарекомендовали себя полоскания горла отварами трав (шалфей, ромашка, зверобой) и ингаляции, где в качестве раствора используются отвары тех же самых лекарственных трав.
Закрепить положительный эффект от медикаментозной терапии и ускорить процесс выздоровления помогают физиотерапевтические процедуры, которые проводятся в ЛОР-клинике: лазерная терапия, облучение ультрафиолетом, виброакустическое воздействие и др.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Народные средства можно применять параллельно с назначенной терапией (но никак не вместо!) и только по согласованию с ЛОР-врачом.
Убирать из схемы лечения тот или иной препарат или добавлять новый должен только ЛОР-врач. Самолечение недопустимо: зафиксировано немало случаев, когда неправильное лечение воспалённых миндалин приводило к осложнениям других органов и систем человека: осложнениям на сердце, почки и суставы.
На том, как правильно убирать пробки, хочется остановиться подробнее.
Удаление тонзиллитных пробок: как правильно их убирать?
Удаление казеозных масс из лакун нёбных миндалин — важнейшая часть терапии хронического тонзиллита, которая должна проводиться опытным ЛОР-врачом в клинике. Многие пациенты ошибочно полагают, что могут самостоятельно убирать гнойное содержимое гланд. В ход идут самые разнообразные предметы: от ложек и спичек до зубочисток.
Кто-то умудряется убирать пробки ватными палочками или языком. Но к таким мерам прибегать настоятельно не рекомендуем. Попытки выковырнуть гнойные пробки могут закончиться повреждением нежных тканей гланд и инфицированием ранок, поскольку редко кто из пациентов соблюдает должные нормы стерильности при проведении процедуры.
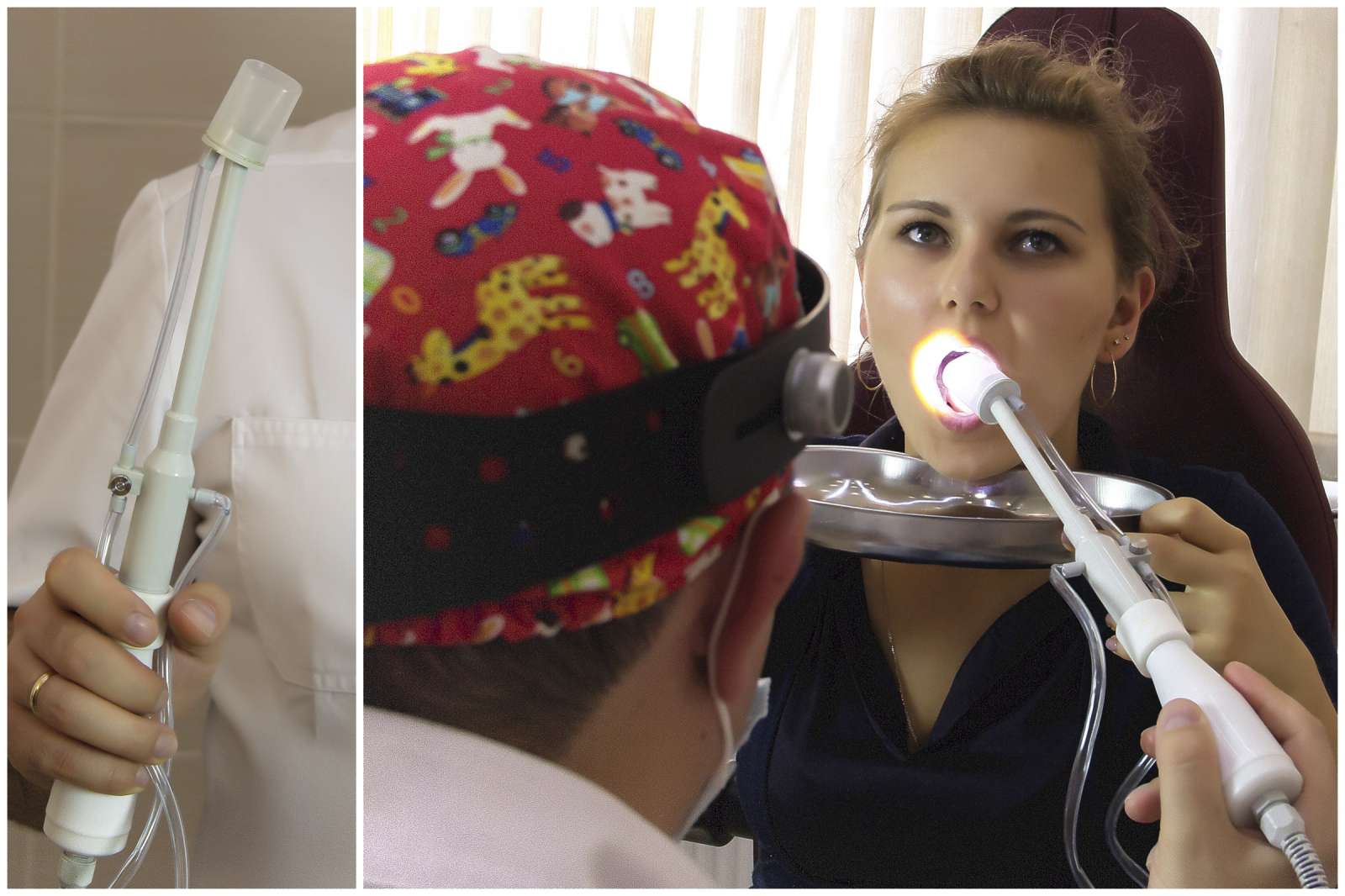
Современные ЛОР-клиники предлагают два способа избавления от пробок: промывание нёбных миндалин шприцем и промывание нёбных миндалин с помощью аппарата «Тонзиллор». Удаление пробок шприцем проводится всё реже: этот метод травматичен и не позволяет полноценно отмыть гланды.
Второй способ считается наиболее эффективным. Насадка аппарата «Тонзиллор» подносится к миндалине и наподобие пылесоса вытягивает в стаканчик насадки гнойное содержимое миндалин. Правда за счёт того, что стаканчик насадки непрозрачный, ЛОР-врач не всегда видит, до конца ли отмылись миндалины — поэтому ему приходится проводить несколько дополнительных процедур, чтобы удалить казеозные массы наверняка.
«Лор Клиника Доктора Зайцева» предлагает третий способ: удаление пробок с помощью модифицированной насадки аппарата «Тонзиллор».
Аналогов такой насадки нет ни в одной из клиник Москвы, поскольку она является уникальной разработкой основателя «Лор Клиники Доктора Зайцева» — Владимира Михайловича Зайцева и его коллег.
Усовершенствованная насадка гораздо удобнее своей предшественницы. Её скруглённые края не травмируют ткани гланд, что иногда случается с обычной насадкой, а прозрачный стаканчик насадки, куда вымывается содержимое лакун, сразу помогает доктору понять, когда можно закончить процедуру, не проводя лишние сеансы. Тем самым экономя время и деньги пациента. Насадку можно использовать даже при лечении маленьких пациентов — её небольшой размер идеально подходит для детей.
Хирургические методы лечения
К решению удалить миндалины приходят не так часто. Да и провести операцию просто так по желанию пациента нельзя. Прошло то время, когда гланды удаляли для профилактики, чтобы ангины больше не беспокоили. Современные оториноларингологи призывают бороться за такой важный орган иммунной системы, как нёбные миндалины, и пытаться лечиться консервативно. В тех случаях, когда лечение не помогает, принимают решение об операции. Для её проведения требуется ряд показаний:
- более четырёх случаев заболеваний ангиной в год;
- плохие ревмопробы;
- случившийся паратонзиллярный абсцесс;
- развитие осложнений на сердце, почки и суставы.
Если показания к удалению стопроцентные, пациенту предложат несколько способов проведения операции: с помощью скальпеля, шейвера, лазера, методом криодеструкции или электрокоагуляции. О преимуществах каждого из методов подробно расскажет врач-оториноларинголог.
Профилактика
Чтобы избежать частых обострений хронического тонзиллита и образования тонзиллитных пробок необходимо со всей ответственностью относиться к своему здоровью и соблюдать нехитрые правила, которые позволят надолго забыть о болезни: вовремя лечите инфекционные заболевания гортаноглотки (в том числе пролечивайте кариозные зубы), следите за гигиеной ротовой полости, не пользуйтесь чужими зубными щётками, принимайте витаминные комплексы, укрепляйте иммунитет и регулярно посещайте оториноларинголога для проведения профилактического лечения.
Тонзиллитные пробки и хронический тонзиллит — это не только снижение качества жизни, но и риск заработать серьёзные осложнения. Поэтому не пренебрегайте визитом к ЛОР-врачу.
Приезжайте на консультацию!
Мы вам обязательно поможем!
- Арефьева Н.А. Тонзиллярная патология. Современное состояние проблемы // Вестник оториноларингологии. 2012. № 6. С. 10-13.
- Гофман В.В. Бакулина Л.С. Современный взгляд на местное лечение хронического компенсированного тонзиллита // Вестн. Рос. воен.-мед. акад. Прил. 2014. №3. С.16-17.
- Гофман, В.В. Обоснование хирургического лечения хронического тонзиллита // Вестн. эксперим. и клинич. хирургии. 2014. Т.7, № 3. С.258-264.
- Зайцев В.М. Детский ЛОР. Как зищитить здоровье ушек, носика и горла. — М.: ЭКСМО, 2018. — 224 с.
- Мальцева Г.С. Особенности клинического течения хронического тонзиллита в современных условиях. // Материалы научно-практической конференции «Современные технологии в оториноларингологии», посвященной 115-летию создания первой кафедры оториноларингологии в России. СПб.: ВмедА, 2008: 72-74.
- Пальчун В. Т., Крюков А. И. Оториноларингология: руководство для врачей. — М.: Медицина, 2001. — 616 с.
- Плужников М.С., Лавренова Г.В., Левин М.Я. и др. Хронический тонзиллит: клиника и иммунологические аспекты — СПб. : Диалог, 2010. 222 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Источник