Прокол ушей у детей, как проколоть уши, сережки у детей, самостоятельно проколоть уши Статьи
Как снять сережки гвоздики после прокола пистолетом?
Во время прокола пистолетом в ухо вдевают пусеты – серьги-гвоздики из медицинской стали или серебра. Заменить их на другое украшение можно только после заживления раны. Если проигнорировать этот момент и преждевременно надеть новое украшение, срок восстановления тканей мочки значительно увеличится. Это же случится, если неправильно осуществить саму процедуру извлечения гвоздиков. Итак, как же их снимать?
Общие правила снятия серег после прокола
Рекомендации и замечания:
- перед началом нужно тщательно вымыть руки (лучше с антибактериальным мылом);
- не нужно спешить;
- до и после и вынимания проводится обработка;
- применение пинцета позволяет сократить контакт прокола и серьги с руками, но если рука дрогнет и пинцет пойдет криво, появится рана с неровными краями;
- вставлять нужно чистую продезинфицированную серьгу.
Самый лучший способ избежать затруднений с выниманием первой серьги-гвоздика – ответственно отнестись к процессу заживления. Чтобы процедура извлечения прошла без проблем, соблюдайте предписания по уходу за ухом и серьгой. Применяйте рекомендованные обеззараживающие и ранозаживляющие средства, регулярно проводите обработку и не игнорируйте нездоровую симптоматику.
Как снять медицинские сережки гвоздики у ребенка.Очень простой способ!
Важно! При обильных выделениях, острой боли и высокой температуре нужно обратиться к врачу, а не увеличивать дозировку антисептиков и пить обезболивающие. Возможно, идет процесс отторжения сережек или материала, из которого они выполнены.
Помимо поверхностной обработки применяется и более тщательная. При положительной динамике заживления примерно через 15 дней с момента прокола пусеты нужно будет извлечь, тщательно обтереть их и мочку обеззараживающим средством, а затем заново вставить. Именно их, а не другое украшение. К новым сережкам прибегают только по окончании восстановительного периода, который в среднем занимает 3–8 недель.
Какие серьги можно надеть потом?
Многое зависит от того, сколько недель прошло после прокалывания и как протекал заживляющий период. Если ткани быстро восстановились, рана обильно не мокла и не кровоточила, а отек спал в указанное мастером время, то к моменту снятия сережки-гвоздика стенки отверстия станут выстланы более или менее прочной кожей. Она выдержит вдевание украшения иной конструкции, отличной от пусетов.
Важно! Применение застежки иной конструкции допустимо, но нельзя прибегать к украшению со штырьком большего диаметра.

Если же восстановительный период протекал с осложнениями, то нужно остановиться на изделии с прямым недлинным и неизогнутым штырьком, который оканчивается максимально простой застежкой. Новое украшение к тому же должно быть выполнено из того же материала, что и старое – так ухо быстрее привыкнет, и вряд ли запустится процесс отторжения. И не забудьте обратить внимание на пробу. Это важно, так как проба – показатель наличия примесей. Если их во втором украшении больше, чем в первом, то это может стать причиной неприятной симптоматики.
Как снять легко и быстро серёжки гвоздики!!!
Еще один важный критерий – диаметр штифта. Сформированный канал имеет тот размер, который ему задал пистолет и последующее ношение пусетов. Потому не стоит вдевать сережки, штырек которых значительно шире остова украшения, используемого в ходе заживления раны от прокола. Это приведет к расширению отверстия путем очередного травмирования старых и едва образовавшихся новых клеток.
Пошаговое руководство как снять серьги-пусеты
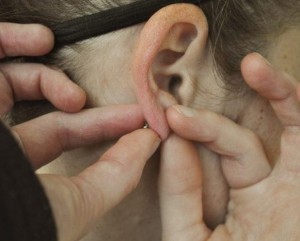
Начинать нужно с внимательного осмотра уха. На раковине и сережке не должно быть признаков воспалительного процесса: покраснения, отечности, выделений. Дополнительно следует удостовериться в том, что прикосновение к украшению и прилегающим к нему тканям не причиняет боль.
Далее определяются с инструментом. Если есть уверенность в том, что в ответственный момент рука не дрогнет и сможет при помощи дополнительно приспособления аккуратно вынуть сережку-гвоздик, то стоит привлечь к процедуре пинцет. Требования к нему:
- стороны симметричны друг другу;
- никаких острых краев, только закругленные (в идеале нужно пользоваться медицинским пинцетом, кончики которого загнуты и имитируют округлую форму);
- никаких признаков ржавчины, налета, грязи;
- металл, из которого выполнен пинцет, обладает гипоаллергенными свойствами;
- ручка удобная, не проскальзывает в ладони;
- инструмент перед началом манипуляции тщательно обработан обеззараживающим составом.
Дальнейшая последовательность шагов:
- вымыть руки;
- нанести на ватный диск антисептик, которым осуществлялся уход за раной;
- протереть диском мочку уха, зону рядом с проколом, а также саму сережку с 2 сторон;
- захватить пинцетом с закругленными кончиками переднюю часть серьги;
- второй рукой медленно сдвинуть и снять заглушку (фиксирующую деталь, которая нанизывается на штырек пусетов);
- потянуть вперед руку, в которой пинцетом зажата шляпка сережки-гвоздика и тем самым вынуть ее из туннеля прокола;
- обработать мочку уха антисептиком и заживляющим средством.
Важно! Применение пинцета в целом необязательно. Вынимание серьги можно провести при помощи руки. При этом не стоит задействовать ногти, они могут соскользнуть. Гораздо правильнее будет зажать шапку гвоздика между указательным и большим пальцем 1 руки.
Что делать в случае появления проблем?

Дальнейшие действия после вынимания зависят от того, как прошла процедура. Если с ухом после снятия пусетов все нормально, то стоит подождать 1–2 часа. По истечении этого времени можно будет вставить новую сережку (не забудьте ее обработать перед вдеванием).
При появлении неприятной симптоматики – сильной или нарастающей боли в зоне прокола, кровавых или гнойных выделениях, отеке – придется надеть старое украшение. Скорее всего, процесс заживления еще не завершился, отсюда и неприятные проявления. Нужно дать уху больше времени.
Важно! Надолго оставлять незаживший прокол без сережки – нельзя. Это может привести к зарастанию отверстия. В дальнейшем попытка вдеть украшение в ухо выльется в серьезную травму канала.
Если же проблема вызвана не состоянием уха, а неподвижностью штанги-гвоздика, с которой снята заглушка, то нужно поступить следующим образом:
- Попытаться размочить образования на скрытой части серьги. Выделения из раны накапливаются, застывают и превращаются в достаточно прочные сгустки, не позволяющие сдвинуть украшение с места. Чтобы избавиться от них, смочите в спирте или в перекиси водорода ватный диск и многократно приложите его чистую часть к входной зоне канала прокола. Важно! Размочить образования можно и в ванне, но этот метод менее гигиеничен и надежен.
- Позвать на помощь другого человека. Он со стороны осмотрит ухо и надетую сережку, сможет увидеть то, что недоступно самому носителю украшения.
- Если проблема вызвана сильным искривлением задней части штырька-гвоздика, то нужно взять маленькие плоскогубцы – применяются при работе с проволокой – и откусить ими шляпку украшения. Лучше пожертвовать сережкой, чем пытаться вынуть изогнутый остов из едва зажившего прокола и рисковать собственным здоровьем.
К указанным способам прибегают только при наличии уверенности в том, что процесс заживления завершился и при отсутствии видимых признаков нагноения. Если же ни одна мера не помогла, то нужно перестать мучить ушную раковину и обратиться к мастеру, который делал пирсинг. Насильно вырывать сережку из уха – не стоит ни в коем случае. Это опасно.
Особенности снятия медицинской серьги-гвоздика у ребенка
Малышу не объяснишь, почему нельзя ни в коем случае шевелиться во время относительно болезненной процедуры. Чтобы его беспокойное ерзание не привело к новому повреждению мочки, поступите следующим образом (выберите 1 из предложенных вариантов):
ИсточникПрокололи мне уши пистолетом, теперь не могу снять серёжки, чтобы надеть другие, золотые. Я да же не предаставляю почему, но они не снимаются. Намертво сидят на мочках ушей и не хотят даже немного сняться. Задний зажим не снимается, хотя там вроде точно не винтовая резьба. Что делать? 7. 7. Лучший ответ. Наталья Пивень, 11 лет назад.
Мастер.
Прокол ушей у детей — особенности, противопоказания
Официальная современная медицина не имеет причин ограничивать возраст для прокола ушей по возможным последствиям для здоровья, однако все-таки не рекомендует этого делать до года. Самым лучшим возрастом по ряду причин считается возраст от года до трех лет. Врачи так же считают, что, если прокалывать ушки после 11 лет, то существует вероятность рубцевания. Что качается времени года, наилучшего для прокалывания, то это однозначно весна и осень, но тогда, когда еще не нужно надевать шапочки. Также в некоторых регионах можно прокалывать уши в июне и августе, так как жары в эти месяцы не наблюдается при определенном типе климата.
Ни в коем случае нельзя проводить такую процедуру самостоятельно, лучше довериться профессионалу в салоне или в медицинском центре, потому, что он знает безопасную точку, чтоб прокол не нанес вред. Ведь совсем близко к месту, где обычно делают проколы, находится точка, связанная со зрением, и, задев ее, можно серьезно его повредить. И это только пример, точки, связанные с различными сферами здоровья расположены на ушках очень близко друг к другу . Поэтому неправильный прокол может принести серьезные проблемы. Из этого следует сделать вывод, что такую важную процедуру лучше доверить человеку с медицинским образованием, а значит и искать его стоит в медицинском учреждении.
Следующий момент – чистота и стерильность места, где будет проводиться прокол. Не стоит экономить на здоровье ребенка. Лучше заплатить немного больше, но пойти туда, где в процессе прокалывания все будет стерильно и сами проколы правильно обработают и научат, как ухаживать за ними дома.
Есть ряд особенностей при прокалывании ушек маленьким девочкам. Ныне существует два способа проведения этой процедуры: пистолетом и иглой. Нужно сказать, что иглой в нынешнее время прокалывают все реже, так как это более болезненный, длительный вариант.
Пистолет же сделает все очень быстро: и проколет дырочку и тут же вставит сережку, поэтому крошка вряд ли поймет, что произошло и не почувствует боль. При использовании такого метода родители должны заранее подготовить сережки с типом застежки «гвоздики» из золота или специального медицинского металла. Такие серьги не нужно снимать пока ушко не заживет и в то же время, такие сережки обеспечивают свободный доступ к ранке для ее обработки. В крайнем случае, на время в ушко вдевают тонкую ниточку из шелка, но такой вариант все же крайне нежелателен и о сережках стоит побеспокоиться заранее.
Очень ответственный выбор следующих сережек, которые будут надеты после заживления. Лучше всего выбирать либо гвоздики, либо маленькие серьги-колечки, которые случайно не расстегнутся и ни за что не зацепятся. Более крупные серьги вообще не стоит надевать девочкам доо трех лет, да и после трех и лет до семи пусть такие варианты станут только праздничными. На каждый день лучше оставить привычные маленькие варианты.
Уход за ушками должен осуществляться каждый день. Если ушки прокалывались совсем маленькой девочки, то эту обязанность на себя берет мама, однако более старшую девочку мама должна приучить ухаживать за ушками самостоятельно. В течение первого месяца после прокола ушки обрабатывают антисептическими средствами 2 раза в сутки.
В крайнем случае, можно применять спирт, но он приносит ребенку дискомфорт во время обработки, поэтому лучше всего остановить свой выбор на перекиси водорода или на настойках, к примеру, календулы или эвкалипта. Если у девочки уже имеются длинные волосы, то на время обработки их нужно убрать. При проявлении каких-либо ненормальных реакций на ушках, таких как нагноения, сыпь, сильный зуд, стоит обратиться к тому специалисту, который выполнял процедуру. Стоит помнить, что небольшой зуд наблюдается при нормальном заживании ранок.
Важно иметь в виду, что существует ряд противопоказаний к проколам ушей по медицинским показаниям. Понятно, что нельзя прокалывать ушки при врожденных или хронических ушных заболеваниях. Если ушное заболевание присутствует даже временно, то с прокалыванием ушей стоит повременить. Так же нельзя прокалывать уши при черепно-мозговых травмах и заболеваниях крови, ревматизме, сахарном диабете и болезнях, связанных с неврологией. Противопоказанием к прокалыванию ушей так же могут стать некоторые формы аллергии.
Итак, можно сделать вывод, что прокалывать ушки лучше в относительно раннем возрасте, но не раньше одного года от рождения. К такому процессу родителям следует тщательно подготовиться и учесть все возможные риски. Кроме того, прежде чем проколоть дочке ушки, родителям стоит проконсультироваться с врачом на предмет противопоказаний и выбрать хорошего косметолога.
ИсточникПосле приступов диареи появляется острый, гнилостный запах, а контролировать понос становится довольно трудно. Такое состояние может продолжаться несколько суток, но даже после первых позывов нужно обратить внимание на их частоту и характер извержений. При острой диарее нормальная функциональность ЖКТ меняется под влиянием внешних инфекций или раздражителей – причинами поноса могут быть бактерии, токсические вещества, включая спиртное, а также вирусы. Особую опасность представляет дизентерия – с сильной интоксикацией, поражением ЖКТ, влиянием на сердечнососудистую систему, риском осложнений (парапроктит, перитонит). Признаки хронической диареи.
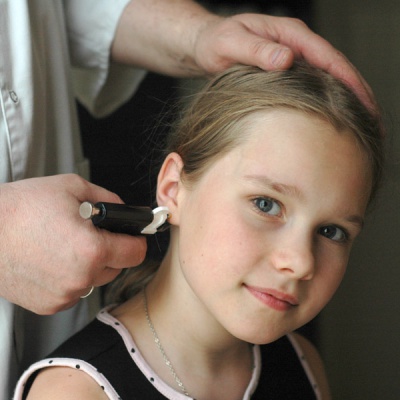
Прокалывание ушей детям
Проколоть ребёнку ушки можно когда угодно. Для профессионала это дело пары минут. Существует мнение, что примерно до полутора лет ребёнок чувства страха не испытывает и забывает о боли достаточно быстро – очень напоминает шутку «пациент, если он хорошо зафикси рован, в анестезии не нуждается», не правда ли?
На практике даже полугодовалые младенцы (как правило, уже имевшие за свою короткую жизнь опыт общения с медициной – прививки, сдача крови и т.д.) начинают плакать уже при виде белого халата. В самом лучшем случае, ребёнок позволит проколоть первое ушко, но на втором будет реветь и сопротивляться в полную силу, что совсем не поможет специалисту. Вообще, главная проблема детского пирсинга в том, что ушей – два.
Прокалывание ушей противопоказано, если ваш ребенок страдает серьезными хроническими заболеваниями (сахарный диабет, наследственные кожные заболевания, экзема, иммунодефицит), если имеется предрасположенность к келоидным рубцам или ребенок недавно (менее двух недель назад) перенес острое инфекционное заболевание — или чувствует недомогание в настоящий момент.

Безопасно ли колоть ушки младенцу? При соблюдении всех условий — безопасно. Но мама должна понимать, что делает это исключительно для себя, на свой вкус и риск. До 4-5 лет ушная раковина активно растёт, у грудных младенцев мочка сформирована не полностью и запросто может оказатьсяв результате, что когда девочка подрастет, проколотое отверстие будет вовсе не там, где хотелось бы.
Даже если младенцу повезло с формой ушей и гвоздики не будут мешать ему спать (впиваясь остриём за ушком), всё равно травма какое-то время будет беспокоить его. И ручка будет тянуться к источнику беспокойства. Конечно, проглотить младенец может не только нечаянно расстегнувшуюся серьгу, но и любой другой мелкий предмет. Только другие мелкие предметы от ребёнка обычно убирают. А если прокол, не бай бог, воспалится, то болеть он будет очень сильно, не давая ни спать, ни есть.
С позиции официальной медицины, пирсинг – членовредительство, повреждение здорового органа без причины. Так что как минимум, желательно, чтобы человек сам принимал решение, стоит ему прокалывать уши, или нет. Грудному ребенку нужно материнское тепло, защита, ласка, а также бережное и ответственное воспитание, а вовсе не прокалывание плоти с непонятной целью «пусть будет как у всех, потерпит».
Но невозможно отрицать и то, что после 11 лет риск образования келоидных рубцов повышается в два с половиной раза. Хотим успокоить: если у ребенка все благополучно со здоровьем, прокалывание ушей не сможет нанести вашему чаду ему никакого вреда.
Наше мнение, как профессионалов, — лучше подождать до той поры, пока ваша дочь/ваш сын не примут осознанное решение по поводу прокалывания ушей. Вы бы видели, сколько гордости у девочек в глазах, — когда они пришли САМИ и выходят из кабинета — гордые, «совсем как взрослые», очаровательные в своих новых сережках. Никто из шестилетних детей после прокола не вздыхает и не горюет дольше 30 секунд. По нашему опыту, у здоровых детей, которые спокойно и положительно настроены, пирсинг и последующее заживление канала прокола проходят совершенно без проблем.
Основатель аурикулотерапии (псевдонаучная область, не признанная официальной медициной), знаменитый П. Ножье в свое время поспособствовал рождению мифа о том, что именно на мочке уха сосредоточена масса важных активных точек, и попадание в ту, что соответствует проекции глаза, может вызвать нарушение зрения. Не стоит об этом беспокоиться: любой иглорефлексотерапевт объяснит вам, что биоактивные точки не терпят постоянного раздражения и обязательно мигрируют, так что ни ухудшить, ни улучшить зрение пирсингом не получится.
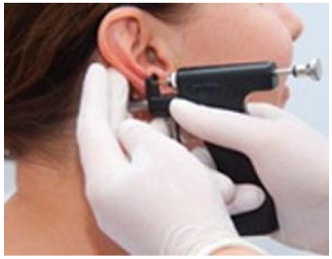
Приняв решение проколоть ребёнку уши, стоит обращаться в клинику или салон, обладающий медицинской лицензией, т.к., согласно действующему законодательству, выполнять эту процедуру должен косметолог, который как минимум имеет среднее медицинское образование. Прокол иглой заживает лучше, т.к. игла раздвигает ткани, пистолет же «прорубает» пирсинговый канал — в этом случае требуется более тщательная постпирсинговая обработка. Но на то нам и нужен пистолет — чтоб быстро прколоть ухо — бескровно и без мучений.
В нашей клинике используется пистолет английской компании Кэфлон (Caflon Ltd). Это известнейший производитель поистинеуникального оборудования, предназначенного для прокалывания ушей. От аналогов этот пистолет отличается повышенной надёжностью, он никогда не клинит и не заедает. Неприятные ощущения от прокола можно смягчить нанесением анестетика «Эмла» на 15 минут.
Под пистолет идут только специальные стерильные серёжки-гвоздики той же марки, сделанные из инертной медицинской стали. Так что если есть желание сразу вдеть в уши золотые сережки, придётся делать прокол специальной одноразовой иглой. Наш совет в этом случае – походить месяц в гвоздиках Caflon и потом поменять на ювелирные изделия.
Дело в том, что даже золото семисот пятидесятой пробы среди примесей содержит никель – очень сильный аллерген. Когда прокол уже зажил, никель будет контактировать с кожей, барьерным органом, а если такой металл поставить в свежую рану, риск аллергии возрастёт на порядок. Изделия из серебра исключаются на полгода, т.к. это очень активный, легко окисляющийся металл. Для малышей лучше выбирать маленькие завальцованные серёжки, т.к. крапаны могут зацепится за распашонку или шапочку.
Перед процедурой следует вымыть ребенку голову и поменять наволочку на подушке. Первые дни волосы девочке лучше собирать, чтобы ушки были открытыми. Купание в открытых водоёмах стоит отложить до полного заживления проколов, через месяц можно аккуратно купаться в бассейне.
Главное правило заживления любого пирсинга – серьга должна быть сухой и чистой. После пистолетного прокола основное средство обработки – 3% перекись водорода, она наиболее эффективно убирает экссудат. Кому-то достаточно трёх обработок в день, но если экссудация сильная и серьга снова запачкалась выделениями – её нужно очистить сразу, как только вы это заметили. Обычное время заживления прокола в мочке уха – месяц, но риск инфицирования наиболее высок в первые три дня, поэтому первое время обработка должна быть особенно тщательной.
И в заключение еще раз обращаем ваше внимание: не все девушки носят серьги, не всем мужчинам нравятся проколотые уши. Мода изменчива и вы не сможете угадать, какие именно серьги и сколько в одном ухе захочет носить ваша дочь. Поэтому сознательный выбор — что же делать с ушами, прокалывать их или нет — должен делать сам ребенок. А дело родителей — доступно и с любовью показать ему все стороны этого решения, как положительные, так и отрицательные стороны. А вот если решение уже принято, наша задача — обеспечить максимальную безопасность и безупречное качество выполняемой процедуры.
ИсточникТехника прокола пистолетом и уход после прокола , обработка мочки уха . Заживление прокола и формирование канала занимает 2 недели, после чего можно менять украшения. Рекомендуется в течение двух недель наносить на зону прокола и украшение хлоргексидина биглюконат 2-3 раза в день.
Серёжку для пирсинга следует двигать и прокручивать, чтобы раствор попал на стержень серёжки и в канал. Инструкция по уходу после прокола уха пистолетом. Серьги-иглы не снимать в течение 2 недель. В первые 3 дня после прокола уха воздержаться от посещения бассейна, бани, купания в водоёмах.
Опасные симптомы при беременности, которые нельзя игнорировать
Большинство, казалось бы, неприятных симптомов, с которыми сталкивается беременная женщина, не несут никакой угрозы. Они — неотъемлемая часть процесса. Но все равно трудно не волноваться, все ли в порядке, а главное, не успеть вовремя понять, что что-то пошло не так. Серьезные осложнения встречаются довольно редко, но тем не менее следует научиться распознавать опасные симптомы при беременности.
Опасные симптомы при беременности
Помните, что испытывать некоторые из этих симптомов при беременности абсолютно нормально. Однако они могут также быть признаками серьезных заболеваний, так что свяжитесь с вашим лечащим врачом, если заметите у себя какие-либо из следующих признаков.
- Непрекращающиеся боли в области живота. Являются ли боли в области живота обычным симптомом при беременности? Хороший вопрос. Дискомфорт, вызванный неприятными ощущениями в круглых связках, — это нормально. А вот если появятся боли в нижних отделах живота и уж тем более, если они сопровождаются высокой температурой или ознобом, то стоит немедленно сообщить об этом вашему врачу.
- Сильные головные боли. Во время беременности голова может болеть из-за целого ряда причин. Среди них гормональные изменения, стресс и повышенная утомляемость. Но если боль невыносима — это может оказаться признаком повышенного давления, одной из разновидностей гипертонической болезни или преэклампсии. Возможно, вам понадобится медикаментозное лечение, чтобы обезопасить себя и малыша.
- Проблемы со зрением. Временная потеря зрения, расфокусированное зрение или повышенная чувствительности к яркому свету свидетельствуют о преэклампсии или гипертензии беременных.
- Обмороки или головокружения. Головокружения на первых месяцах беременности — обычное дело. На более поздних сроках они могут свидетельствовать о проблемах с кровообращением или низком уровне гемоглобина в крови. Однако, если голова кружится постоянно, вы падаете (или почти падаете) в обморок, а также страдаете от вагинальных кровотечений, проблем со зрением, головных болей или боли в животе, то необходимо срочно проконсультироваться с врачом, который составит план лечения.
- Очень сильная прибавка в весе, припухлости и отеки. Резкий набор веса (если он не связан с перееданием!) может говорить о преэклампсии. Особенно если отекает лицо, кисти рук или ноги (это еще называют водянкой). Небольшая отечность — в пределах нормы, однако нужно тщательно наблюдать за всеми подобными изменениями.
- Зуд и жжение во время мочеиспускания. Жжение во время мочеиспускания или невозможность полноценно сходить в туалет (несколько капель при сильном позыве) сигнализируют, скорее всего, об инфекции мочевых путей. Среди других симптомов инфекции — высокая температура, озноб и следы крови в моче. Подобрать оптимальный способ борьбы с бактериальной инфекцией и предотвратить осложнения может, разумеется, только врач. Но не забывайте, что частое мочеиспускание — один из самых распространенных симптомов, типичных для беременности, особенно на ранних сроках и в последние месяцы, когда плод опускается ниже и начинает давить на мочевой пузырь.
- Непрекращающаяся мучительная тошнота. Тошнота и рвота во время первого триместра — это абсолютно нормально. Считается, что приступы токсикоза случаются у беременной женщины по утрам, однако это нередко происходит и в течение всего дня. Однако если тошнота по утрам стала невыносимой (рвота с кровью, головокружения), то, возможно, это признаки гиперемезиса беременных, помочь избавиться от которого сможет только врач. Если токсикоз не прекращается и после первого триместра, то это тоже повод для визита к врачу. Специалисты проведут все необходимые анализы и постараются избавить вас от приступов тошноты.
- Сильные боли в животе, повыше желудка и под грудной клеткой. Такие симптомы, особенно если они сопровождаются потерей четкости зрения, головными болями или тошнотой, свидетельствуют о повышенном давлении и преэклампсии. Врач будет мерить вам давление во время каждого визита. Но если, по вашему мнению, вы заметили у себя симптомы преэклампсии, стоит экстренно вызвать скорую помощь.
- Чрезмерная сухость кожи. Сильная сухость кожи (при отсутствии сыпи или раздражения) может быть симптомом холестаза беременных — заболевания печени, проявляющегося на поздних сроках. Кожный зуд — повод для посещения врача. Но вообще сухая кожа во время беременности — это нормально. Ваш малыш растет, а кожа растягивается и сохнет — особенно на животе и груди.
- Кровянистые влагалищные выделения. Выделения, более известные как имплантационное кровотечение, — также абсолютно нормальное явление на ранних сроках. Однако есть вероятность, что оно окажется симптомом предлежания плаценты или цервикальной инфекции. Если выделения вас тревожат, проконсультируйтесь со своим врачом.
- Преждевременные (до конца 37-й недели) маточные сокращения. Тренировочные схватки Брэкстона-Хикса — обычная часть процесса беременности. Но когда схватки продолжаются, даже если вы двигаетесь или меняете позицию, становятся болезненными и регулярными, то это может означать начало преждевременных родов. Необходимо незамедлительно связаться с врачом или вызвать скорую помощь.
- Обильные выделения жидкости из влагалища до конца 37-й недели беременности. Если ваш срок еще не подошел, но из влагалища выходит большой объем жидкости, — значит, произошел преждевременный разрыв околоплодных оболочек, то есть «отошли воды». План дальнейших действий может составить только врач — в зависимости от того, на каком вы сроке. А если вы уже на последних месяцах беременности — значит, начались роды.
- Вы стали реже чувствовать движения малыша. Большинство женщин начинают чувствовать движения, перевороты и пинки между 18-й и 25-й неделей беременности. Во время третьего триместра можно даже следить за ежедневным «моционом» малыша. Он включает в себя десять пинков, кувырков или движений. Нужно просто лечь и посчитать, сколько ему понадобится на это времени. Кому-то нужно всего пару минут. Если в течение часа вы ничего не почувствовали, то пора перекусить и лечь обратно. Вы можете записывать свои наблюдения. Если на протяжении нескольких дней вам кажется, что малыш менее активен, — это повод обратиться к врачу.
- Симптомы внематочной беременности. Некоторые из симптомов внематочной беременности совпадают с обычными для ранних сроков симптомами. Но если в первые месяцы беременности вы замечаете у себя незначительные вагинальные кровотечения, боли в животе или области таза, сильные головокружения или боль в плечах, не пытайтесь перетерпеть боль — с ней вам помогут справиться медики.
Если вам кажется, что вы испытываете один из перечисленных выше симптомов, то, как мы уже говорили, не пренебрегайте помощью вашего лечащего врача. Стоит учитывать, что мы перечислили не все опасные симптомы при беременности, которые требуют внимания врачей. Поэтому всегда лучше перестраховаться и показаться врачу. Вы не будете зря переживать, а проблему, если она есть, можно будет быстро решить.
Отзывы о центре
Здравствуйте. Хочу выразить благодарность медперсоналу дежурившему в ночь с 30 на 31 октября 2020. Фамилий, к сожалению, я не знаю. Но огромное спасибо сотрудникам приемного отделения, врачам, принявшим решение о экстренном КС (что спасло жизнь моему ребенку) и всей бригаде операционной. Работали очень слаженно и профессионально.
Хочу выразить огромную благодарность О.А. Рязановой!
Она — потрясающая! Она не только даёт мощную эмоциональную и психологическую поддержку в родах, она дарит просто кладезь знаний в воспитании ребёнка! Дай Бог ей здоровья и благодарных пациентов!
Наша семья выражает благодарность всему коллективу ГПЦ за нашего сына. Я побывала там с 1 по 3 этаж. На 3 этаже на сохранении, на 2 рожала, на 1 отделение недоношенных детей- и в каждом отделении меня окружили высококвалифицированные специалисты! Доброжелательное отношение, чистота, вкусная еда. Могу сказать точно, что за вторым только к вам
Хочу оставить отзыв своему врачу, у которой я наблюдаюсь. Сыдыкова Айнура Каримбердиевна — профессионал своего дела. Очень грамотный гинеколог, знает ответы на любые вопросы, очень внимательная, добрая. Чувствуется большой опыт работы именно в женской консультации. По моему мнению, это даже более ответственный этап, чем сами роды.
Поэтому я очень благодарна судьбе, что свела меня с таким доктором. Все мои страхи и переживания решались вовремя. Спасибо большое.
Рожала в мае, осталась довольна всем! Палата была хорошая, со всеми удобствами. Всё врачи специалисты, спасибо также неонатологам.
Хочу выразить огромную благодарность персоналу отделений на 2 и 4 этаже за их профессиональный подход к своей работе. Всем-всем огромное спасибо. Спасибо ИГПЦ вам за такой персонал!
Выражаю огромную благодарность за поддержку и помощь в моих родах замечательным профессионалам акушеру Светлане и врачу Герману Геннадьевичу и всей команде врачей. Благодарна от всей души!
С женой рожали партнерскими родами. Как же я переживал. Жену сразу отвезли в операционную, а я ждал возле. Врачи конечно молодцы, очень оперативная и отлаженная работа. Благодаря вам мой сын родился здоровым!
Профессионалы, которым не страшно доверить свою жизнь!
ИсточникКак снять серьги гвоздики с ушей после прокола пистолетом. Как снимать сережки- гвоздики : рекомендации и советы. Современный способ прокалывания ушей . Наиболее верный способ решить проблему. Что нужно знать, чтобы ношение серег было в радость? Как снять сережки гвоздики после прокола ушным пистолетом?
Актуальный вопрос для людей, решившихся на пирсинг мочек ушей при помощи специального оборудования. Это самый безболезненный и безопасный способ, который применяется даже для маленьких детей . По мнению врачей это надежно с точки зрения формирования отверстия и стерильно. Несколько секунд работы специалиста и в ушах красуются маленькие гвоздики .
Гнойные заболевания кожи

Первыми признаками гнойных болезней являются отёчность, боль в зоне повреждения, резкое повышение температуры, покраснение кожи вокруг раны. При отсутствии своевременного лечения к выше изложенной симптоматике добавляются озноб, вялость, ослабленность, головная боль.
Терапия гнойных патологий кожи определяется с учётом места травмирования, стадии прогрессирования заражения, общего самочувствия пациента, патогена, вызвавшего инфицирование. Первым делом лечение должно быть ориентировано на уничтожение возбудителя и регенерацию повреждённых тканей. В то же время следует отдать предпочтение комплексной терапии, один из этапов которой включает наложение повязки на гнойные раны.
- Абсцесс. В просторечье это гнойник, полость, содержащая гной. Как и всякая полость, абсцесс снабжен капсулой, т.н. пиогенной оболочкой, которая отделяет его от здоровой подкожной жировой клетчатки.
- Флегмона. Тоже поражает подкожную клетчатку. Но, в отличие от абсцесса, лишена капсулы, и не имеет четких границ.
- Фурункул. Гнойный очаг на месте волосяного фолликула. С фолликула гнойное воспаление распространяется на близлежащие ткани. Множественные фурункулы на различных участках тела – это фурункулез.
- Карбункул. Множественное воспаление нескольких соседних фолликулов. При этом гнойно-некротический процесс распространяется с кожи и фолликулов вглубь на подкожную жировую клетчатку.
- Гидраденит. Гнойное воспаление потовых желез. Как правило, локализуется в подмышечной и в паховой области.
- повреждения кожи, через которые проникает гноеродная бактериальная флора
- слабый иммунитет
- сахарный диабет и некоторые другие обменные заболевания
- несоблюдение личной гигиены
- неправильное использование косметических средств.
Методика наложения повязки при гнойных поражениях кожи

В большинстве случаев туалет кожи с гнойными очагами осуществляется в амбулаторных условиях нашей клиники. При абсцессах, флегмонах, карбункулах, тяжелое общее состояние с лихорадкой и явлениями интоксикации требует госпитализации в стационар. Таким пациентам местное лечение проводится на фоне общей дезинтоксикационной, антибактериальной, и общеукрепляющей терапии.
Обработку гнойных очагов производит в условиях перевязочного кабинета врач-хирург совместно с медсестрой. Вначале кожный участок обрабатывают спиртом и йодсодержащим антисептиком. Имеющиеся волосы предварительно выбривают. Гнойные очаги обязательно подлежат вскрытию и дренированию.
В эпицентре гнойного воспаления хирург скальпелем делает разрез на всю глубину пораженных тканей так, чтобы обеспечить адекватное дренирование гноя. Через этот разрез выпускается гной. Образовавшуюся полость промывают перекисью водорода, хлоргексидином, фурацилином, или другими антисептиками.
В качестве дренажей используют тонкие резиновые полоски. Воспалительный очаг с дренированной полостью прикрывают салфетками, смоченными в антисептических растворах. В этой стадии предпочтении отдается антисептикам с подсушивающим действием. Это фурацилин, антисептики, содержащие хлор или йод.
Хорошо высушивает рану гипертонический раствор натрия хлорида – он вытягивает на себя влагу, и уничтожает гноеродные бактерии. Все это фиксируют круговой или циркулярной бинтовой повязкой, или прикрывают салфеткой. Весь перевязочный материал, дренажи – только стерильные.
Меняют повязки не реже 1 раза в день. В ходе перевязок обрабатывают антисептиком края воспалительного очага, промывают освобожденную от гноя полость, меняют дренажи. Протеолитические ферменты расщепляют гной и разрушают омертвевшие ткани. Их наносят на раневую поверхность в виде растворов или порошков. С этой целью используют Трипсин, Химотрипсин.
Мази (Ихтиол, Вишневского) тоже эффективны в лечении гнойных очагов. Но в первые дни лечения их используют с осторожностью. Дело в том, что мазевые препараты увлажняют рану, что нежелательно при гнойно-некротических процессах. Мазевые повязки предпочтительны после очищения патологического очага от гноя.
Об этом свидетельствует отсутствие гнойного отделяемого и появление розовой нежной грануляционной ткани. На этой стадии дренирование прекращают, используют мазевые средства, оказывающие противовоспалительное, антисептическое, и регенерирующие действие. Спустя несколько недель рана на месте вскрытого гнойного очага заживает вторичным натяжением с восстановлением кожного эпителия или с образованием рубца.
С какой периодичностью делается перевязка при гнойных заболеваниях подкожной клетчатки и кожи?
В процессе лечения гнойных поражений в стадии воспаления (при просачивании значительного количества гнойного экссудата) перевязка проводится ежедневно; в случае очищенного ранения с образованием разрастающихся тканей – через каждые трое-четверо суток; при наличии свищей с отходящим содержимым и массивных гноящихся ран – через каждые 8-12 часов.
Действия медперсонала при поступлении пациента с гнойными поражениями кожи

Используя ножницы Рихтера, врач / медсестра снимает закрепляющую повязку (её могут заменять пластырь, салфетка, бинт), после чего постепенно удаляет все слои перевязочного материала. При этом движения должны быть направлены от одной стороны ранения к другой, с учётом того, что поперечное растяжение раны способствует её травмированию и усилению боли.
Удаляя ранее наложенную повязку, следует аккуратно придерживать кожу пинцетом или стерильным шариком из марли, предотвращая её оттягивание вслед за повязкой.
Просочившиеся гноем засохшие повязки очень легко удаляются отмачиванием. В случае присыхания перевязочного материала его предварительно следует смочить марлевым тампоном, обработанным 3 %-ной смесью перекиси, затем удалить. Также с целью размягчения наложенной ранее повязки можно использовать тёплую примочку из марганцовочного раствора, приготовленного в соотношении 1:3000. В дальнейшем загрязнённый перевязочный материал следует изъять в тару для дезинфекции / водонепроницаемый пакет / ёмкость для загрязнённых отходов, подлежащих утилизации.
Последующие действия медсестры – снятие с рук перчаток, перемещение их в дезинфицирующий раствор либо пакет для отходов.
Непосредственно перед манипуляцией важно продезинфицировать руки и дождаться полного высыхания антисептика, после чего одеть новые перчатки. Воспользовавшись продезинфицированным пинцетом, произвести визуальный осмотр дна, поверхности раны, тканей вокруг неё.
При обнаружении гноя следует тщательно изучить характер содержащейся в полости раны жидкости (осмотреть края ранения, проверить ткани на отёчность, болезненность, установить окраску экссудата, специфику запаха); кожные покровы вокруг гнойной раны подлежит обработке обеззараженными марлевыми шариками.
Проделав каждое движение, следует изменить их поочерёдность, поглощая тампоном гнойное содержимое от центра полости раны к краям, от более чистой зоны к загрязнённой. Проделывать данную манипуляцию необходимо вначале сухим тампоном, потом обработанным 70 %-ным спиртовым раствором.
Рану по краям желательно обработать 1 % раствором зелёнки либо 5 %-ным йодным раствором. Скопившийся гной удаляется стерильными марлевыми шариками либо обработкой инфицированной зоны перекисью. Далее рана осушается сухим тампоном, обрабатывается мазью / лекарством и с помощью пинцета закрывается трёхслойной повязкой и фиксируется пластырем.
Алгоритм перевязки гнойной раны на подготовительном этапе

Перед и по окончании манипуляции необходимо выполнить гигиеническую очистку рук.
В ходе проведения процедуры следует обязательно надевать стерильные латексные перчатки.
Изначально врач / медсестра должны поприветствовать пациента, представиться, затем идентифицировать человека, внести данные в медицинскую карту.
Следующим шагом должно быть удостоверение относительно подтверждения со стороны пациента добровольного и осведомлённого согласия на проведение манипуляции. В случае получения отказа больного на процедуру проинформировать об этом лечащего врача и получить распоряжение о дальнейших действиях.
С пациентом либо его законными представителями (опекунами, усыновителями, родителями несовершеннолетнего ребёнка) должно быть согласовано процесс, цели, последовательность манипуляций. Предоставлять информацию относительно подробностей процедуры может фельдшер, врач-хирург, травматолог или медсестра.
Также важно проинформировать больного о целях перевязки, специфике методики, ожидаемых результатах, возможных осложнениях.
В том случае, когда обработка и лечение гнойных заболеваний подкожной клетчатки и кожи потенциально небезопасны для здоровья пациента, требуется получить у него либо у его родных письменное согласие на осуществление процедуры обработки полости раны и наложения повязки.
Если врач рекомендовал пациенту перевязку, она должна быть сделана вовремя, в сроки, обозначенные доктором.
Специалист, ответственный за наложение повязки на гнойное ранение, должен приступить к манипуляции только после тщательного очищения и дезинфекции рук и надевания перчаток.
После подготовки необходимых для манипуляции принадлежностей медсестра (врач) просят больного раздеться и удобно разместиться на кушетке, стуле или перевязочном столе.
Под обрабатываемую рану рекомендуется положить клеёнку либо стерильную салфетку.
Надев рабочую одежду, очки, защитную маску, врач приступает к обработке раны и наложению повязки.
Последовательность манипуляций на завершающей стадии наложения повязки

На заключительном этапе нужно опустить все медицинские инструменты в контейнер для обеззараживания либо водонепроницаемый пакет / ёмкость для извлечения чрезвычайно опасных отходов, которые могут провоцировать эпидемии.
Затем нужно удалить перчатки, положить их в контейнер для дезинфекции / влагоотталкивающий пакет либо короб для уничтожения образовавшихся отходов категории Б.
В дальнейшем рекомендуется снять медицинскую маску, очки, спецодежду и поместить всё это в специальный таз либо бельесборник.
Соблюдая правила гигиены, тщательно вымыть руки, высушить их, обработать дезинфицирующим средством.
Узнать, как чувствует себя пациент (у него не должно быть никаких жалоб, он должен пребывать в состоянии покоя, ощущать комфорт).
Уведомить больного о характере раны, дать рекомендации относительно последующих действий по уходу, обработке раны.
Никакие осложнения в процессе выполнения манипуляции и после не должны возникать.
Рубцевание ранения должно осуществляться вторичным срастанием без образования келлоидных шрамов, омертвение клеток кожи, а также различных косметических изъянов.
По окончании перевязки должно произойти очищение полости раны от патогенной микрофлоры и предотвращение развитие процесса гноеобразования.
По завершении процедуры важно внести запись в медкарту пациента о наложении повязки.
ИсточникМазевые повязки предпочтительны после очищения патологического очага от гноя. Об этом свидетельствует отсутствие гнойного отделяемого и появление розовой нежной грануляционной ткани. После подготовки необходимых для манипуляции принадлежностей медсестра (врач) просят больного раздеться и удобно разместиться на кушетке, стуле или перевязочном столе. В дальнейшем рекомендуется снять медицинскую маску, очки, спецодежду и поместить всё это в специальный таз либо бельесборник. Соблюдая правила гигиены, тщательно вымыть руки, высушить их, обработать дезинфицирующим средством.