Демодекоз занимает лидирующее положение по частоте диагностирования среди всех дерматозов. Высокая степень распространения связана с бессимптомным паразитоносительством и воздействием предрасполагающих факторов, таких как слабая иммунная система, наличие хронических заболеваний, тип сальности кожи, пренебрежение здоровым образом жизни.
Важно, что не у всех инфицированных демодексом пациентов проявляется демодексоз. Это объясняется сильным иммунитетом, а также количеством особей, недостаточным для постановки диагноза. Лечение офтальмодемодекоза является крайне сложным и длительным. Многообразие препаратов, к сожалению, не позволяет облегчить терапию.
Успех лечения и продление ремиссии зависит не только от верно подобранных специфических и симптоматических средств, но и от соблюдения пациентом рекомендаций врача, гигиенических требований. Параллельно с терапией демодекоза глаз необходимо пройти обследование у дерматолога.
На данный момент ученые озадачены поисками современных подходов к этиотропной и патогенетической терапии заболевания. Переход в хроническую форму и частые рецидивы офтальмодемодекоза связаны с особенностями и высокой степенью распространения возбудителя инфекции, а также с анатомией век.
Коллоидное серебро
Демодекоз — инфекционное заболевание, вызванное клещами рода Demodex. Условно-патогенные сапрофиты обитают в сально-волосяных фолликулах. При снижении иммунитета, обострении заболеваний желудочно-кишечного тракта, нарушении работы эндокринных желез, а также несоблюдении личной гигиены и наличии вредных привычек происходит активная колонизация возбудителя.
Определение понятия «демодекоз»
Точного времени манифестации офтальмодемодекоза не существует, однако данные Центрального научно-исследовательского кожно-венерологического института (ЦНИКВИ) позволили выявить средний возраст заболевших женщин — 44,5±2 года и мужчин — 38,3±5,4 года. Известно, что распространенность паразитоносительства у детей младше 10 лет составляет 3%. С возрастом частота увеличивается в геометрической прогрессии и к 60-68 годам достигает 100 %. Инфицирование D. Brevis у пациентов старшей возрастной группы встречается чаще, чем у молодых пациентов. Вероятность выявления D. Folliculorum не зависит от возраста больных.
У пациентов с офтальмологическими заболеваниями (блефароконъюнктивитом, множественными халязионами, эписклеритом и краевым кератитом) важно проводить микроскопическое исследование ресниц с подсчетом количества особей возбудителя. Важным для рациональной терапии является факт того, что клещи рода Demodex переносят микроорганизмы, независимо от их окраски по Граму. В ходе исследований подтвердилась ускоренная контаминация демодекса при наличии у пациента золотистого стафилококка.
Среди всех видов офтальмодекоза чаще встречается демодекозный блефарит. Это хроническое поражение век, проявляющееся периодами обострения и ремиссии. Офтальмодемодекоз относится к инфекционно-аллергическим заболеваниям.
Демодекозный блефарит: особенности заболевания
Продукты жизнедеятельности паразитов раздражают воспаленные ткани и вызывают характерные для блефарита симптомы:
- ощущение «песка» или инородного тела в глазах;
- жжение;
- быструю утомляемость зрительного аппарата;
- зуд в области ресниц и бровей;
- наличие отделяемого в уголках глаз, которое меняет консистенцию от вязкой до пенистой в течение дня.
Блефароконъюнктивит отличается от блефарита синдромом «сухого глаза», покраснением конъюктивы.
Отмечено, что даже в период ремиссии края век без должного комплексного лечения остаются воспаленными.
Успешное лечение демодекозного блефарита напрямую связано с его ранней диагностикой. На этом этапе возникают проблемы из-за смазанной картины заболевания, отсутствия специфических симптомов.
Принципы лечения офтальмодемодекоза
Терапия паразитарных инфекций глаз должна быть направлена на все звенья патогенеза. Помимо непосредственной этиотропной и патогенетической терапии, необходимо проводить лечение заболеваний пищеварительной системы, компенсировать проявления сахарного диабета, корректировать питание и образ жизни.
Чтобы снизить количество клещей до субклинического, уменьшить частоту рецидивов, а также устранить симптомы сопутствующих офтальмологических заболеваний, важно применять акарицидные, противовоспалительные, антигистаминные и местные антибактериальные препараты. Положительные результаты дает введение в схему лечения массажа век на стеклянной палочке и физиотерапии.
Основные группы препаратов, применяемые для терапии демодекозного блефарита:
Наибольший успех имеют препараты на основе ихтиола, серы, кротамитона, перметрина, метронидазола и орнидазола. Возможно применение этих активных компонентов в любых лекарственных формах: мазях, таблетках, гелях, кремах или эмульсиях. Важно, чтобы средства обладали высокой эффективностью в отношении клещей рода Demodex, не оказывали на человеческий организм токсического или сенсибилизирующего действия.
1. Антипаразитарные и антибактериальные средства
Пари выборе препаратов первой линии необходимо учитывать тот факт, что большинство молекул действующих веществ не проходят через кутикулу клеща из-за отсутствия в ней поровых каналов, связанных с внешней средой.
Часто врачи назначают пероральные средства (трихопол, орнизол, тиберал и т. д.) в сочетании с местными лекарственными формами (серной, цинковой или 4%-перметриновой мазью, оксигелем, спрегалем, метрогил-гелем, розаметом, демаланом и др.).
Исследование совместного применения нестероидной глазной мази «Фенсулкал» (0,5%, калиевая соль a–фенил, a–окси, a–натрий сульфонат уксусной кислоты) с метронидазолом показало выраженное снижение паразитарной и микробной контаминации, подавление воспаления и свободно-радикального окисления в тканях.
В качестве вспомогательной терапии рекомендовано применение парафармацевтической линейки средств STOP-DEMODEX. В нее входят капли для внутреннего применения, мыло и гель для век. Пероральные капли содержат метилсульфонилметан, а также водно-спиртовые экстракты подсолнечника однолетнего, календулы лекарственной, тысячелистника щетинистого, эхинацеи пурпурной. У наружного геля для век активный компонент — метронидазол. Однако, средства STOP-DEMODEX применяются только в сочетании с местными кортикостероидами и слезозаменителями.
Курс антипаразитарной терапии должен длиться не менее 30 дней.
Антибактериальные препараты (Тобрадекс, цинковые и щелочные капли) назначают с целью предупреждения присоединения вторичной инфекции.
Препараты для десенсибилизации применяются в качестве симптоматической терапии. Наружные инстилляции Лекролином, Опатанолом, а также пероральное применение таблеток (Цетрина и др) снимают зуд, покраснение и другой дискомфорт в области глаз.
2. Антигистаминные средства
Косметические и лекарственные средства на основе гиалуроновой кислоты, карбомера, трегалозы, гипромеллозы и др увлажняющих компонентов призваны смазывать и очищать веки. Большинство капель и гелей из этих групп обладают противовоспалительными свойствами.
3. Слезозаменители и медицинские изделия для очищения век
Ввести в терапевтическую схему блефарогель и блефаролосьон предложил профессор Полунин Г.С. в 2007 году. Данные медицинские изделия оказывают не только увлажняющий эффект, но и антисептический (включая акарицидный), противовоспалительный, сорбирующий и дезинтоксикационный.
Лечение демодекозного блефарита должно быть комплексным. Как правило, в схему входит минимум 4 лекарственных препарата и один из методов физиотерапии или массаж.
На основании полученных данных можно сделать вывод о том, что самым распространенным офтальмодемодекозом является демодекозный блефарит. Патогенез заболевания до конца не изучен. Лечение воспаления век, вызванного клещами рода Demodex, достаточно сложное, малоэффективное и длительное. В среднем, терапия занимает 30-45 дней, что существенно снижает комплаенс.
Обилие выписываемых препаратов и косметических средств дополнительно снижает приверженость пациентов к лечению. Ввиду описанных фактов проблема остается актуальной по сей день.
Заключение
Насколько публикация полезна?
Нажмите на звезду, чтобы оценить!
Средняя оценка / 5. Количество оценок:
Источник: xn--80aaoaijp1bgbu5n.xn--p1ai
Демодекоз на лице: пути заражения и стадии, особенности лечения
Демодекоз на лице – это болезнь, которая проявляется прыщами, угрями и акне. Ее вызывает подкожный клещ, принадлежащий к условно-патогенным микроорганизмам и присутствующий на коже каждого человека. При его активизации и размножении появляется неприятная симптоматика.

На начальной стадии заболевание хорошо поддается лечению, а осложнения отсутствуют. В запущенных случаях избавляться от демодекоза придется долго.
Как подкожный клещ действует на кожу
Демодекс – это подкожный червячок, который не превышает 0,4 мм в длину и 0,07 мм в ширину. Размеры настолько малы, что рассмотреть его можно только под микроскопом. Местами обитания лицевого клеща демодекса являются щеки, подбородок, лоб, область вокруг носа и над бровями.
Он живет в волосяных фолликулах и сальных железах. При немногочисленной популяции клещ благоприятно воздействует на кожный покров, потребляя излишки подкожного жира и регулируя кислотно-щелочной баланс. Нормой является не более 3 особей на 1 см 2 .
При увеличении количества подкожных клещей на лице происходят негативные изменения кожного покрова. Когда червяк проникает в глубокие слои кожи, начинается воспалительный процесс. В тяжелых случаях демодекс приводит к изменению формы носа, подбородка и других частей лица.
Пути заражения и причины увеличения численности клеща
Причинами появления клеща являются естественные процессы в организме. Повлиять на них нельзя. Можно корректировать только факторы увеличения численности подкожного клеща на лице, к которым относят:
- снижение иммунитета;
- эмоциональное или физическое истощение;
- хроническое недосыпание;
- вредные привычки;
- беременность;
- эндокринные нарушения;
- снижение местного иммунитета из-за воздействия ультрафиолета или тепловых процедур;
- плохая экология;
- использование некачественной косметики для лица.
Также демодекоз может сигнализировать о заболеваниях желудка и кишечника.
Заразен ли подкожный клещ? Да, учитывая, что его носителями являются до 90% взрослых. Болезнь проявляется только при наличии благоприятных для размножения демодекса условиях.
Как передается подкожный клещ? Основным путем передачи является прямой контакт. Реже заразиться можно через одежду, постельное белье, во время косметологических процедур, если нарушены правила антисептической обработки.
Стадии и симптомы
Симптомы клеща демодекса у человека появляются тогда, когда паразит активизируется. Он откладывает яйца в волосяных фолликулах, а из них в течение 3 суток появляются личинки на коже, которые превращаются во взрослые особи. Клещ живет 2-3 недели. Продукты его жизнедеятельности, а также разлагающееся под кожей тело, и вызывают воспаление.
Признаки подкожного клеща на лице:
- покраснение кожного покрова;
- усиление жирного блеска;
- кожный зуд, который усиливается ночью;
- угри;
- акне;
- гнойники, фурункулы, язвы;
- увеличение носа.
Повышенная жирность кожи является первым признаком демодекоза на лице у женщин. При дальнейшей активности клеща добавляются клинические признаки воспалительного процесса на коже.
Существует 4 стадии демодекоза, которые отличаются симптоматикой:
- Продромальная. На начальном этапе симптоматика слабо выражена. Определить начало демодекоза можно по покраснению кожного покрова, причем краснота будет иметь четкие границы.
- Эритематозная. Появляются новые участки покраснения, возникает зуд и сыпь. На этом этапе лечение быстрое.
- Папуло-пустулезная. Проявляется прыщами на лице и гнойниками. После их исчезновения могут оставаться шрамы.
- Гипертрофическая. Как выглядит демодекоз на последней стадии? Кожа становится бугристой, появляются шрамы. Здоровая ткань заменяется соединительной, из-за чего кожный покров утолщается, а на его поверхности образуется корка. Отзывы показывают, что лечение на этой стадии не всегда эффективно. Даже мощные медикаменты могут оказаться бессильными.
К какому врачу обращаться с демодекозом?
Схему лечения демодекоза лица должен составлять дерматолог. Может потребоваться консультация гастроэнтеролога или эндокринолога.
Диагностика
После визуального осмотра подкожного клеща на лице врач назначает основной анализ на демодекоз. Он состоит в соскобе кожи, который и позволяет выявить возбудителя.
Перед прохождением диагностики за 2-3 дня необходимо отказаться от использования декоративной косметики, средств по уходу за кожей, а также лечебных кремов и мазей.

Лечение
По-настоящему эффективное лечение возможно только после устранения причины болезни. Поэтому избавиться от демодекоза навсегда проблематично. Лечение осложняется тем, что это заболевание часто сочетается с другими кожными проблемами, например, акне или угревой сыпью. Чтобы победить клеща, необходимо придерживаться комплексного подхода.
Сколько по времени лечится демодекоз? На это может уйти 1,5-3 месяца, но на начальной стадии от клеща можно избавиться за 7-10 дней.
Медикаментозная терапия
Для лечения демодекоза применяют наружные средства, которые обладают противовоспалительным, противодемодекозным и антисептическим действием. В некоторых случаях назначают системные антибиотики.
Популярны следующие препараты от клеща:
- Демодекс Комплекс;
- Стоп Демодекс;
- Трихопол;
- Метронидазол;
- Бензилбензоат;
- Орнидазол;
- Левомицетиновая мазь;
- Метрогил гель;
- Демазол;
- Серная мазь;
- Эубетал;
- Демалан.
Дополнительно требуется очистить желудочно-кишечный тракт, для чего назначают Смекту или Энтеросгель.
Противопоказаны средства, которые оказывают раздражающее, согревающее и сосудорасширяющее действие. На протяжении 2 недель после терапии нельзя пользоваться увлажняющими кремами для лица, иначе клещ может проявиться снова.
Народное лечение
Народные средства эффективны только на начальной стадии. В домашних условиях можно использовать такие рецепты:
- Травяной отвар. Понадобятся настои дубовой коры, полыни, шалфея, ромашки или календулы. Две ст. л. каждой травы заливают 200 мл кипятка, настаивают 30 минут. Делают примочки по 20 минут не менее 2 раз в день.
- Хозяйственное или дегтярное мыло. Натирают мыло, добавляя к нему немного воды, чтобы появилась пена. Ее наносят на очищенную кожу на 30 минут. Повторяют 2 раза в день.
- Сок алоэ. Можно делать компрессы из свежевыжатого сока по 20 минут ежедневно.
- Желтая глина. Маску из нее лучше наносить вечером – перед сном, смывать через 20-30 минут.
Диета
Для успешного лечения важно придерживаться сбалансированного питания. Диета должна быть направлена на уменьшение выделения кожного сала. Из рациона необходимо исключить алкоголь, жирную, сладкую, соленую и острую пищу, выпечку.
Полезны свежие овощи и фрукты, крупы, кисломолочные продукты. Необходимо увеличить количество воды до 2 литров в день. Нельзя употреблять очень горячие блюда.
Косметологические процедуры

Они являются вспомогательным методом в лечении заболевания. Восстановление кожи лица после демодекоза возможно при помощи таких методик:
- лазерная фотокоагуляция;
- криомассаж;
- мезотерапия;
- озонотерапия;
- ТСА пилинг.
Сеансы нужно посещать только после консультации с лечащим врачом, который подскажет конкретную процедуру. Они должны проводиться курсом даже после исчезновения симптоматики.
Уход за кожей
Нужно очищать кожный покров от излишков сального секрета 2 раза в день. Подойдут умывания холодной кипяченой водой с дегтярным мылом. После этого следует протирать лицо салициловой кислотой, Скинореном, отварами трав, кефиром, соком квашеной капусты или кислых ягод.
Перед сном желательно протирать кожу кубиком льда из зеленого чая. Нельзя пользоваться тональным кремом, умываться горячей водой, загорать и посещать баню.
Профилактика
Рекомендации по предупреждению заболевания следующие:
- не контактировать с людьми, у которых есть признаки демодекоза;
- не пользоваться чужими средствами личной гигиены, постельным бельем, не носить чужую одежду;
- укреплять иммунитет;
- избегать стрессов;
- избавиться от вредных привычек;
- умываться холодной водой;
- избавиться от некачественной косметики, стараться использовать косметические средства в минимальном количестве;
- заменить перьевые и пуховые подушки на синтопоновые.
Лечение демодекоза не будет простым, но выполняя все рекомендации врача, пациент навсегда забудет о проблеме. О выздоровлении можно судить по общему состоянию кожного покрова.
Полезное видео про демодекоз
Источник: akonit-med.ru
Демодекоз (демодекс)
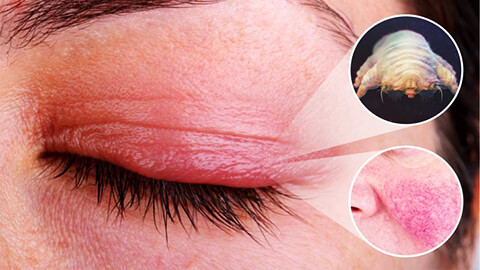
Демодекоз – паразитарная инвазия, хроническое дерматологическое заболевание с периодами ремиссий и обострений, возбудителем которого является клещ демодекс. Патология характеризуется изменением рельефа кожи, появлением гнойных прыщей, шелушением кожных покровов, сильным зудом.
При прогрессировании заболевания возникает риск появления на коже рубцов, а также занесения вторичной инфекции. Поэтому чем раньше приступить к лечению демодекоза, тем короче будут сроки терапии и выше результаты. Записаться на прием к дерматологу без очередей и в удобное для вас время можно в Поликлинике Отрадное. Вас направят на необходимые исследования и назначат комплексную терапию, результаты которой помогут вам вернуть качество своей жизни на прежний уровень.
Демодекс кожи – что это за заболевание?
- Demodex folliculorum – он живет в волосяных фолликулах.
- Demodex brevis – обитает в сальных железах.
Паразиты часто локализуются на участках, богатых сальными железами:
- лоб;
- нос;
- носогубные складки.
Возбудители демодекоза могут обнаруживаться и на других участках лица, например, в наружных слуховых проходах. Если клещ «облюбовал» веки, то это приводит к развитию блефарита. Иногда он обитает на бровях, ресницах, а также способен селиться на коже спины или груди, волосистой части головы.
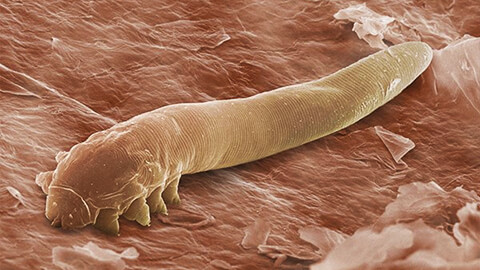
Demodex folliculorum имеет червеобразную форму, его прозрачное тело (0,3-0,4 мм) состоит из двух сегментов. В верхнем сегменте расположены 4 пары конечностей. Demodex brevis внешне похож на своего «собрата», но его тело немного короче.
Благодаря чешуйкам на теле, паразиты прочно закрепляются на коже и волосках. У женщин клещ демодекс на лице наблюдается чуть чаще, чем у мужчин – вторые регулярно бреют лицо, снимая видимые части волосков и поверхностный слой кожи.
Справка! Demodex folliculorum имеет большую распространенность, чем Demodex brevis. Однако первый обитает лишь на коже лица. Второй может жить и на коже тела.
Жизненный цикл клеща составляет 14-18 дней и делится на 5 фаз:
- Яйцо – взрослые особи выходят на поверхность кожи из волосяных фолликулов и сальных желез, спариваются, затем самка возвращается в кожу и откладывает яйца.
- Личинка – выходит из яйца через 60 часов, через 1,5 суток превращается в протонимфу.
- Протонимфа – стадия длится 3 суток.
- Нимфа – через 60 часов превращается во взрослую особь.
- Взрослая особь – через сутки или даже половину суток она уже готова к спариванию.
Одна самка за свой жизненный цикл обычно делает несколько кладок яиц. По окончании цикла взрослая особь погибает прямо в волосяном фолликуле или сальной железе, затем разлагается.
Демодекс неспособен длительно выживать вне человеческого организма. Заболевание может развиться из «своей» микрофлоры (если паразит является ее частью), а также передаваться от человека к человеку.
Путь передачи паразита – контактно-бытовой. Чаще всего он передается:
- через грязные руки;
- чужую косметику;
- полотенца;
- постельное белье.
Справка! У детей демодекоз бывает крайне редко (преимущественно в форме блефароконъюктивита). Обычно эта патология возникает после 18 лет.
Наибольшую активность клещ проявляет в ночное время, так как ультрафиолетовое излучение оказывает на него пагубное влияние. Поэтому именно в это время суток у пациента усиливается кожный зуд.
Позвоните прямо сейчас
Записаться к дерматологу
Выбрать время
Механизм и причины развития заболевания
Этиология демодекоза еще до конца не изучена. Наиболее распространенной является гипотеза, что если человек является носителем демодекса, то это еще не приводит к развитию заболевания. Для «запуска» патологического процесса обязательным условием является снижение иммунитета – тогда меняется структура кожи.
Только в этом случае паразит может проникнуть в более глубокие слои кожи. Клещ разрушает эпителиальный барьер, из-за чего продукты его жизнедеятельности распространяются по близлежащим тканям. Они являются антигенами – то есть чужеродными для организма веществами. Поэтому организм реагирует на них, пытаясь уничтожить, вследствие чего развивается воспаление, а затем появляется сыпь.
Справка! При здоровом иммунитете демодекоз не развивается даже при наличии демодекса.
Снижению иммунитета способствуют:
- Нарушения обменных процессов.
- Частые простудные заболевания.
- Патологии нервной системы.
- Болезни печени.
Течение болезни значительно осложняется при наличии вторичной инфекции – проникновения в слои кожи других микроорганизмов, например, стафилококка.
Также известно, что клещи начинают активно размножаться при наличии благоприятных для них условий. К ним относится, прежде всего, гиперактивность сальных желез, когда происходит повышенная выработка себума. Она наблюдается в следующих случаях:
- при стрессах;
- злоупотреблении загаром;
- увлечении богатой углеводами пищей;
- частом посещении бань, саун и другом термическом воздействии на организм;
- эндокринных заболеваниях;
- изменении гормонального фона;
- нарушениях выработки кожного сала: акне, себорее;
- заболеваниях ЖКТ.
Демодекоз нередко развивается при иммунодефицитных состояниях: ВИЧ и СПИДе, болезни Иценко-Кушинга, сахарном диабете. Также возникновение патологии может быть спровоцировано приемом лекарств, угнетающих иммунную систему: кортикостероидов, химиотерапевтических препаратов.
Так как пищей демодекса являются также гормоны, активное размножение клещей может происходить при использовании гормональных кремов и мазей.
Справка! Демодекоз век может развиться после хирургического вмешательства на глазах, если оно проходило с нарушением правил антисептики и асептики.
Такой разный демодекоз: симптомы и проявления
Получите консультацию у специалистов:
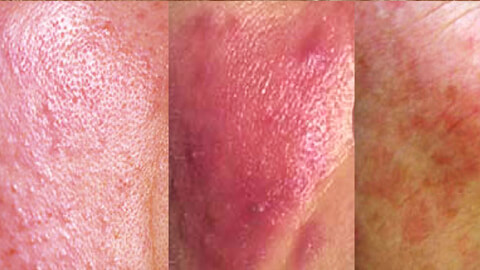
В зависимости от характера клинических проявлений, выделяют следующие формы демодекоза:
- Эритематозная – на пораженных участках кожи наблюдаются отеки и покраснения, прыщи единичны.
- Папулезная – появляются множественные розовые прыщи.
- Пустулезная – возникают пустулы, гнойные угри.
- Комбинированная – присутствуют признаки нескольких форм.
Заболевание может проявляться по-разному, в зависимости от формы патологии, количества паразитов на коже и состояния организма. Главным признаком демодекоза являются кожные воспалительные реакции: прыщи, гнойники, покраснения, не проходящие при применении противоугревой косметики. Кожные проявления обычно сопровождаются зудом.
При прогрессировании заболевания лицо приобретает тусклый, землистый оттенок. Еще один характерный признак патологии на поздних стадиях – повышенная жирность кожи, сочетающаяся с ее шелушением.
Общий перечень симптомов демодекоза:
- Высыпания: розовые прыщи, гнойные угри.
- Зуд, усиливающийся в ночное время, после умывания, использования косметики и пребывания на холоде.
- Покраснения, отеки, бугристость, шелушение кожи.
- Ухудшение цвета лица: становится землистым.
- При инфицировании волосистой части головы – выпадение волос.
- Наличие на лице хорошо просматривающихся расширенных сосудов.
- При наличии паразитов на веках – слезотечение, покраснение глаз и век, чешуйки на веках у корней ресниц.
- Болезненные ощущения при напряжении мимических мышц.
- Активное выпадение ресниц, бровей.
Осложнения
Демодекоз может сопровождаться следующими осложнениями:
- Присоединение вторичной бактериальной инфекции из-за расчесов зудящей кожи, распространяющейся на другие участки тела.
- Развитие других дерматологических патологий: дерматитов, розацеа, конъюктивитов, блефаритов.
- Абсцесс кожи, подкожно-жировой клетчатки.
- Образование рубцов.
Наиболее распространенным осложнением заболевания все же является психологический дискомфорт, способный спровоцировать развитие психозов, психоневрозов. Пораженное лицо выглядит неэстетично, пациент начинает стесняться общаться с другими людьми, замыкается в себе, становится нервным и раздражительным. Качество жизни значительно снижается.
Диагностика демодекоза
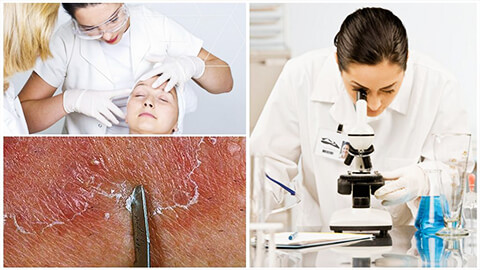
Для диагностики заболевания существует специальное лабораторное исследование, которое так и называется – анализ на демодекс. Для анализа производится взятие материала с пораженных участков. В качестве биоматериала могут использоваться:
- Частички кожи (их берут с помощью скальпеля безболезненно для пациента).
- Содержимое гнойников.
- Ресницы.
Далее биоматериал изучают под микроскопом. Анализ на демодекс считается положительным, если на 1 квадратный сантиметр кожи выявлено от 5 паразитов. Это должны быть взрослые особи или личинки. Если же выявлены только оболочки яиц, назначают новое исследование.
Так как демодекс «прячется» от ультрафиолета, анализ целесообразно сдавать во второй половине дня, желательно после 18.00. Если провести исследование утром или днем, клещ может находиться под кожей, и результат окажется недостоверным.
К анализу необходима простая подготовка:
- Отказ от щелочной косметики (с pH выше 7) за неделю до процедуры.
- Исключение любой косметики как минимум за день до исследования.
- Прекращение приема антибиотиков и других антибактериальных препаратов за сутки до анализа.
- Отказ от умывания в течение суток до исследования.
Для подтверждения диагноза может быть проведено гистологическое исследование тканей, взятых с пораженного участка. В ходе изучения под микроскопом можно увидеть:
- Утолщение кровеносных сосудов.
- Разрастание сальных желез.
- Разрушение клеток волосяных фолликулов.
Все вышеперечисленные признаки говорят о наличии демодекоза.
Справка! Заболевание имеет схожие клинические проявления с такими патологиями, как красная волчанка, периоральный дерматит, вульгарные угри. Поэтому важно провести дифференциальную диагностику.
Пациенту может потребоваться консультация эндокринолога или другого узкого специалиста.
Что делать, если у вас обнаружен клещ демодекс: лечение заболевания
Для устранения патологии необходима комплексная терапия. Ее составляющие зависят от особенностей течения заболевания и состояния организма пациента, однако во всех случаях главной целью всех мероприятий является устранение паразитов и создание непригодных условий для его жизни. Чтобы уничтожить демодекс, лечение должно включать в себя:
- Препараты, снижающие выработку кожного сала.
- Антигрибковые, противопаразитные медикаменты (мази, гели).
- Устранение фоновых заболеваний (эндокринологических, гинекологических и т.д.).
- Повышение иммунитета: назначение иммуномодуляторов, витаминов, антигистаминных препаратов.
Во время ремиссии также часто назначаются физиотерапевтические и косметологические процедуры, например, электрофорез (сочетают с увлажняющими препаратами), микродермабразию (отшелушивание).
В период лечения важно соблюдать диету, направленную на снижение активности сальных желез:
- Ограничить потребление жиров и углеводов.
- Исключить острые блюда, алкоголь, сладости, соленья.
- Уделять внимание пище, богатой белками, витаминами и минералами. Наилучшие продукты в этот период – овощи, фрукты, постное мясо, нежирная рыба.
- Пищу необходимо варить или готовить на пару. Допускается запекать.
В период лечения следует отказаться от декоративной косметики. От тех продуктов, что использовались до начала лечения (и декоративных, и ухаживающих), следует избавиться, так как они уже заражены демодексом, и применять их больше нельзя. Выбросить следует и приспособления для нанесения макияжа: кисти, спонжи и т.д.
Для увлажнения кожи в период лечения рекомендуется применять средства в бутылочках с дозатором или в одноразовых упаковках. Относительно подбора ухаживающей косметики необходимо обязательно проконсультироваться с врачом.
Демодекс не переносит высоких температур. Поэтому во время лечения необходимо ежедневно менять постельное белье, а после стирки при высокой температуре проглаживать его с двух сторон. Также рекомендуется часто стирать подушки и одеяла.
Прогноз зависит от тяжести патологии. Если своевременно начать терапию, возможно достичь полного излечения. Если заболевание запущено, его будет лечить намного сложнее, также на коже могут остаться рубцы.
Профилактика демодекоза
Специфических профилактических мер не существует, но можно значительно снизить риск развития патологии. Прежде всего, необходимо укреплять иммунитет, так как, как уже упоминалось, заболевание опасно только для людей со сниженным иммунитетом. Для этого нужно вести здоровый образ жизни: отказаться от вредных привычек, питаться правильной пищей, богатой витаминами и минералами, спать не менее 7-8 часов в сутки, уделять время для физической активности.
Чтобы не заразиться демодексом от других людей, следует никогда не пользоваться чужими вещами и предметами гигиены:
- косметикой;
- полотенцами;
- гигиеническими средствами.
Также необходимо тщательно соблюдать правила личной гигиены.
Источник: polyclin.ru