Гнойничковые заболевания наружного уха – фурункулы
Фурункул, или, в просторечье, чирей – острое воспаление в локальном герметичном объеме, сопровождающееся интенсивным нагноением и некрозом пораженной ткани.
Фурункул наружного слухового прохода, таким образом, представляет собой абсцедирующий гнойно-воспалительный процесс, поражающий волосяные мешочки или сальные железы, которыми изобилует этот отдел органов слуха. В специальной литературе употребляется также синонимическое название «острый ограниченный наружный отит»; в Международной классификации болезней зафиксирована нозологическая единица «абсцесс наружного уха». Гнойное расплавление и некротизация распространяется не только на поверхностный слой кожи, но и на подкожную клетчатку, по разрешении оставляя рубцовый дефект.
Как и другие пиодермии (гнойные воспаления кожи), фурункул наружного слухового прохода резко снижает качество жизни, принося массу болезненных и дискомфортных ощущений. Кроме того, локализация и анатомические особенности наружного слухового прохода обусловливают вполне реальный риск осложнений, в том числе тяжелых и даже летальных.
Атерома мочки уха: причины, симптомы, лечение
2. Причины
Абсцедирующее нагноение в области наружного уха – инфекционная патология. В абсолютном большинстве случаев патогеном выступают бактериальные культуры, чаще всего пиогенные (гноеродные) стафилококки.
- неверное лечение и недостаточный санитарный уход за слуховым проходом при гнойных отитах;
- пользование общим бельем (полотенцами, подушками и т.п.) с членом семьи, страдающим пиодермией в той или иной форме;
- расчесы, использование для очищения слухового прохода не предназначенных для этого (и нестерильных) предметов, как то спички, шпильки и т.п.;
- нарушения метаболизма, в частности, углеводного (напр., при сахарном диабете);
- ослабленный иммунитет;
- гиповитаминозы (особенно А, В и С);
- ототравмы.
3. Симптомы и диагностика
Фурункул наружного слухового прохода в части динамики не отличается от абсцедирующих процессов иной локализации: за стадией инфильтрации следует бурное нагноение, затем гнойник вскрывается (спонтанно или в ходе медицинского вмешательства, – но ни в коем случае этого нельзя делать самостоятельно!), и после пассивной или принудительной эвакуации гнойно-некротических масс наступает достаточно быстрое заживление и рубцевание. На стадии инфильтрации выражен болевой синдром; боль может быть очень сильной, пульсирующего или простреливающего характера.
Как правило, температура тела повышена, иногда до высоких значений. Любое механическое воздействие, в том числе при жевании, глотании или разговоре, резко усиливает болевые ощущения. Выраженный отек и значительный размер фурункула может привести к существенной обструкции слухового прохода и, соответственно, к транзиторной тугоухости с пораженной стороны. При вовлечении в процесс периферических окончаний блуждающего нерва возможны кашель и рвота.
ПИРСИНГ УХА! Лечение! Загноился прокол
Диагноз обычно не вызывает никаких затруднений у опытного оториноларинголога. При повторных или множественных фурункулах принимают меры к лабораторной идентификации возбудителя инфекции; по мере необходимости к лечебно-диагностическому процессу привлекают эндокринолога, инфекциониста и других профильных специалистов.
4. Лечение
Основу этиопатогенетической терапии составляет назначение антибиотиков и укрепление иммунной системы. Местно применяют спиртовые турунды, бактерицидные мази, УФО, УВЧ. При бурном болезненном развитии абсцесс вскрывают хирургически, соблюдая все меры антисептической предосторожности; удаляют стержень, по показаниям применяют резиновый дренаж, далее лечение проводят по указанной выше схеме. Прогноз благоприятный в случае своевременного адекватного вмешательства, санации имеющихся очагов хронической инфекции (зубы, миндалины и т.п.) и эффективной коррекции эндокринно-метаболических процессов, если есть такая необходимость.
ИсточникВоспалились мочки ушей: причины, симптомы, методы лечения, отзывы

Почему воспалились мочки ушей? В процессе развития фурункулеза могут воспалиться мочки. При таких условиях возникают неприятные болевые ощущения, которые мешают полноценно отдыхать на боку. Среди основных симптомов патологии выделяют:
- наличие гноя в месте поражения;
- краснеет кожа и отекает;
- возникает сильная боль;
- присутствуют центральные стержни, которые наполнены гноем.
Причины возникновения

Боль в мочке уха возникает в большинстве случаев по причине развития воспалительного процесса:
- атерома. Данную патологию называют по-простому жировиком. Ушная область содержит огромное количество сальных желез, секрет которых предназначен для увлажнения и дезинфекции кожного покрова. Если функционирование желез приводит к слишком большой выработке кожного сала, то происходит их закупорка. Это и приводит к развитию атеромы — кисты шаровидной формы. Она безболезненна и достигает в размерах от 3 до 40 мм. По внешним признакам можно увидеть шарик, свисающий с мочки уха. Инфицирование жировика и приводит к возникновению болевых ощущений при надавливании. Развитие атеромы возможно в результате травм этой области, нарушений личной гигиены и др;
- воспаления слухового органа различной этиологии. Зачастую при наружном и среднем отите боли в ушной области иррадиируют в нижнюю часть. При этом создается ощущение, как будто стреляет в мочку уха. Также пациент может жаловаться на то, что болит под мочкой уха;
- абсцесс. Заражение раны после прокола или пирсинга. Инфекция сопровождается повышенным уровнем лейкоцитов и усилением кровоснабжения участка, что приводит к образованию гнойника. Если воспалилась мочка уха, то в первую очередь идет подозрение на абсцесс;
- онкология уха. Первым ощутимым признаком может быть боль в мочке вследствие новообразования злокачественного характера. Распознать опухоль можно только после проведения гистологического исследования;
- аллергические реакции возникают на металлы ювелирных украшений, материал наушников, слуховых аппаратов, головных уборов, укусы насекомых. При этом зачастую происходит воспаление мочки уха;
- фурункулез;
- рожа – инфицирование раны или расчеса уха гемолитическим стрептококком;
- ожоги и травмы ушей.
У ребенка болит мочка уха

Дети дошкольного возраста особенно сильно подвержены инфекциям бактериальной и вирусной природы вследствие недостаточного сформирования иммунной системы организма. Также у малышей полость среднего уха содержит миксоидную ткань, которая воспаляется при частых ринитах. Данное заболевание может привести к отиту, при котором у ребенка возникает ушная боль и он жалуется на то, что ноет мочка уха.
Любые заболевания в детском возрасте, сопровождающиеся отечностью слуховой трубы, могут стать причиной развития отита, при котором у ребенка появляется красное пятно на мочке уха.
Воспалительные процессы в ушах у детей могут быть связаны с увеличением аденоидов, эпидемическим паротитом, невралгией тройничного нерва, а также всеми вышеперечисленными заболеваниями.
Важно: причины возникновения боли в мочке уха у детей и у взрослых идентичны, единственное, что малыши более подвержены проникновению в организм различных патогенных микроорганизмов.
Последствия и осложнения
Незначительное уплотнение или отечность часто недооценивают и надеются, что все само пройдет. Если воспаление начинает беспокоить больше пытаются избавиться от него самостоятельно. Самолечением заниматься не стоит, ведь безобидная отечность или маленькое новообразование доброкачественного характера может перерасти в серьезную и опасную опухоль. Ослабленный иммунитет и ряд других обстоятельств могут стать причиной сильного воспаления, которое не так легко вылечить.
Большой ошибкой становиться удаления новообразования или гнойной кисты самостоятельно. Попытки выдавить мешающий шарик как обычный прыщ приводят к разрыву резервуара с экссудатом, а также инфицированию этой жидкостью здоровых мягких тканей. После высвобождения инфицированной жидкости воспалительный процесс начнет стремительно распространяться, а вылечить его будет гораздо сложнее. Если выдавить содержимое все же удастся без разрыва кисты, оболочка все равно останется, и жидкость будет набираться вновь.
Ношение серьги
Чаще всего воспаляются мочки ушей после их прокола. Существует несколько факторов, исходя из которых может возникнуть данная проблема:
- Несоблюдение элементарных правил гигиены. По причине инфицирования раны вредоносными бактериями может возникнуть незначительное воспаление. Заражение может произойти как в процессе прокалывание, так и после проведения манипуляции. Не рекомендовано трогать ушки грязными руками, поскольку это может спровоцировать развитие сильного воспаления.
- После замены медицинской серьги другой, до момента заживления раны, часто опухают мочки. Специалисты рекомендуют после прокалывания ушек промывать мочки дезинфицирующим раствором. Если не совершать это действие, скорее всего, они воспаляться. При этом может возникнуть гной и сильные болезненные ощущения.
- Не рекомендовано экспериментировать с хрящевой тканью — пирсинг в этом месте часто провоцирует развитие воспалительного процесса. Если мочка уха воспалилась от сережки, то с помощью «Мирамистина» и «Фурацилина» необходимо обрабатывать место прокола. В процессе промывания ушек необходимо прокручивать серьги. Перед тем, как выполнить манипуляцию, необходимо хорошенько вымыть руки с использованием антибактериального мыла. Следует посетить лора в том случае, если длительное время возникают болезненные ощущения и ранки долго не заживают. При необходимости специалист назначит противовоспалительные лекарства для приема внутрь.
- Размер украшения. Достаточно часто отекают мочки после прокола по причине неправильно подобранных украшений. Серьги-гвоздики сдавливают мочки и нарушают процесс кровообращения. Кроме того, под замками скапливаются вредоносные микроорганизмы, которые трудно вымыть. Для того чтобы устранить отек, необходимо снять сережки, обработать раны антисептиком и заменить украшения другой моделью со свободными креплениями.
- Возникновение аллергии. В некоторых случаях опухают мочки ушей после прокола по причине развития аллергической реакции. Очень сложно в таком случае установить причину возникновения отеков, поэтому рекомендовано обратиться за помощью к медицинскому персоналу в том случае, если воспалились мочки ушей.
- Чаще всего проявляется аллергия после смены сережки. Если выявлена аллергическая реакция на металл, то мочки начинают чесаться, краснеть и отекать. Суть терапии — предотвратить контакт с украшением, которое вызвало аллергию. С помощью антигистаминного препарата и мази можно устранить чувство зуда и жжения. Если приложить холодный компресс, то можно значительно улучшить общее самочувствие и устранить воспалительный процесс. Если человек склонен к аллергии, то украшения необходимо подбирать особенно тщательно. Титановые, серебряные, золотые и платиновые украшения чаще всего провоцируют развитие аллергии. Необходимо покупать украшения высокой пробы металла. Низкопробное золото часто содержит никель, который провоцирует развитие проблемы.
- Кроме непереносимости металла мочки могут опухнуть из-за аллергии на средство для умывания, крем и лосьон, средства по уходу за волосами — шампунь или бальзам. Если после использования косметического средства ухо воспалилось, то необходимо посетить врача. При возникновении чувства жжения и зуда следует посетить специалиста-аллерголога.
- Размер украшений. Массивные сережки часто становятся причиной травмирования мочек ушей. Они задевают одежду, если неосторожно двигаться. Следует временно снять серьги в том случае, если воспалились мочки ушей. После растяжения места надрывов необходимо продезинфицировать с использованием антисептического средства — это нужно для того, чтобы в раны не попали патогенные микроорганизмы.
Дерматологическая болезнь
Достаточно часто в процессе развития дерматологической болезни опухают мочки ушей. Гиперчувствительность этой зоны приводит к контактному дерматиту и экземе, которые часто распространяются на область лица и шеи. При возникновении экземы появляются трещины и шелушение, возникают болезненные ощущения. В процессе лечения патологии важно:
- скорректировать иммунитет;
- правильно и сбалансированно питаться;
- вылечить другие хронические болезни;
- избегать стрессов;
- устранить раздражающие факторы.
В обязательном порядке необходимо обратиться к специалисту для того, чтобы он назначил индивидуальную схему терапии.
ИсточникАбсцесс наружного уха
Абсцесс наружного уха – это гнойно-некротический процесс, поражающий один или несколько волосяных фолликулов, сальную железу и прилежащие мягкие ткани перепончато-хрящевого отдела слухового прохода или ушной раковины. Проявляется гиперемией, отёком кожи, болью разной интенсивности в зоне абсцедирования, симптомами общей интоксикации. Диагноз устанавливается на основании осмотра, данных отоскопии и лабораторных исследований. Назначается консервативная терапия с применением антибиотиков, антисептиков. При отсутствии эффекта осуществляется хирургическое вскрытие абсцесса.
МКБ-10
Общие сведения
Абсцесс наружного уха возникает при попадании инфекции в глубокие слои кожи, подкожной клетчатки ушной раковины или слухового канала. По частоте встречаемости заболевание занимает третье место среди всей патологии наружного уха. Чаще выявляются абсцесс наружного слухового прохода, нагноение атеромы за ухом, реже – гнойное воспаление мочки. Болеют лица любого возраста.
Уровень заболеваемости несколько выше в возрастной группе от 10 до 19 лет, а также среди пожилых людей, страдающих сахарным диабетом, другой, ослабляющей иммунитет хронической патологией. В МКБ 10 абсцесс, фурункул и карбункул наружного уха объединены в одну группу.

Причины
Возбудителями заболевания являются бактерии. Чаще всего непосредственной причиной появления гнойника становятся золотистый стафилококк и синегнойная палочка, реже – стрептококки и остальные представители грамположительной кокковой микрофлоры. Золотистый стафилококк населяет кожные покровы и слизистые оболочки большинства людей, синегнойная палочка обитает в воде и воздухе повсеместно. Являясь условно-патогенными, данные микроорганизмы обычно провоцируют развитие болезни при наличии следующих факторов риска:
- Травмы наружного уха. К образованию ограниченного нагноения в наружном ушном проходе приводит травматизация его стенок. Повреждение происходит при неправильном туалете ушей – использовании предметов, способных нарушить целостность кожи. Абсцесс осложняет любую механическую, физическую или химическую травму ушной раковины. Часто является последствием пирсинга.
- Иммунодефицитные состояния. Патология нередко возникает у пациентов с иммунными нарушениями. Абсцесс наружного уха развивается у ВИЧ–инфицированных лиц, больных туберкулёзом и другими тяжёлыми хроническими заболеваниями, при снижении местного иммунитета, например, после облучения головы или шеи.
Локальные нагноения наружного уха нередко появляются, рецидивируют на фоне сахарного диабета и прочей эндокринной патологии, хронического гноетечения из уха. Предпосылкой к возникновению болезни иногда служит длительное пребывание в стационаре. Нозокомиальный абсцесс протекает тяжелее. Госпитальные штаммы кокковой флоры, синегнойной палочки часто обладают устойчивостью к антибиотикам. Множественные фурункулы образуются при гиповитаминозах.
Патогенез
Патологический процесс локализуется в областях уха, где присутствуют волоски: в фиброзно–хрящевой части слухового канала, на ушной раковине. Инфекционные агенты внедряются через повреждения кожи наружного уха в волосяной фолликул, сальную железу. Развивается воспалительная реакция, к месту скопления бактерий устремляются нейтрофилы. Образуется инфильтрат.
Воспаление иногда распространяется на мягкие ткани лица и шеи, сосцевидный отросток. В патологический процесс нередко вовлекаются слюнные железы и лимфатические узлы.
В зоне воспалительного инфильтрата под действием выделяемых нейтрофилами ферментов возникает некроз и расплавление тканей. Формируется гнойная полость, окружённая пиогенной капсулой. Позднее абсцесс самопроизвольно опорожняется, отделяется гнойный экссудат. Образуется полость, которая затем заполняется грануляциями. Абсцесс заживает через рубцевание.
После заживления небольшого фурункула следов не остаётся.
Симптомы
На начальном этапе болезни наблюдаются покраснение кожи, отёк и уплотнение тканей в месте образования гнойника. Пациента беспокоит зуд уха, затем присоединяется боль. Выраженность болевого синдрома зависит от локализации патологического процесса. При ограниченном нагноении области наружного слухового канала боль интенсивная, пульсирующего характера.
Симптом усиливается в ночное время, при жевании, иррадиирует в височную область, зубы и шею. При формировании абсцесса ушной раковины боль ощущается только при пальпации инфильтрата.
Абсцесс большого размера частично перекрывает слуховой проход, вызывая ощущение заложенности уха, снижение слуха. Присутствуют симптомы общей интоксикации — повышается температура тела до субфебрильных и фебрильных значений. Увеличиваются околоушные лимфатические узлы. Дети раннего возраста с таким заболеванием ведут себя беспокойно, тянут руки к больному уху.
У младенцев нарушается сон, отсутствует аппетит. Абсцесс задней стенки ушного прохода провоцирует у больного ребёнка приступы кашля и рвоту. После вскрытия гнойника из раны в умеренном количестве выделяется гной, состояние пациента существенно улучшается.
Осложнения
Абсцесс наружного уха способен разрешиться спонтанно путём самостоятельного вскрытия и опорожнения на 3-7 сутки болезни. При нарушениях функций местной или системной иммунной защиты нагноительный процесс нередко распространяется дальше по стенкам слухового канала, приобретает затяжное течение. Формируется острый или хронический диффузный наружный отит. Через санториниевы щели инфекция попадает в околоушную слюнную железу и вызывает её воспаление.
В результате перехода патологического процесса на ушной хрящ возникает хондрит, ушная раковина деформируется. Реже ограниченное нагноение в области слухового прохода становится причиной появления среднего отита, мирингита. У иммунокомпрометированных лиц происходит гематогенное распространение инфекции, развиваются мастоидит, сепсис и отогенные внутричерепные осложнения, которые могут закончиться летальным исходом. Смертность больных с ограниченным нагноением наружного уха составляет 0,04%.
Диагностика
Диагностический поиск при подозрении на абсцесс наружного уха осуществляет врач–оториноларинголог. При локализации нагноения вблизи устья слухового прохода, на мочке уха или в заушной области образование визуализируется невооружённым глазом. Наблюдается выраженная гиперемия кожи, видимая припухлость. Пальпация ушной раковины причиняет боль. Регионарные лимфатические узлы увеличены. Для окончательного подтверждения диагноза осуществляются:
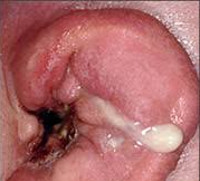
- Отоскопия. Является основным методом исследования, выполняющимся для обнаружения гнойника в слуховом канале. При отоскопии определяется болезненное образование, частично перекрывающее слуховой проход. На верхушке фурункула присутствует гнойная желтовато-белая пробка. После опорожнения гнойника остаётся кратерообразное углубление. Отоскопия позволяет дифференцировать ограниченный наружный отит с разлитым, исключить патологию среднего уха.
- Лабораторные исследования. Определение глюкозы крови и исследование на ВИЧ–инфекцию выполняется для уточнения иммунного статуса больного, выявления сахарного диабета. При необходимости осуществляется посев отделяемого из уха на микрофлору и чувствительность к антибактериальным препаратам.
Затяжное, рецидивирующее течение локального гнойно-воспалительного процесса требует дифференциальной диагностики абсцесса с онкологического заболеванием наружного уха. Для исключения новообразования выполняются дерматоскопия, биопсия с последующим цитологическим исследованием патологического материала. Такие пациенты нуждаются в дополнительной консультации онколога. В неясных случаях используются лучевые методики – рентгенография, КТ височных костей.
Лечение абсцесса наружного уха
В большинстве случаев пациенты с локальным нагноительным процессом наружного уха получают амбулаторное консервативное лечение. Госпитализации в отделение оториноларингологии подлежат дети и пожилые люди с тяжёлыми иммунодефицитами и другой сопутствующей патологией, выраженными клиническими проявлениями, а также больные с мастоидитом и прочими серьёзными, требующими хирургического вмешательства осложнениями.
Консервативная терапия
Фармакологическая терапия включает в себя применение антибактериальных препаратов, кортикостероидных гормонов и местных антисептиков. Лечение антибиотиками начинается с первого дня. Предпочтение отдаётся лекарственным средствам местного действия в форме мазей, растворов. Чаще используются комбинированные препараты. Применение антибиотиков системного действия показано при выраженных локальных проявлениях с тенденцией к распространению гнойной патологии, значительной общей интоксикации.
До получения результатов теста на чувствительность микрофлоры антибиотики назначаются эмпирически. Используются препараты широкого спектра – защищённые аминопенициллины, макролиды, при неэффективности проводимого лечения — фторхинолоны. Для ускорения созревания гнойника дополнительно применяют УФО, УВЧ и другие физиотерапевтические процедуры. Одновременно осуществляется медикаментозная коррекция имеющейся хронической патологии, снижение уровня глюкозы крови.
Хирургическое лечение
Эффективная консервативная терапия приводит к рассасыванию патологического образования на стадии инфильтрации. Если этого не происходит, абсцесс подлежит хирургическому лечению. Прочими показаниями к операции являются большой размер гнойника, высокий риск развития осложнений. В ходе манипуляции выполняется вскрытие абсцесса. Образовавшаяся полость промывается антисептиками, устанавливается дренаж.
Прогноз и профилактика
Абсцесс наружного уха протекает в основном благоприятно. У некоторых пациентов происходит обратное развитие фурункула на этапе инфильтрации. Прогноз значительно ухудшается при появлении признаков развития тяжёлых осложнений. Профилактические меры направлены на своевременное лечение хронических средних отитов, коррекцию эндокринных нарушений и функций иммунной системы. Для предотвращения образования фурункулов следует избегать травматизации ушей, своевременно обрабатывать зоны пирсинга антисептиками.
1. Ограниченный наружный отит – дифференциальная диагностика и подходы к терапии/ Крюков А.И., Гуров А.В., Изотова Г.Н., Лучшева Ю.В., Шадрин Г.Б., Кравчук А.П.// Медицинский совет. — 2015 — №3.
2. Клинические рекомендации Министерства Здравоохранения Российской Федерации по диагностике и лечению наружных отитов. – 2014.
3. Методические рекомендации ГБОУ ВПО «Первый Московский государственный медицинский университет имени И.М.Сеченова»/ Наружный отит – этиология, патогенез, особенности фармакотерапии// Г.Н.Никифорова, С.В.Старостина – 2014.
ИсточникНаружный отит
Наружный отит — это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП).

3.35 (Проголосовало: 20)
- Особенности строения наружного уха
- Острый диффузный отит
- Симптомы
- Диагностика
- Лечение
- Причины появления фурункула наружного слухового прохода
- Диагностика
- Лечение
- Причины развития буллезного отита
- Лечение
- Лечение
Наружный отит — это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП). Как и большинство воспалительных заболеваний лор-органов, наружный отит может быть острым или хроническим.
Особенности строения наружного уха
Ушная раковина и слуховой проход покрыты кожей, переходящей на барабанную перепонку. В НСП два отдела: хрящевой и костный, на границе этих отделов определяется физиологическое сужение — перешеек, из-за чего трёхмерная модель наружного слухового прохода напоминает песочные часы.
Под кожей ушной раковины и хрящевого отдела наружного слухового прохода расположен эластичный хрящ, за счет которого эта часть слухового прохода подвижна при жевании и артикуляции. В костном отделе под кожей — надкостница и кость. Кожа наружного слухового прохода отличается от любой другой тем, что в её толще находятся церуменозные железы, продуцирующие ушную серу (церумен).
Функция церумена состоит в защите кожи от постоянной влажности и микроорганизмов, а наличие плёнки церумена является важным фактором нормального функционирования наружного уха. Размеры наружного слухового прохода могут заметно отличаться в зависимости от индивидуальных особенностей. Часто в области перешейка присутствуют остеофиты — костные выступы, уменьшающие просвет НСП, а иногда полностью его перекрывающие. Кпереди, кзади и книзу от ушной раковины в подкожной клетчатке расположены лимфатические узлы, которые могут воспаляться при наружном отите.
Острый наружный отит — это воспаление наружного уха, возникшее в срок до 1 мес.
Формы наружного отита:
- диффузный наружный отит;
- локальный наружный отит или фурункул НСП;
- острый буллезный (геморрагический) наружный отит;
- мирингит;
- дерматит ушной раковины;
- рожистое воспаление ушной раковины;
- злокачественный (некротический) наружный отит;
- хондроперихондрит ушной раковины.
Наиболее часто встречается острый диффузный наружный отит, при котором возникает бактериальное воспаление кожи всего слухового прохода, нередко с переходом на барабанную перепонку или кожу ушной раковины.
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис.
Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Основное направление лечения — это антимикробная и противовоспалительная терапия. Назначаются местно или системно антибиотики, противовоспалительные препараты (нестероидные противовоспалительные препараты, кортикостероиды). При сильной боли хороший эффект от заушных блокад с кортикостероидами и местными анестетиками. Проводится щадящий туалет уха, промывание, для освобождения от отделяемого и эпидермальных масс. Дополнительно можно использовать методы физиолечения: тубус-кварц или лазеротерапию.
Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
Фурункул — это воспаление волосяного фолликула, переходящее на подкожную клетчатку. Во входе в НСП и вокруг него растут щетинистые волоски и воспаление развивается в их фолликулах.
Причины появления фурункула наружного слухового прохода
Чаще всего возбудителями являются стрептококки. Провоцирующие факторы и симптомы схожи с таковыми при диффузном отите.
Диагностика
При осмотре видно сужение НСП из-за инфильтрата в области одной из его стенок. Фурункул в своём развитии проходит три стадии:
- Стадия инфильтрации: при этой стадии образуется болезненный инфильтрат кожи НСП, появляется локальная гиперемия, утолщение кожи размером около 0.5-1.5 см.
- Стадия абсцедирования — появление гнойной полости и некротического стержня в области инфильтрата. При этой стадии также определяется наличие инфильтрата, в центре которого виден желто-зелёный гнойный стержень, обычно с волосом в центре, при надавливании на инфильтрат может определяться флюктуация (присутствие жидкости в нём).
- Стадия разрешения — это выделение гноя из полости с постепенным выздоровлением.
Лечение
Лечение отличается и зависит от стадии. В стадию инфильтрации назначается системная и местная антибактериальная и противовоспалительная терапия. В стадии абсцедирования стоит выполнять хирургическую обработку фурункула — вскрытие и дренирование, очищение полости от гноя, в течении нескольких дней выполняются перевязки. Также назначаются антибактериальные и противовоспалительные препараты. В стадию разрешения достаточно применения только местных антибактериальных препаратов и туалета уха.
Острый буллёзный или геморрагический наружный отит
Это форма воспаления, при которой на коже и на внешней поверхности барабанной перепонки появляются пузыри (буллы), содержащие кровянистую жидкость. Если такой пузырь вскрывается, то из уха вытекает кровянистое отделяемое.
Причины развития буллезного отита
Чаще всего буллезный отит возникает на фоне ОРВИ или гриппа, но также причиной может быть и бактериальная инфекция.
Лечение
Необходим туалет слухового прохода. Назначаются местно антибактериальные и противовоспалительные препараты, также системно стоит назначать препараты, укрепляющие сосудистую стенку и уменьшающие проницаемость сосудов. Вскрытие булл не рекомендуется.
Мирингит
Воспаление барабанной перепонки. Как самостоятельное заболевание не встречается, он возникает вместе с другими формами наружного отита.
Дерматит ушной раковины
Можно выделить в отдельную форму, так как нередко происходит воспаление кожи ушной раковины, без вовлечения НСП. Причины заболевания — бактериальная инфекция плюс фактор сенсибилизации организма к бактериальным токсинам. При данном виде воспаления возникает покраснение и утолщение кожного покрова, с образованием маленьких серозных пузырьков, похожих на таковые при экземе.
Когда пузырьки вскрываются, то образуются желтые корочки на их месте. Диагноз ставится на основании осмотра, может потребоваться консультация дерматолога. Лечение также антибактериальное и противовоспалительное, могут назначаться антигистаминные препараты.
Рожистое воспаление ушной раковины
Острое рожистое воспаление относится к инфекционным заболеваниям и вызывается пиогенным стрептококком, позднее может присоединяться и другая флора. При таком воспалении есть симптомы поражения кожного покрова и общевоспалительный синдром – слабость, повышение температуры, озноб. Провоцирующие болезнь факторы: снижение иммунитета, ссадины и ожоги кожи, купание в загрязнённых водоёмах, контакт с носителем пиогенного стрептококка или заболевшим. В зависимости от глубины поражения кожного покрова выделяют три формы:
- Эритематозная, когда возникает боль, покраснение кожи (она имеет «лакированный» вид) слегка возвышается над уровнем здоровой кожи и имеет с ней чёткую границу.
- Буллёзная форма, более тяжелая, характеризуется таким же, как и при эритематозной форме, поражением кожи, но с образованием крупных пузырей над поверхностью кожи с прозрачным или мутным содержимым.
- Некротическая форма. При данной форме происходит глубокое поражение кожи, вплоть до сетчатого и сосочкового слоя, образуются глубокие язвы с гнойными налётами. За счёт присоединения различной микрофлоры протекает тяжелее, чем другие формы. Обычно пациентам с этой формой требуется хирургическая обработка участков некроза.
Рожистое воспаление
Серьезное заболевание, часто вызывающее осложнения, и лечение его должно происходить в условиях инфекционного стационара. При подозрении на рожу требуется консультация инфекциониста. Изолированное рожистое воспаление ушной раковины встречается редко и обычно сочетается с поражением кожи лица или шеи.
Лечение
Назначается массивная антибактериальная и противовоспалительная терапия, дезинтоксикационная терапия, антистрептококковый гамма-глобулин.
Злокачественный наружный отит (некротический наружный отит)
Эту форму наружного отита выделяют в отдельную, но фактически он является негативным течением обычного диффузного наружного отита. В процессе заболевания происходит распространение воспаления на структуры височной кости, может возникать поражение черепно-мозговых нервов и развитие внутричерепных осложнений.
Название заболевания не связано с развитием злокачественной опухоли, просто таким образом отражается течение заболевания. К счастью, это заболевание встречается редко, болеют пациенты с тяжелыми нарушениями иммунитета, такими как СПИД, состояние после лучевой и химиотерапии, декомпенсированный сахарный диабет, пациенты, получающие иммуносупрессивную и цитостатическую терапию.
Ведущим возбудителем признана синегнойная палочка, но любая инфекция полимикробна. В процессе воспаления происходит некроз кожи слухового прохода и переход воспаления на надкостницу и кость, с последующим её разрушением. Жалобы при данном заболевании на сильную боль, выделения из уха гнойно-воспалительного характера, с гнилостным запахом, быстро наступает снижение слуха.
Позднее присоединяются симптомы поражения черепно-мозговых нервов: затруднение глотания, попёрхивание при приёме пищи, онемение лица, паралич лицевых мышц. При распространении процесса в среднее и внутреннее ухо может развиваться системное головокружение. При распространении воспаления в полость черепа развивается общемозговая и менингеальная симптоматика.
При осмотре обращает на себя выраженное воспаление кожи НСП, кожа с очагами некроза, большое количество гнойно-некротического отделяемого, барабанная перепонка и структуры среднего уха часто неопределимы. Определяются симптомы поражения черепно-мозговых нервов-асимметрия лица, птоз нижнего века на стороне поражения, асимметрия мягкого нёба, нарушение подвижности надгортанника.
В диагностике важен посев на бактериологическое исследование, компьютерная томография височных костей. Лечение проводится всегда в условиях стационара. Проводится массивная антибактериальная и дезинтоксикационная терапия. Назначаются инфузии человеческого гамма-глобулина, антисинегнойной сыворотки или гипериммунной человеческой плазмы. Также проводится хирургическое лечение — некротомия (удаление некротизированных участков кожи и кости), в последующем при выздоровлении проводится пластика дефекта собственными тканями.
Хондроперихондрит ушной раковины
Данное заболевание представляет собой воспаление надхрящницы и хряща ушной раковины, вызванное бактериальной флорой. К хондроперихондриту может приводить травма ушной раковины с повреждением кожного покрова, нагноение гематомы ушной раковины, глубокие ожоги ушной раковины, фурункул или нагноившаяся атерома уха, рожистое воспаление. Выделяют инфильтративную и гнойные формы.
Через несколько дней после описанного травмирующего фактора развивается инфильтрация и гиперемия кожи ушной раковины, сопровождающиеся болевым синдромом, с повышением температуры или без такового. Важным диагностическим критерием является то, что мочка уха остается непораженной, так как в толще её нет хряща. Лечение: антибактериальная и противовоспалительная терапия.
При наличие гнойных полостей — вскрытие с удалением гноя и щадящая некротомия разрушенного хряща. Заболевание плохо поддаётся лечению и может протекать неделями или месяцами. Часто следствием хондроперихондрита является рубцовая деформация ушной раковины, иногда может быть полное разрушение хряща.
Заключение
Острый наружный отит является частой проблемой и у взрослых, и у детей. Иногда он является косвенным следствием других заболеваний (сахарного диабета, иммунодефицита, атопии) и требует комплексного подхода к диагностике и лечению.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
Атерома мочки уха

В области ушной раковины сосредоточено большое количество сальных желез. Под действием некоторых негативных факторов они могут закупориваться. В результате этого процесса возникает новообразование. В медицинской среде оно называется атеромой или эпидермальной кистой. По внешнему виду это новообразование представляет собой гладкий шарик округлой или овальной формы.
Внутри него находится белое или желтое вещество — кератин. В диаметре атерома может быть от 3 до 40 мм. Это новообразование представляет не только косметический дефект, но несет угрозу здоровью человека, поскольку может нагноиться. Поэтому оно должно быть своевременно удалено
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы
Эта патология поражает всех людей, независимо от их пола и возраста. Но чаще всего на симптомы атеромы уха жалуются люди до 30 лет. Клиническая картина достаточно своеобразная. На начальной стадии атерома ушной раковины не беспокоит и практически незаметна невооруженным глазом. Однако со временем по мере развития патологического процесса могу появиться такие характерные симптомы:
- возникновение болезненных ощущений в области «жировика»;
- покраснение кожных покровов возле атеромы;
- незначительное повышение локальной температуры тела;
- появление отека в области пораженного уха;
- ощущение наличия свободной жидкости при надавливании;
- появление неприятного зуда и жжения возле уха.
Иногда при надавливании на капсулу, можно увидеть выделяющуюся жидкость. Она выходит даже через малейшие отверстия в коже. При активном росте атеромы, возможно ее самопроизвольное вскрытие. Содержимое из нее может выходить вместе с кровью и гноем. В таком случае следует немедленно обратиться к врачу для того, чтобы предотвратить дальнейшее инфицирование.
Причины атеромы за ухом
Согласно клиническим исследованиям, чаще всего данная патология развивается на фоне нарушения работы сальных желез и закупорке выводящего протока. Этому способствуют самые разные внутренние и внешние факторы. К первым можно отнести:
- нарушение процесса метаболизма;
- гормональная перестройка организма;
- нарушение работы вегетативной нервной системы;
- себорейная сыпь, в том числе волосистой части головы;
- заболевания эндокринной системы;
- избыточная продукция тестостерона;
- сахарный диабет.
Также атерома за ухом нередко возникает из-за слишком жирного типа кожи. К внешним факторам, которые провоцируют ее возникновение, медики относят:
- непрофессионально выполненный пирсинг;
- несоблюдение правил личной гигиены;
- травма и нарушение целостности кожных покровов в области уха;
- неблагоприятные экологические условия проживания;
- работа на вредном производстве.
Нередко атерома за ухом формируется из-за чрезмерного увлечения косметическими средствами или гримом. Они забивают поры и протоки, в результате чего сальный секрет не имеет выхода.
К какому врачу идти?
Особой угрозы здоровью человека атерома за ухом не представляет. В основном она являет собой косметический дефект. Однако иногда она может быть инфицированной, и тогда в области уха начнется воспалительный процесс. В таком случае следует отправиться к врачу. Диагностика и лечение этой патологии в компетенции:
Источник