Основной причиной проявления неприятного запаха от проколотой мочки уха является результат активности патогенной микрофлоры. Именно активность вредоносных микроорганизмов, сопровождающаяся активной выработкой продуктов их жизнедеятельности, выступает основной причиной такого нарушения. Реже причина заключается в несоблюдении человеком правил личной гигиены или рекомендаций по уходу за проколом. Крайне редко причина, провоцирующая неприятный запах – сбой в работе внутренних органов.
Причины неприятного запаха мочек ушей

Основная причина проявления зловонного аромата, исходящего от уха пациента – поражение органа слуха патогенными микроорганизмами. Связано это с тем, что именно в заушной области для патогенов создается оптимальная среда: условия тепла и допустимой влажности, регулярно обеспечивается процесс продуцирования кожного сала. При контакте с воздухом, продукция жизнедеятельности окисляется, что и становится причиной проявления неприятного запаха.
К обширному перечню причин, провоцирующих проявление патологии, относят:
- нарушение работы желез внутренней секреции;
- воспалительные процессы, охватывающие органы ЛОР-системы;
- гормональные изменения, протекающие в организме пациента;
- нарушения в работе выделительной системы;
- поражения желудочно-кишечного тракта.
При выявлении подобного симптома пациенту следует незамедлительно обратиться к специалисту. Определить оптимальный метод лечения и устранения неприятного запаха можно только после точного определения провоцирующей причины.
Перечень основных заболеваний, при которых проявляется неприятный запах от мочек уха и заушной области рассмотрен в форме таблицы.
Сопутствующими симптомами отомикоза является зуд и шелушение, покраснение кожного покрова, а также отечность тканей.
Устранение перечисленных поражений, провоцирующих неприятный запах, часто требует вмешательства нескольких специалистов: дерматолог, отоларинголог, инфекционист и эндокринолог.
Почему пахнут проколы для сережек

Основная причина проявления неприятного запаха от пирсинга – несоблюдение основных правил проведения гигиенических процедур. Не все знают о том, что даже один небольшой прокол мочки требует особенного внимания и регулярного ухода, именно поэтому пациенты и сталкиваются со всевозможными осложнениями.
Внимание! Пациенты, отдающие предпочтение гвоздикам или пуссетам, чаще других сталкиваются с подобным нарушением. Естественный процесс очистки прокола от патогенных накоплений нарушается из-за жесткой фиксации украшения.
Проявление неприятного запаха от отверстия указывает на скопление в нем формирования, состоящего из омертвевших клеток слоя кожи в смеси с естественными жидкостями, например, потом. Такие плотные образования непросто замедляют процесс заживления, они могут стать источником проявления опасных проблем и воспалительных процессов, ведь нередко запах от мочек уха проявляется совместно с покраснениями, разрежением и острым зудом в месте прокола.
Почему это происходит
Так называемый “сырный запах” — это естественная составляющая прокола ушей, вызванная скоплением жира и отмерших клеток кожи. Ваше тело постоянно обновляется и заменяет старые клетки кожи новыми. Отверстие для сережки намного сложнее очистить, чем любую другую часть тела, что приводит к накоплению отмерших клеток кожи и жира, которые имеют тенденцию к выходу из отверстия при нажатии на кожу благодаря задней части сережки. Если у вас новый пирсинг, то вы с большей вероятностью почувствуете неприятный запах, поскольку ваше тело начинает активно реагировать на прокол.

Как избавиться от запаха?
Избавиться от зловонного запаха можно, как и предупредить его дальнейшее проявление. Основная причина его возникновения состоит в несоблюдении пациентом правил ухода за проколом. Для того чтобы предупредить возникновение неприятного запаха в месте пирсинга стоит регулярно промывать ухо в теплой воде. Многие специалисты рекомендуют проделывать манипуляцию с использованием мыла, уничтожающего бактерии.
Важно! Применение жестких, агрессивных средств, обеспечивающих уничтожение патогенных микроорганизмов в процессе ухода за свежим проколом – недопустимо. Такие действия принесут боль пациенту и могут стать причиной ожога.
Важно помнить о том, что источать неприятный запах могут не только проколотые мочки уха, но и сами ювелирные украшения, потому их чистке должно уделяться отдельное внимание. Человек должен регулярно осматривать состояние украшений и устранять с него остатки клеток, способные провоцировать возникновение неприятного запаха. Серьги из золота и серебра стоит 1 раз в 14 дней замачивать в солевом растворе.

Смена постельного белья должна производиться ежедневно
Пациент, желающий забыть о возможности проявления неприятного запаха должен ознакомиться со следующими правилами:
- Не следует трогать место прокола или серьгу грязными руками.
- Смену постельного белья следует проводить регулярно, минимум – 1 раз в неделю. Подобная необходимость связана с тем, что именно наволочка часто выступает распространителем патогенных микроорганизмов.
- Перед приобретением сережек следует убедиться в их соответствии стандартам качества.
- При выборе ювелирного изделия нужно обращать внимание на удобство конструкции. От ношения пуссетов и гвоздиков стоит отказаться.
Внимание! Запах, проявляющейся от зажившего прокола может указывать на развитие аллергической реакции. Аллергия проявляется на металл, из которого изготовлены серьги. Мощным аллергеном в настоящее время выступает никель, потому от ношения украшений из него стоит отказаться.
Как устранить неприятный запах

Зная, почему дырки от сережек воняют, несложно понять, как справиться с проблемой. Устранить ее и предотвратить в будущем помогут следующие процедуры:
- протирание мочек ушей антисептическим средством, если есть явные признаки воспалительного процесса. Но увлекаться не стоит. Если слишком долго и часто это делать, есть риск разрушить естественный защитный слой дермы, после чего она станет более уязвимой к инфекциям;
- регулярное мытье ушей теплой водой или мыльным раствором мягкого мыла, например, детского. Как альтернатива подойдет гель для интимной гигиены;
- систематическая чистка ювелирных украшений от скапливающихся отложений.
Носить нужно серьги только из качественного металла, на который кожа не реагирует развитием воспаления.
Правила ухода за проколотыми ушами

Перед обработкой прокола — тщательно вымойте руки
Методика, обеспечивающая полноценный уход за проколом, выглядит следующим образом:
- Перед проведением процедуры обработки пациент должен тщательно вымыть руки с применением антибактериального средства.
- Следует также промыть кожу вокруг пирсинга, важно использовать мягкое мыло.
- Для очистки пирсинга многие специалисты советуют применять раствор соли, приготовить который можно легко в домашних условиях.
- Место прокола нужно протирать 2 раза в день солевым раствором. Для этого нужно использовать всегда новую ткань или вату.
- В период заживления серьгу стоит проворачивать ежедневно, такая манипуляция может быть болезненной, но проделывать ее нужно.
Пациент должен помнить о том, что проводить чистку чаще чем 2 раза в сутки не следует. Такие действия могут стать причиной развития воспалительного процесса. Не стоит использовать для очистки мочки уха спирт и пероксид. Если воняют мочки уха игнорировать такой симптом нельзя, важно искать методы его устранения.
Чем обрабатывать место прокола
Делать это нужно чистыми руками, поэтому перед процедурой их необходимо вымыть, используя антибактериальное мыло. Сами уши нужно сначала очистить водой и мылом или солевым раствором. Для этого пальцами нужно образовать пену из мыла, а затем потереть ими переднюю и заднюю часть прокола. После этого вытереть влажным полотенцем. Если вы используете солевой раствор, то в нем нужно смочить ватный диск, которым и протереть место прокола похлопывающими движениями.
После этого можно нанести медицинский спирт или крем с антибиотиком, которые сократят риск попадания инфекции в отверстие.

Предупредить появление неприятного запаха помогут и некоторые меры предосторожности, помогающие не повредить место прокола. Это касается особенностей ухода за волосами, чрезмерной осторожности во время надевания таких предметов одежды, как свитер или гольф с высоким горлом. Кроме того, рекомендуется как можно чаще менять наволочки и чистить подушки, что полезно не только для чистоты места прокола в ушах, но и здоровья кожи лица и общего состояния.
Профилактика
Запах от мочки уха может проявляться на фоне различных инфекционных процессов, возникающих на фоне несоблюдения правил гигиены. Подобные рекомендации требуют регулярного проведения гигиенических процедур. Человек должен ежедневно мыть уши теплой водой с применением антибактериального мыла. Тем не менее, подобная методика не обеспечивает полноценную профилактику от всех поражений, потому что в некоторых случаях их причина состоит в снижении активности иммунной системы. Для обеспечения полноценной профилактики следует прибегать к регулярному применению иммуномодуляторов и витаминных комплексов.
Для того чтобы снизить риск проявления неприятного запаха от пирсинга нужно соблюдать основные правила по выбору салона. Не следует проводить манипуляцию в домашних условиях, процедура в салоне принесет меньше боли пациенту. Специалист разъяснит правила ухода за проколом. Непосредственно после прокола стоит носить украшение из гипоаллергенных сплавов, это позволит снизить риск проявления инфекции.
В некоторых случаях запах от мочки уха может проявляться спустя несколько лет после прокола и полного процесса заживления раны. Причина такого нарушения банальна – несоблюдение правил личной гигиены или их игнорирование. Многие пациенты забывают о том, что и зажившее отверстие с пирсингом стоит обрабатывать 2-4 раза в месяц. Такая простая манипуляция позволит предупредить развитие инфекционных осложнений.
Источник: janmor-yachts.ru
Околоушный свищ ( Преаурикулярная фистула , Ушная пазуха , Ушной синус )
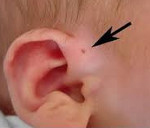
Околоушной свищ – это врождённая аномалия формирования наружного уха, представляющая собой узкий извилистый канал, который открывается в начале завитка ушной раковины. При развитии нагноения проявляется снижением слуха, общей интоксикацией, выделением гнойного или серозного содержимого из устья свища. Диагностика осуществляется на основании данных физикального осмотра, аудиометрии, фистулографии, ультразвукового исследования свищевого хода и бактериального посева биологического материала. Радикальным методом лечения является иссечение свища, консервативная терапия (антибиотики, физиопроцедуры) носит вспомогательный характер.
МКБ-10
Q18.1 Преаурикулярная пазуха и киста
- Причины
- Патогенез
- Симптомы околоушного свища
- Осложнения
- Диагностика
- Лечение околоушного свища
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Околоушной свищ (ушной синус/пазуха, преаурикулярная фистула) — это врождённый порок развития наружного уха, возникающий в процессе эмбриогенеза. Впервые описан немецким врачом Карлом Гейзингером в 1864 году. Синус может быть двусторонним (до 50% всех случаев) или односторонним (чаще слева), одинаково поражает мужчин и женщин.
У афроамериканцев и азиатов частота встречаемости составляет 1-10%, у европейцев – 0,6%. Врождённая преаурикулярная фистула выявляется преимущественно в раннем детском возрасте. Патология может протекать бессимптомно до момента инфицирования свищевого хода.

Околоушный свищ
Причины
Достоверные причины формирования порока на сегодняшний день не определены. Известно, что преаурикулярная фистула может возникать спонтанно при воздействии тератогенных факторов или входить в структуру наследственных заболеваний. На развитие аномалий наружного уха, в том числе околоушного свища, оказывают влияние:
- Физические и химические тератогены. Ионизирующее и рентгеновское излучение, лучевая терапия негативно воздействуют на формирующийся плод, вызывая развитие различных пороков. К опасным предпосылкам относят контакт беременной с тяжёлыми металлами, спиртовыми растворами, алкогольную, наркотическую и никотиновую интоксикацию. Из лекарств ототоксичным эффектом обладают антибиотики тетрациклинового ряда, гормональные средства, цитостатики.
- Инфекционные заболевания матери. Все инфекции группы TORCH (токсоплазмоз, краснуха, цитомегаловирус, герпес) крайне опасны для плода. К числу потенциально тератогенных агентов также принадлежат вирус кори, бледная трепонема. Возбудители способны проникать через гематоплацентарный барьер и оказывают негативное воздействие на эмбриогенез (особенно в 1-ом триместре беременности).
- Наследственные факторы. Черепно-лицевые аномалии, включая преаурикулярный свищ, характерны для ряда генетических патологий. К этим заболеваниям относятся синдром Тричера-Коллинза, гемифациальная микросомия, брахиооторенальный синдром. Зарегистрирован случай околоушного синуса, связанный с врождённой холестеатомой и сопровождавшийся параличом Белла.
Патогенез
Вне зависимости от причинного фактора в основе образования свища лежит нарушение слияния жаберных дуг на 5-6 неделе беременности. Жаберные дуги представляют собой мезодермальные структуры, выстланные энтодермой и покрытые эктодермой. Они ограничены жаберными щелями и энтодермальными глоточными мешочками. Первая и вторая жаберные дуги формируют каждая по 3 бугорка, которые должны объединиться в течение последующих 1-2 недель эмбриогенеза. При нарушении этого процесса и возникает околоушной свищ.
При гистологическом исследовании обнаруживается свищевой ход, выстланный многослойным плоским или цилиндрическим эпителием. Он может продолжаться до кости или барабанной полости, затрагивать околоушную железу. Соединительная ткань, окружающая околоушной свищ, содержит волосяные фолликулы, сальные и потовые железы. Просвет фистулы заполнен клетками слущенного эпителия и казеозным содержимым, что создаёт условия для его закупорки. При развитии воспаления в тканях появляются лимфоциты, плазматические клетки, полиморфно-ядерные лейкоциты, которые формируют грануляционный вал.
Симптомы околоушного свища
У большинства пациентов с преаурикулярной фистулой отсутствуют клинические проявления. Устье свища не всегда может быть обнаружено сразу же после рождения ребёнка: это обусловлено его небольшим размером. Наружное отверстие фистулы у 90% больных располагается у основания ушного завитка чуть выше козелка и имеет вид тёмной точки. Реже устье свища обнаруживается в области противозавитка, противокозелка или на мочке.
Свищевой ход тонкий и извилистый, может достигать 3-4 сантиметров в глубину, проходит сверху и сзади от лицевого нерва, открывается в среднее или внутреннее ухо. Реже ушной синус может сообщаться с таким же свищом, расположенным в боковой области шеи. Из фистулы может выделяться плотное белесоватое содержимое – клетки отмершей кожи.
При проникновении бактерий в свищевой ход развивается воспалительный процесс. Это сопровождается возникновением местных и общих изменений. Сначала развивается незначительная болезненность в зоне завитка, он отекает, увеличивается. Постепенно боль приобретает пульсирующий характер, усиливается при наклоне головы вниз, при физической активности.
Отёчность и гиперемия распространяются на подлежащие ткани, за счёт чего деформируется ушная раковина. Из наружного отверстия свища выделяется жёлто-зелёное гнойное или кровянистое содержимое с неприятным запахом.
В первые несколько дней отмечается незначительный субфебрилитет, который по мере прогрессирования воспаления переходит в фебрильную температуру. Нарастают явления общей интоксикации: потеря аппетита, головные боли, слабость. На фоне поражения наружного уха происходит снижение слуха, при вовлечении околоушной железы резко снижается слюноотделение и возникает сухость во рту. Подбородочные, подчелюстные, заушные, задние шейные лимфатические узлы увеличиваются в размерах, становятся резко болезненными при пальпации.
После разрешения гнойно-воспалительного процесса на месте выходного отверстия свища формируется корочка, которая впоследствии отторгается. Через 1,5-2 месяца в этой области образуется тонкий рубец. Инфекция ушного синуса склонна к повторному появлению: у многих пациентов после первичного развития гнойного воспаления возникает рецидив в течение нескольких лет.
Осложнения
Длительно существующее гнойное воспаление свищевого канала может способствовать развитию абсцесса или флегмоны. Так как очаг инфекции находится в непосредственной близости от головного мозга, при несвоевременном лечении развивается менингит или энцефалит. Если процесс распространяется на среднее и внутреннее ухо с расплавлением подлежащих тканей, пациент может потерять слух. У людей с иммунным дефицитом нагноение ушного синуса может закончиться развитием сепсиса вплоть до летального исхода.
Диагностика
Диагностика заболевания проводится на основании жалоб пациента, данных осмотра врача-отоларинголога, инструментальных, лабораторных исследований. Заподозрить порок могут также неонатолог или педиатр. Если околоушной синус сочетается с другими аномалиями развития, это обнаруживается благодаря скрининговому ультразвуковому исследованию на 20, 31-32 неделях беременности. К наиболее информативным методам диагностики относят:
- Физикальное обследование. При осмотре в области основания завитка уха обнаруживается отверстие, заполненное казеозными массами. При присоединении инфекции ушная раковина гиперемирована, болезненна, отёчна. Из отверстия при нажатии выделяется зеленовато-жёлтое содержимое.
- Лабораторные исследования. При возникновении воспалительного процесса в общем анализе крови увеличен уровень лимфоцитов, нейтрофилов, повышена СОЭ. Бактериологический посев отделяемого околоушного свища позволяет выделить возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Ультрасонография отображает ход свища, демонстрирует его связь с полостью среднего уха. Фистулография позволяет оценить расположение канала по отношению к сосудисто-нервным пучкам и околоушной железе, его толщину, протяжённость. Магнитно-резонансная томография и КТ височной кости определяют наличие гнойного содержимого и также дают информацию о ходе фистулы.
- Исследование функции органов слуха. Для диагностики тугоухости проводят камертональные пробы. При околоушном свище чаще выявляется кондуктивная тугоухость, связанная с затруднением проведения звуковых волн. Аудиометрия используется для измерения остроты слуха, значительно снижающейся при заболевании.
Дифференциальный диагноз при инфицировании околоушного свища проводят с мастоидитом, наружным отитом, фурункулёзом. Необходима консультация генетика, чтобы исключить наследственные заболевания. В этом случае семейный анамнез и дополнительные методики обследования позволяют определить другие сопряжённые с пороком патологии.
Лечение околоушного свища
В практической отоларингологии используется комплексное хирургическое и консервативное лечение врождённого околоушного свища. Операция проводится в условиях стационара в плановом порядке под общей анестезией. Используется классическая методика с выделением свища из окружающих тканей и последующим его иссечением. Послеоперационная рана ушивается, через несколько месяцев формируется незаметный рубец.
При инфицировании канала производится его дренирование и промывание антисептическим раствором, противомикробными препаратами. Если нагноение было многократным, удаляются рубцовые ткани. На последнем этапе хирургического вмешательства восстанавливается целостность ушной раковины, накладываются косметические швы. Для послеоперационного лечения инфицированной фистулы используются:
- Этиотропная антибактериальная терапия. Противомикробные средства подбираются с учётом разновидности и устойчивости возбудителя на срок не более 10-14 дней. Чаще всего используют защищённые пенициллины и цефалоспорины, препаратами второго ряда являются аминогликозиды и макролиды.
- Симптоматическая терапия. Для уменьшения отёка, ускорения процессов регенерации назначают нестероидные противовоспалительные средства, антиоксиданты и глюкокортикоиды. Если в процессе заболевания развивается тяжёлая тугоухость, применяют классические слуховые протезы. Они позволяют полностью или частично компенсировать потерю слуха.
- Физиотерапия. Для устранения остаточных явлений широко используют ультрафиолетовое облучение, УВЧ-терапию, индуктотермию. Также применяется лекарственный электрофорез с антибиотиками и глюкокортикоидами.
Прогноз и профилактика
В обычном состоянии околоушная фистула не приносит пациенту дискомфорта и не является поводом для беспокойства. Инфицирование околоушного свища часто рецидивирует, что может привести к снижению слуха различной степени. При своевременном удалении фистулы прогноз благоприятный, в то время как необоснованный отказ от хирургического вмешательства может обернуться тяжелыми осложнениями. Профилактика развития свища состоит из рационального планирования беременности, прекращения воздействия вредных физических и химических факторов на организм женщины, диагностики и лечения инфекционных заболеваний группы TORCH.
Литература
1. Преаурикулярные свищи и кисты/ Тимен Г.Э., Писанко В.Н.// Журнал болезней уха, носа и горла. – 2008 – №4.
2. Детская отоларингология. Учебное пособие/ Богомильский М.Р., Чистякова В.Р. — 2002.
3. Врожденные околоушные свищи у детей: диагностика и хирургическое лечение/ Богомильский М.Р., Иваненко А.М., Мазур Е.М., Булынко С.А., Солдатский Ю.Л.// Вестник оториноларингологии. — 2016 — №81 (1).
Источник: www.krasotaimedicina.ru
Инфекция после прокола языка: основные признаки

Пирсинг языка — один из модных способов создать современный, неформальный образ. Небезопасность данной процедуры вызывает много вопросов не только у стоматологов, но и у терапевтов. Что делать, если болит пирсинг языка — в статье.
Причины развития инфекции после прокола языка
С медицинской точки зрения пирсинг — процедура, связанная с нарушением целостности кожи (инвазивная). И, как множество других подобных процедур, может вызывать разнообразные последствия. Для пирсинга в полости рта типичны следующие проблемы:
- аллергия на материал, из которого сделано украшение, или на препарат, которым обрабатывалось место прокола;
- образование рубцов и шрамов;
- хроническое травмирование зубов, слизистой;
- повышенное слюнотечение (гиперсаливация);
- развитие инфекции и, как следствие, воспаления [1] .
Заражение места прокола в полости рта случается в основном по двум причинам:
- После процедуры за раной не ухаживают или уход ведётся неверно, нерегулярно.
- Нарушается биологическое равновесие в полости рта из-за постоянного местнораздражающего влияния украшения.
В полости рта образуется и существует в более-менее постоянном количественном и качественном составе микробиом. Это совокупность микроорганизмов, которые в норме (когда нет никаких воспалений и других провоцирующих факторов) находятся в биологическом равновесии. Это означает, что условно-патогенные микроорганизмы не активизируются и не приводят к инфекции, потому что для этого нет предпосылок [2] .
Только с появлением молекулярно-генетических методов исследования по-настоящему началось изучение биологии микроорганизмов (микробиома) как одной из ведущих пусковых причин развития и прогрессирования воспалительных заболеваний зубочелюстной системы. Они заселяют слизистые оболочки, спинку языка, десневую борозду, ротовую жидкость и зубной налёт, получая необходимые белки, углеводы, аминокислоты, неорганические и прочие вещества из ротовой жидкости. Занимая лишь 0,03–0,05 м² площади полости рта, в состав микробиома этой экологической ниши входят представители от 530 до 700 стабильных видов.
Катола В. М., к. м. н., ведущий научный сотрудник Института геологии и природопользования Дальневосточного отделения РАН [2]
Часть микроорганизмов играют положительную роль в здоровье полости рта, слизистой, зубов. Так, бифидобактерии в процессе своей жизнедеятельности способствуют повышению местного иммунитета во рту, подавляют развитие патогенной флоры, уменьшают вероятность развития кариеса. В то же время стрептококки, актиномицеты и другие микроорганизмы повышают уровень кислот, которые с течением времени растворяют зубную эмаль, из-за чего повышается чувствительность зубов, уменьшается их минеральная плотность (прежде всего за счёт разрушения кальция и фтора), формируется воспаление тканей периодонта, которые удерживают зуб в лунке [2] .
Пирсинг языка как травма и украшение, которое вставляется в отверстие, меняет биохимическое равновесие среды внутри полости рта. Изменяются защитные свойства слюны, скорость её выделения и активность ферментов, ухудшается гигиеническое состояние ротовой полости, зубов, меняется механизм жевания и артикуляции. Всё это в сочетании с другими факторами приводит к созданию условий, при которых активнее размножаются «плохие», то есть условно-патогенные бактерии. На воспалённую ткань в месте прокола легко поселяются микробы, размножаются и вызывают инфекционный процесс. Чаще всего после пирсинга языка инфекция связана с различными возбудителями: Actinomyces, Campylobacter, Neisseria, Streptococcus, грибки рода Candida и другие [3, 4]
Типичные симптомы после прокалывания
Конечно, не каждый пирсинг приводит к инфекции, но нужна определённая настороженность. Прокол языка — травма, и заживает она по тем же этапам, что и другие повреждения. Длится эта стадия, по разным данным, до 10–14 дней. Типичными жалобами и симптомами после пирсинга являются:
- отёчность;
- болезненность или дискомфорт в области прокола;
- чувство стянутости, онемения языка;
- пощипывание, жжение, особенно при попадании на ранку еды, напитков, лекарств;
- выделение небольшого количества крови или серозной жидкости желтоватого цвета [1, 4] .
Установленное украшение может быть фактором постоянной травмы, и это приводит к хроническому вялотекущему воспалению, при котором отмечается незначительный местный отёк и лёгкое покраснение из-за нарушения целостности эпителия.
Возможные признаки инфицирования
Если к посттравматическому воспалению присоединяется инфекция, то возникают местные и общие симптомы заражения. Их появление связано с защитной реакцией на местном и общем уровне организма в ответ на хроническое воспаление, изменение микробного состава в полости рта. Соответственно, различаются местные (в полости рта и на рядом расположенных тканях) и общие проявления инфекционно-воспалительного процесса, связанные с каскадом реакций на патологический процесс. Появиться эти симптомы могут в любое время.
К местным симптомам можно отнести:
- усиление боли;
- появление дёргающей боли, которая может распространяться (отдавать) в ухо, нос, подчелюстную область, в голову;
- язык «на вкус» горячий, возникает изменение его рельефа;
- усиление отёка;
- в зеркале видно красноту, иногда белёсые плёночки, прожилки сосудов;
- появление мутных выделений, возможно с неприятным вкусом и запахом [4] .
- повышение температуры тела;
- озноб;
- ломота в теле;
- снижение аппетита;
- повышенная утомляемость;
- увеличение локальных лимфоузлов (на шее, на затылке, за ушами) [4] .
Как предотвратить инфицирование
Причин развития инфекции после пирсинга много, и не всегда они связаны с несоблюдением методов асептики и антисептики при проколе. Но учитывая инвазивность процедуры, нужно тщательно выбирать салон для проведения пирсинга, ориентируясь на рекомендации Роспотребнадзора. Основные моменты профилактики заражения просты [5] :
- Не проводить процедуры в период острого заболевания (простуды, расстройства пищеварения, герпесных высыпаний и т. п.) или при обострении хронических болезней.
- Делать пирсинг только в сертифицированном центре, где соблюдается стерильность инструментария и процесса прокола.
- Соблюдать рекомендации по уходу за послеоперационной ранкой.
- Регулярно и правильно ухаживать за полостью рта [1, 4] .
Нестоматологические инфекции после пирсинга
Как и любая травма, пирсинг снижает защитные силы организма. В это время могут активизироваться дремавшие инфекции вне полости рта и вызвать острый процесс. При несоблюдении гигиенических требований, асептики и антисептики при проведении пирсинга есть риск заражения инфекциями, передающимися «кровяным», гемотрансфузионным путём, когда с плохо обработанных инструментов или рук, на которых остались частицы инфицированной крови больного посетителя пирсинг-салона, инфекция попадает в кровь здорового. Так передаются ВИЧ, столбняк, гепатиты [1] .
Неинфекционные проблемы после пирсинга
Лечение инфицированного языка
При возникновении жалоб, похожих на инфекцию, нужно обратиться к врачу для диагностики причин и определения тактики лечения. Оно заключается в удалении декоративного пирсинга (иногда с заменой его на силиконовый), антисептической обработке, назначении местных и системных антибиотиков. При необходимости проводится дренирование раны, иногда — хирургическое иссечение с последующим закрытием дефекта. Необходимо помнить, что хроническая травма языка пирсингом может привести к малигнизации — раковому перерождению [4] .
Список источников:
Источник: www.colgate.ru