Гнойничковые заболевания наружного уха – фурункулы
Лечение острого гнойного отита
Наши уши, как и другие органы человека, подвержены различным болезням и патологиям. Проникновение в них патогенных микроорганизмов может вызвать воспаление уха у взрослого и ребёнка.
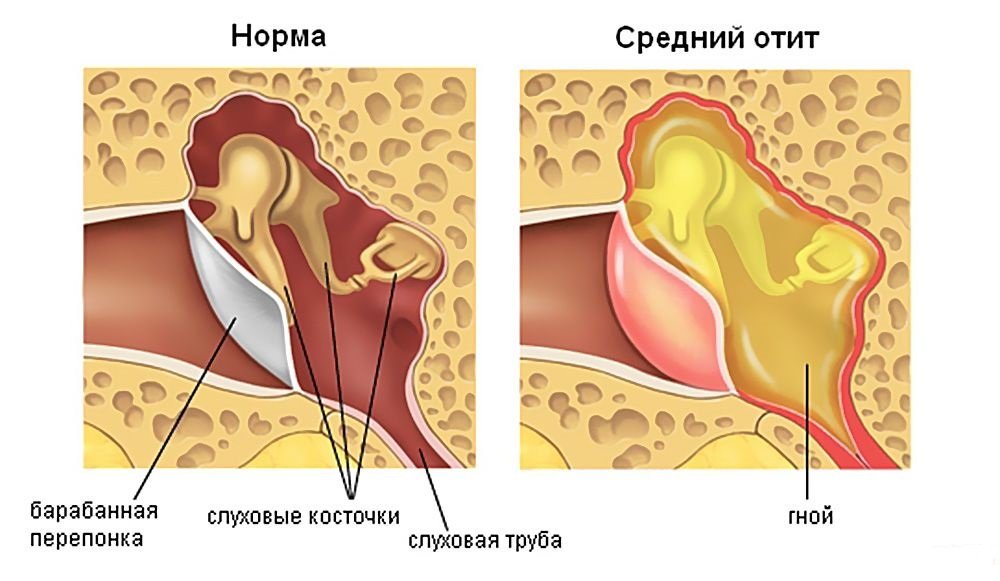
Острый воспалительный процесс в ухе называют острым отитом. Острый отит подразделяется на несколько подвидов, исходя из локализации и характера воспаления. Сегодняшний герой нашей статьи — острый гнойный средний отит.
Гнойный отит среднего уха представляет собой инфекционное воспаление среднего уха. Из-за чего в барабанной полости образуются и скапливаются гнойные массы.
Как показывает медицинская статистика, острый отит среднего уха – распространённый диагноз: ему подвержен любой взрослый человек и ребёнок. Это – наиболее распространённая форма отита.
Воспаление обычно развивается на фоне простуды и других болезней носоглотки. Но если с простудой можно пересидеть дома, то лечить отит у ребёнка и взрослого человека должен исключительно лор-врач. Неправильное лечение острого отита, а тем более его отсутствие, может обернуться хронизацией воспаления, спровоцировать проблемы со слухом и привести к более опасным последствиям, например, менингиту.
ПИРСИНГ УХА! Лечение! Загноился прокол
Причины
Острое гнойное воспаление среднего уха — следствие проникновения в него патогенной микрофлоры и её активизации на фоне снижения собственных защитных сил организма.
Часто инфекция попадает в средний отдел органа слуха через воспалённую слуховую трубу, соединяющую носоглотку с ухом. При гайморите, синусите, разрастании аденоидных вегетаций, тонзиллите и других лор-диагнозах болезнетворная микрофлора попадает на слуховую трубу (например, при резком сморкании), она воспаляется – развивается евстахиит. Если лечение игнорировалось либо было неэффективным, болезнетворные организмы через слуховую трубу попадают в ухо. Это первый вариант заражения.
Второй способ – сквозь разрыв в барабанной перепонке или повреждение в сосцевидном отростке (участке височной кости, связанной со средним ухом). Отит этой этиологии называется травматическим.
Более редкий путь – через кровь, когда во время инфекционных заболеваний, например, при скарлатине или кори, патогенная флора разносится с током крови и попадает в орган слуха.
Болезнь развивается из-за сниженного иммунитета. Провоцирующими этому факторами могут быть:
- проблемы с эндокринной системой;
- недостаток витаминов;
- вредные привычки;
- заболевания лор-органов;
- сахарный диабет;
- частое попадание воды в ухо (снижается местный иммунитет).
Симптомы отита гнойной формы
Отличительным признаком болезни, который отличает его от негнойного отита у взрослого и ребёнка, являются выделения из уха гнойного экссудата. Этот признак присутствует не всегда. Гноетечение возможно лишь тогда, когда гной прорывает барабанную перепонку. Если барабанная перепонка не прорвалась, гнойные скопления не могут покинуть своё местоположение, что грозит возможными осложнениями.
Ещё один признак гнойного среднего отита — боль в ухе. Она может быть как терпимой и неинтенсивной, так и просто невыносимой.
В период воспаления может подняться температура тела, хотя это не обязательный признак.
Также больные отмечают ухудшение слуха, заложенность в ухе и головные боли.
Понять, что у малыша развился отит сложнее, так как дети не могут доступно объяснить, что и как у них болит. У грудничков диагностика ещё более затруднена. Но по его поведению можно заподозрить ушное воспаление: малыш капризничает, стал плаксивым, отказывается от молока.
Заболевание протекает поэтапно: воспаление проходит несколько стадий. Эти стадии отита отличаются друг от друга симптоматикой.
Признаки атипичного течения среднего отита
- Различная интенсивность болевых ощущений: от полного отсутствия до возникновения нестерпимой боли.
- Высокая температура тела (38°С и выше), а также подъём температуры на третьей-четвёртой неделе заболевания.
- Долгое течение гноя из уха (две-три недели и больше).
- Симптомы интоксикации (тошнота, вялость, головная боль, учащённый пульс, рвота)
Стадии среднего отита
Стадий острого отита три: доперфоративная, перфоративная и репаративная. Но это не означает, что человек обязательно пройдёт все эти этапы. При хорошем иммунитете и своевременном посещении оториноларинголога удаётся остановить воспаление на начальной фазе.
Первая стадия – так называемый острый катаральный отит (острый негнойный средний отит). Катаральный отит у детей и взрослых протекает с интенсивными болевыми ощущениями в ухе, которые нарастают к ночи. В этот момент в ухе будто что-то пульсирует или стреляет, боль может иррадиировать в зубы или височную часть головы. Такое состояние очень сложно терпеть. Ткани уха отекают, барабанная перепонка и слуховые косточки становятся менее подвижными, что непременно отражается на остроте слуха. В этот же период появляется шум в ухе. Может подняться температура до достаточно высоких отметок. Больной чувствует себя вялым, усталым, у него пропадает аппетит. Дальнейшее развитие катарального отита у ребёнка и взрослого пациента можно предотвратить, если вовремя, при обнаружении первых признаков воспаления, обратиться к оториноларингологу. Если лечение острого отита у детей и взрослых не было проведено вовремя, наступает вторая стадия.
Перфоративная стадия – когда скопившийся в барабанной полости гной прорывает барабанную перепонку, образуя в ней отверстие – перфорацию. Именно на этом этапе наблюдается гноетечение из слухового прохода. При этом пациент чувствует заметное облегчение: боли стихают, температура тела идёт на спад, общее состояние больного улучшается. Гноетечение может длиться до пяти – семи дней. Если естественного разрыва барабанной перепонки не случилось, оториноларинголог сделает его принудительно.

Кстати, в барабанной полости может скапливаться не гной, а серозная жидкость. В этом случае человек сталкивается с острым серозным отитом. Но это уже тема для отдельной статьи.
Репаративная стадия – это финальный этап в развитии заболевания. Это так называемая стадия заживления. Гноетечение прекращается, начинается восстановление барабанной перепонки, слух постепенно возвращается в норму.
Обычно болезнь при условии прохождения всех трёх этапов длится две — три недели.
Хронический гнойный средний отит
Хроническому воспалению всегда предшествует острое. Течение болезни сопровождается не такими яркими симптомами, как острая форма, поэтому многие не сразу обращаются за медицинской помощью, тем самым теряя время, а заболевание продолжает прогрессировать.
Основной признак хронического воспаления – постоянное гноетечение из слухового прохода. При этом болевых ощущений может не быть, либо они будут слабыми, и температура тела будет в норме.
Заболевание разделяют на мезотимпанит и эпитимпанит. При мезотимпаните воспаление охватывает слизистую оболочку барабанной полости, не затрагивая костные структуры. При эпитимпаните происходят разрушительные процессы в костной ткани.
Чтобы не доводить своё состояние до хронизации воспаления, которое потом придётся трудно и долго лечить, важно обращаться к оториноларингологу на острой стадии болезни при появлении малейших признаков заболевания.
Осложнения острого гнойного отита
При запоздалом или неправильном лечении заболевания острое воспаление может хронизоваться. Хронический гнойный отит – наиболее распространённое осложнение острой формы. Выделяют две формы хронического гнойного среднего отита – мезотимпанит и эпитимпанит.
Также болезнь может привести к:
- лабиринтиту – воспалению внутреннего уха;
- к распространению гнойного воспаления на оболочки мозга (менингиту, абсцессу головного мозга);
- сепсису;
- парезу лицевого нерва, когда лицо становится ассиметричным, и поражённая сторона теряет свою подвижность;
- мастоидиту – воспалению сосцевидного отростка височной кости;
- тугоухости или полной потере слуха.
Диагностика
Для опытного оториноларинголога диагностика заболевания не представляет труда. В постановке диагноза лор-врач опирается на жалобы пациента и результаты отоскопии (осмотра органа слуха). Пациент может быть направлен на ряд лабораторных анализов, которые подтвердят или опровергнут наличие воспаления. Для оценки степени ухудшения слуха проводится аудиометрия или исследование камертонами. Для оценки состояния составляющих среднего уха проводится тимпанометрия. В тяжёлых случаях больной направляется на рентген, КТ, МРТ.
Лечение острого гнойного отита
Лечение отита у взрослых, а тем более детей, нужно проводить под контролем лор-врача. Нужно учитывать, что схема терапии будет разниться, исходя из текущей фазы заболевания.

Так на начальном этапе, пока не произошёл разрыв барабанной перепонки, врач назначает ушные капли («Отинум», «Отипакс» и т.п.), которые обладают противовоспалительным и обезболивающим эффектом. Местные антибиотики использовать в этом случае смысла нет, так как проблема находится за перепонкой, и при отсутствии отверстия в ней лекарство в цель не попадёт. Поэтому больному назначаются антибактериальные препараты общего действия.
Как только происходит разрыв барабанной перепонки, вышеуказанные капли использовать нельзя, так как они могут нанести вред лабиринту внутреннего отдела уха. В этом случае назначаются антибактериальные ушные капли, например «Отофа» или «Нормакс».
Чтобы снять отёчность тканей, можно использовать антигистаминные препараты («Зодак», «Зиртек» и т.п.) и сосудосуживающие капли в нос (снимает отёчность слуховой трубы).
При повышении температуры рекомендуется применять жаропонижающие препараты (например, «Нурофен» или «Парацетомол»).
Любой лекарственный препарат, особенно антибактериальный, должен назначаться исключительно врачом и приниматься, строго учитывая дозировку и кратность приёма.
Не забываем про физиотерапию. Физиопроцедуры помогают купировать воспаление и ускорить выздоровление.
В качестве лечебных манипуляций оториноларинголог проводит туалет среднего, наружного уха, постановку лекарственных микрокомпрессов, промывание барабанной полости лекарственными растворами.
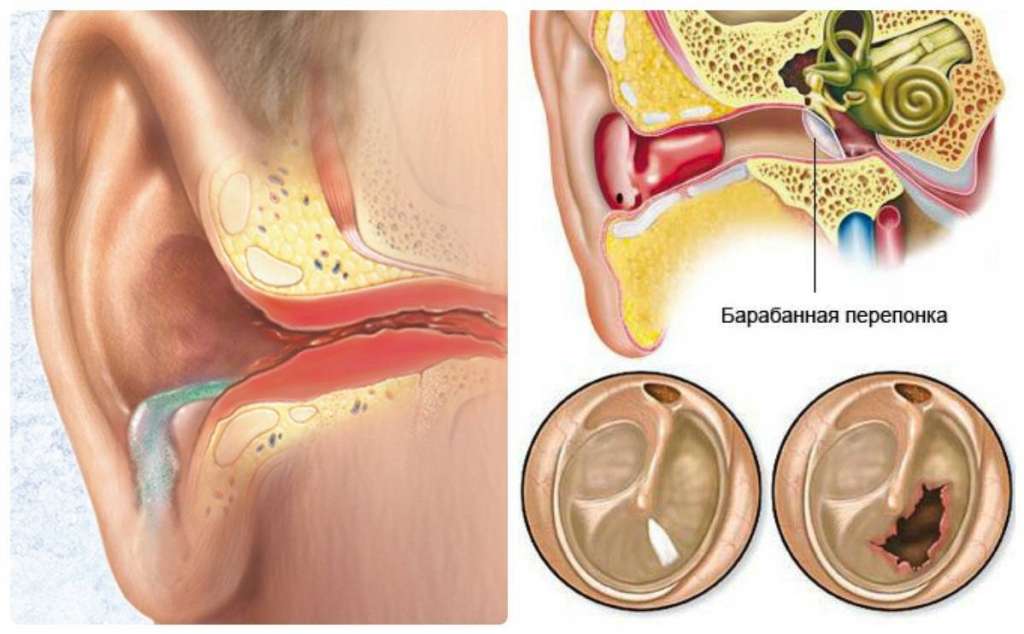
Если гнойные массы не смогли сами прорвать барабанную перепонку, оториноларинголог «помогает», делая в ней надрез и освобождая наружу гнойные скопления.
Физиотерапия при остром гнойном отите
Важным этапом лечения заболевания, который усиливает действие медикаментозной терапии и ускоряет процесс выздоровления, являются физиотерапевтические процедуры.
При остром гнойном отите эффективны следующие виды физиотерапии:
- инфракрасная лазерная терапия (уменьшает воспалительный процесс и снимает отёчность тканей);
- виброакустическая терапия (улучшает кровоток и лимфоток, оказывая хороший терапевтический эффект при воспалении среднего уха);
- ультрафиолетовое облучение (обладает бактерицидным эффектом);
- ультразвуковое лекарственное орошение (оказывает противовоспалительный эффект);
- фотодинамическая терапия (помогает купировать воспаление);
- ультразвуковая терапия (способствует более глубокому проникновению лекарственной мази, снимая воспаление и отёчность тканей);
- инфракрасное лазерное воздействие (купирует воспалительный процесс).
Какие именно процедуры следует использовать, и сколько сеансов понадобится, определяет лор-врач, исходя из состояния больного.
Профилактика
Специфических профилактических мер, чтобы избежать гнойного среднего отита, не существует. Чтобы риск заболеть был ниже, укрепляйте свой иммунитет и вовремя лечите любое инфекцию лор-органов, с которым вы столкнулись. Важный момент: лечение должно быть не только своевременным, но качественным: никакого самолечения, только грамотная помощь оториноларинголога. Не нужно запускать болезнь. На ранней стадии любое заболевание лечится гораздо легче: во многих случаях скопления гнойных масс в среднем ухе можно было легко избежать, вовремя обратившись к лор-врачу.
Если вы или ваши близкие столкнулись с проблемами органа слуха, не теряйте время: записывайтесь на приём по телефону +7 (495) 642-45-25 и приходите.
Абсцесс наружного уха – это гнойно -некротический процесс, поражающий один или несколько волосяных фолликулов, сальную железу и прилежащие мягкие ткани перепончато-хрящевого отдела слухового прохода или ушной раковины. Проявляется гиперемией, отёком кожи, болью разной интенсивности в зоне абсцедирования, симптомами общей интоксикации.
Гнойничковые заболевания наружного уха – фурункулы
Фурункул, или, в просторечье, чирей – острое воспаление в локальном герметичном объеме, сопровождающееся интенсивным нагноением и некрозом пораженной ткани.
Фурункул наружного слухового прохода, таким образом, представляет собой абсцедирующий гнойно-воспалительный процесс, поражающий волосяные мешочки или сальные железы, которыми изобилует этот отдел органов слуха. В специальной литературе употребляется также синонимическое название «острый ограниченный наружный отит»; в Международной классификации болезней зафиксирована нозологическая единица «абсцесс наружного уха». Гнойное расплавление и некротизация распространяется не только на поверхностный слой кожи, но и на подкожную клетчатку, по разрешении оставляя рубцовый дефект.
Как и другие пиодермии (гнойные воспаления кожи), фурункул наружного слухового прохода резко снижает качество жизни, принося массу болезненных и дискомфортных ощущений. Кроме того, локализация и анатомические особенности наружного слухового прохода обусловливают вполне реальный риск осложнений, в том числе тяжелых и даже летальных.
2. Причины
Абсцедирующее нагноение в области наружного уха – инфекционная патология. В абсолютном большинстве случаев патогеном выступают бактериальные культуры, чаще всего пиогенные (гноеродные) стафилококки.
- неверное лечение и недостаточный санитарный уход за слуховым проходом при гнойных отитах;
- пользование общим бельем (полотенцами, подушками и т.п.) с членом семьи, страдающим пиодермией в той или иной форме;
- расчесы, использование для очищения слухового прохода не предназначенных для этого (и нестерильных) предметов, как то спички, шпильки и т.п.;
- нарушения метаболизма, в частности, углеводного (напр., при сахарном диабете);
- ослабленный иммунитет;
- гиповитаминозы (особенно А, В и С);
- ототравмы.
3. Симптомы и диагностика
Фурункул наружного слухового прохода в части динамики не отличается от абсцедирующих процессов иной локализации: за стадией инфильтрации следует бурное нагноение, затем гнойник вскрывается (спонтанно или в ходе медицинского вмешательства, – но ни в коем случае этого нельзя делать самостоятельно!), и после пассивной или принудительной эвакуации гнойно-некротических масс наступает достаточно быстрое заживление и рубцевание. На стадии инфильтрации выражен болевой синдром; боль может быть очень сильной, пульсирующего или простреливающего характера. Как правило, температура тела повышена, иногда до высоких значений. Любое механическое воздействие, в том числе при жевании, глотании или разговоре, резко усиливает болевые ощущения. Выраженный отек и значительный размер фурункула может привести к существенной обструкции слухового прохода и, соответственно, к транзиторной тугоухости с пораженной стороны. При вовлечении в процесс периферических окончаний блуждающего нерва возможны кашель и рвота.
Диагноз обычно не вызывает никаких затруднений у опытного оториноларинголога. При повторных или множественных фурункулах принимают меры к лабораторной идентификации возбудителя инфекции; по мере необходимости к лечебно-диагностическому процессу привлекают эндокринолога, инфекциониста и других профильных специалистов.
4. Лечение
Основу этиопатогенетической терапии составляет назначение антибиотиков и укрепление иммунной системы. Местно применяют спиртовые турунды, бактерицидные мази, УФО, УВЧ. При бурном болезненном развитии абсцесс вскрывают хирургически, соблюдая все меры антисептической предосторожности; удаляют стержень, по показаниям применяют резиновый дренаж, далее лечение проводят по указанной выше схеме. Прогноз благоприятный в случае своевременного адекватного вмешательства, санации имеющихся очагов хронической инфекции (зубы, миндалины и т.п.) и эффективной коррекции эндокринно-метаболических процессов, если есть такая необходимость.
Наше ухо – сложный орган, состоящий из трех частей: наружного уха, в состав которого входят ушная раковина и слуховой проход, упирающийся в барабанную перепонку, среднего уха (полость за барабанной перепонкой) и внутреннего уха. Воспаление уха называется отитом; оно может развиться в каждой из этих трех частей, при этом причины и симптомы заболевания будут существенно различаться. Воспаление наружного уха вызывается местным проникновением инфекции. В большинстве случаев развитию воспаления предшествует повреждение кожи слухового прохода.
Выделения из уха (оторея)
Выделения из уха также называют отореей. Выделения могут быть водянистыми, кровяными или густыми, белого цвета, похожими на гной (гнойными).
В зависимости от причины выделений, у пациентов может также отмечаться боль в ухе, лихорадка, зуд, системное головокружение, звон в ушах (тиннит) и/или потеря слуха.
Симптомы могут появиться неожиданно и быть очень сильными, а могут, наоборот, появляться постепенно и оставаться умеренными.
Острый средний отит с перфорированной барабанной перепонкой
Сильная боль в ухе резко утихает, когда из уха появляются густые беловатые выделения
Хронический средний отит (с обострениями)
Наличие перфорации барабанной перепонки и/или холестеатомы (доброкачественные новообразования клеток кожи в среднем ухе) в прошлом, выделения из уха в прошлом.
Утечка спинномозговой жидкости в результате тяжелой травмы головы или нейрохирургического вмешательства в недавнем прошлом
Очевидная травма головы или нейрохирургическое вмешательство в недавнем прошлом. Жидкость может быть прозрачной или кровянистой.
Наружный отит (инфекционный или аллергический)
Инфекционный: часто после купания или травмы; сильная боль (усиливается, если потянуть за ухо).
Аллергический: часто после использования ушных капель; зуд (сильный) и покраснение, боль слабее, чем при инфекционном отите;
обычно сыпь на мочке уха в месте, где капли сочились из ушного канала.
Оба варианта: ушной канал ярко-красный, опухший и наполнен органическими остатками.
Рак ушного канала
Выделения, как правило, кровянистые, умеренная боль. Обычно у пожилых людей
Хронический средний отит
Инфекции уха в прошлом и, как правило, перфорация барабанной перепонки и/или холестеатома. Боль слабее, чем при наружном отите.
Инородные тела
Обычно у детей. Наполненные гноем (гнойные) выделения с неприятным запахом
Мастоидит
Часто лихорадка, недолеченный средний отит в прошлом. Покраснение, боль при надавливании в области сосцевидного отростка
Некротизирующий наружный отит
Обычно люди, страдающие иммунодефицитом или диабетом. Хроническая сильная боль. Отек и болезненность вокруг уха, патологическая ткань в ушном канале. Иногда слабость лицевых мышц на пораженной стороне.
Лечение наружного отита уха, в том числе в острой и хронической форме. Признаки отита наружного уха. Проконсультируйтесь у специалистов клиники АВС. При нем распространены по всей ушной раковине (за исключением мочки ) — отечность и покраснения. При прогрессировании заболевания, возможно, появление гнойных выделений. Происходит деформация ушной раковины по причине расплавления хряща с отторжением некротизированных тканей. Выделяющаяся жидкость желтеет, в ней могут появиться белые хлопья — гной. Больной говорит о «наполненности» уха — это симптом отека слухового канала и задержки отделяемого.
Перихондрит ушной раковины: причины заболевания, симптомы, медицинская помощь
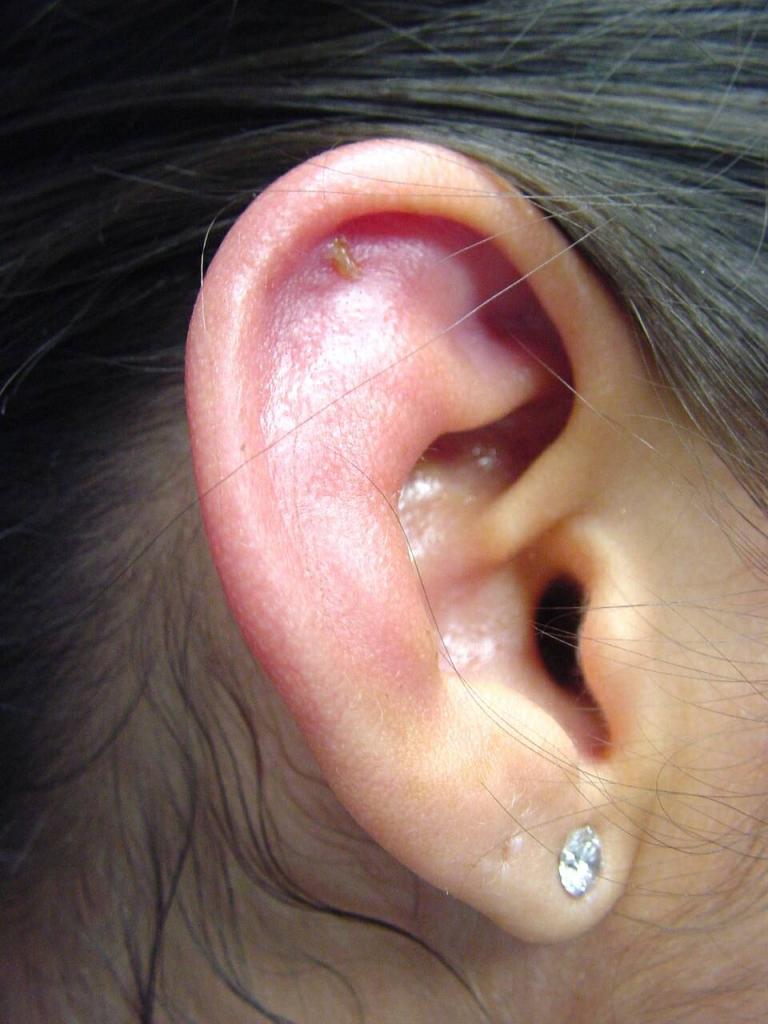
Причинами возникновения воспаления ушной раковины являются различные инфекции, среди которых наиболее часто встречается синегнойная палочка, проникающие в надхрящницу в следующих случаях:
- При получении механической травмы, а также в результате операционной травмы, которая может возникнуть при пластике наружного слухового прохода и после выполнения радикальной операции на ухе;
- При ожогах и отморожениях;
- При фурункуле уха;
- При гриппе или туберкулезе.
Гнойный перихондрит наружного уха диагностируется чаще, чем серозный, который возникает как следствие укусов насекомых.
Сначала появляется боль в слуховом проходе или области ушной раковины. Потом появляется припухлость, которая постепенно распространяется практически по всей области раковины, за исключением мочки. В начале заболевания изменения на коже практически незаметны, но потом появляется бугристая припухлость. В таких местах наблюдается флюктуация (волнообразные колебания при дотрагивании), которая возникает из-за образования между хрящом и надхрящницей гнойного экссудата. Если не начать лечение вовремя, наступит расплавление хряща, после которого последует сморщивание и рубцовая деформация ушной раковины. Клиника серозного перихондрита протекает намного спокойнее, чем гнойного.
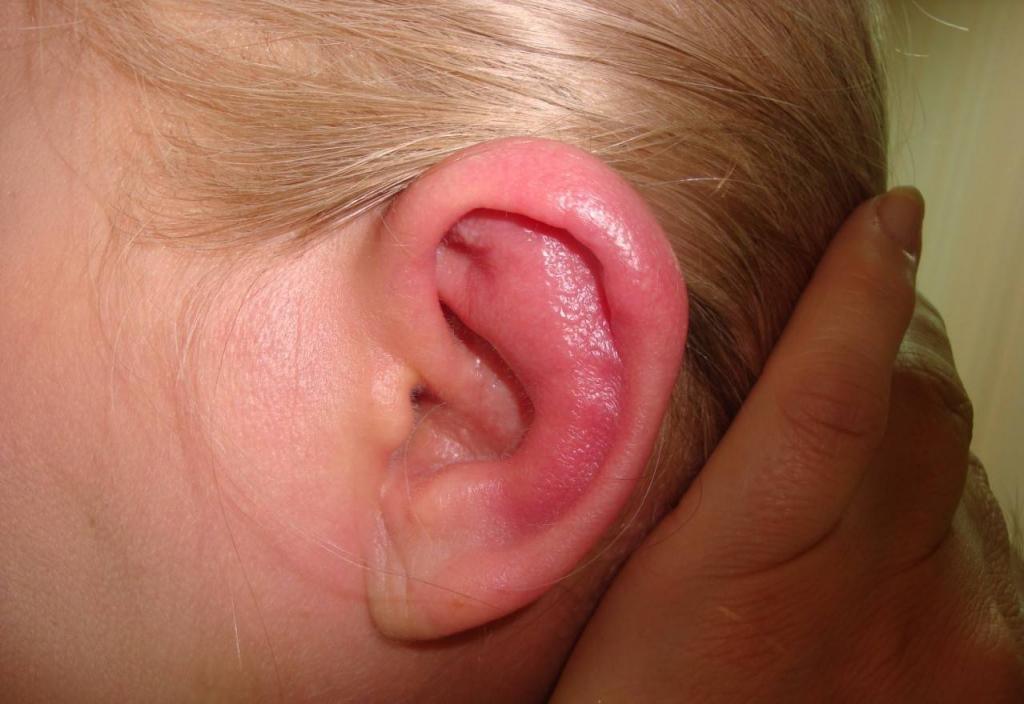
Клиническая картина
Основной симптом этого заболевания – боль, которая довольно часто предшествует реактивной инфильтрации кожи наружного уха. Припухлость достаточно быстро распространяется на всю поверхность ушной раковины. Исключением является мочка, потому что в ней хрящ отсутствует. Вначале припухлость имеет неравномерную, даже скорее бугристую поверхность. Затем между хрящом и надхрящницей образуется экссудат. Если пациент не получит ургентную (неотложную) помощь, и гной не будет эвакуирован (удален), то хрящ расплавится и превратится в мешок с гноем, а процесс перейдет в хондрит (воспаление).
Диагностика
Не вызывает каких-либо затруднений. В начальном периоде развития заболевания следует отличать перихондрит от рожистого воспаления и отгематомы (скопление крови).
Лечение
При данном заболевании назначается антибактериальная терапия. Поврежденные области смазывают 5% настойкой йода или 10% нитратом серебра (ляписом). Обязательно назначают следующие физиотерапевтические процедуры: УФО, УВЧ, СВЧ, сеансы лазеротерапии, сеансы магнитотерапии, сеансы ультразвукового воздействия. Если наблюдается флюктуация, то проводят дренирование, при котором применяется широкий разрез и выскабливание абсцесса, которое необходимо для удаления некротических тканей. В полость закладывают тампоны с растворами антибиотиков. Перевязки делаются ежедневно, а в тяжелых случаях – дважды в сутки.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Прогноз
В случае оказания своевременной и полноценной помощи, прогноз на выздоровление и отсутствие косметических дефектов вполне благоприятный.
- Авдеева М.Г., Лебедев В.В., Шубин М.Г. Молекулярные механизмы развития инфекционного процесса // Клиническая лабораторная диагностика. — 2007. — № 4. — С. 15-22.
- Бабияк В. И., Накатис Я.А. Клиническая оториноларингология. — СПб.: Гиппократ, 2005. 798 с.
- Белобородов В.Б. Проблемы антибактериальной терапии хирургических инфекций, вызванных резистентной грамположительной флорой //Инфекции и антибактериальная iepanmi. — 2005. — Т. 07, № 4. — С.34-37.
- Блоцкий, А. А. Клиническая анатомия ЛОР-органов / А. А. Блоцкий, М. С. Плужников, С. А. Карпищенко. — СПб.: Эскулап, 2007. — 195 с.
- Гостищев В.К. Инфекции в хирургии: руководство для врачей. -М.: ГЭОТАР — Медиа, 2007. — 768 с.
- 3аривчацкий М.Ф. Гнойные раны мягких тканей: монография. — Пермь: ГОУ ВПО ПГМА им. ак. Е.А. Вагнера Росздрава, 2008. — 304 с.
- Пальчун В. Т., Крюков А. И. Оториноларингология: руководство для врачей. — М.: Медицина, 2001. — 616 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гнойный отит среднего уха представляет собой инфекционное воспаление среднего уха. Из-за чего в барабанной полости образуются и скапливаются гнойные массы. Как показывает медицинская статистика, острый отит среднего уха – распространённый диагноз: ему подвержен любой взрослый человек и ребёнок. Это – наиболее распространённая форма отита. Перфоративная стадия – когда скопившийся в барабанной полости гной прорывает барабанную перепонку, образуя в ней отверстие – перфорацию. Именно на этом этапе наблюдается гноетечение из слухового прохода. При этом пациент чувствует заметное облегчение: боли стихают, температура тела идёт на спад, общее состояние больного улучшается.
Абсцесс наружного уха
Абсцесс наружного уха – это гнойно-некротический процесс, поражающий один или несколько волосяных фолликулов, сальную железу и прилежащие мягкие ткани перепончато-хрящевого отдела слухового прохода или ушной раковины. Проявляется гиперемией, отёком кожи, болью разной интенсивности в зоне абсцедирования, симптомами общей интоксикации. Диагноз устанавливается на основании осмотра, данных отоскопии и лабораторных исследований. Назначается консервативная терапия с применением антибиотиков, антисептиков. При отсутствии эффекта осуществляется хирургическое вскрытие абсцесса.
МКБ-10
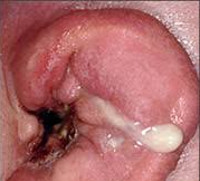
Общие сведения
Абсцесс наружного уха возникает при попадании инфекции в глубокие слои кожи, подкожной клетчатки ушной раковины или слухового канала. По частоте встречаемости заболевание занимает третье место среди всей патологии наружного уха. Чаще выявляются абсцесс наружного слухового прохода, нагноение атеромы за ухом, реже – гнойное воспаление мочки. Болеют лица любого возраста. Уровень заболеваемости несколько выше в возрастной группе от 10 до 19 лет, а также среди пожилых людей, страдающих сахарным диабетом, другой, ослабляющей иммунитет хронической патологией. В МКБ 10 абсцесс, фурункул и карбункул наружного уха объединены в одну группу.

Причины
Возбудителями заболевания являются бактерии. Чаще всего непосредственной причиной появления гнойника становятся золотистый стафилококк и синегнойная палочка, реже – стрептококки и остальные представители грамположительной кокковой микрофлоры. Золотистый стафилококк населяет кожные покровы и слизистые оболочки большинства людей, синегнойная палочка обитает в воде и воздухе повсеместно. Являясь условно-патогенными, данные микроорганизмы обычно провоцируют развитие болезни при наличии следующих факторов риска:
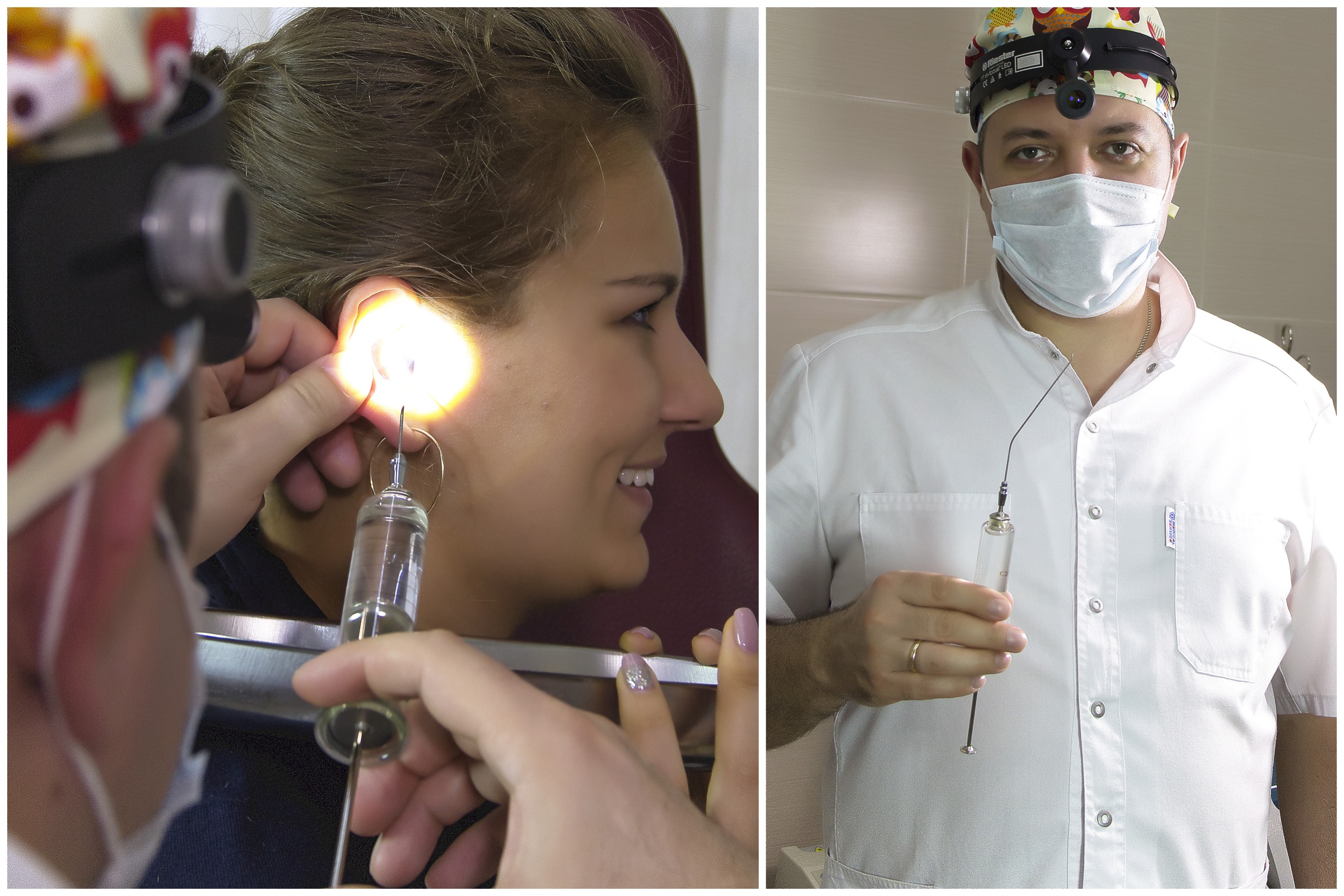
- Травмы наружного уха. К образованию ограниченного нагноения в наружном ушном проходе приводит травматизация его стенок. Повреждение происходит при неправильном туалете ушей – использовании предметов, способных нарушить целостность кожи. Абсцесс осложняет любую механическую, физическую или химическую травму ушной раковины. Часто является последствием пирсинга.
- Иммунодефицитные состояния. Патология нередко возникает у пациентов с иммунными нарушениями. Абсцесс наружного уха развивается у ВИЧ–инфицированных лиц, больных туберкулёзом и другими тяжёлыми хроническими заболеваниями, при снижении местного иммунитета, например, после облучения головы или шеи.
Локальные нагноения наружного уха нередко появляются, рецидивируют на фоне сахарного диабета и прочей эндокринной патологии, хронического гноетечения из уха. Предпосылкой к возникновению болезни иногда служит длительное пребывание в стационаре. Нозокомиальный абсцесс протекает тяжелее. Госпитальные штаммы кокковой флоры, синегнойной палочки часто обладают устойчивостью к антибиотикам. Множественные фурункулы образуются при гиповитаминозах.
Патогенез
Патологический процесс локализуется в областях уха, где присутствуют волоски: в фиброзно–хрящевой части слухового канала, на ушной раковине. Инфекционные агенты внедряются через повреждения кожи наружного уха в волосяной фолликул, сальную железу. Развивается воспалительная реакция, к месту скопления бактерий устремляются нейтрофилы. Образуется инфильтрат. Воспаление иногда распространяется на мягкие ткани лица и шеи, сосцевидный отросток. В патологический процесс нередко вовлекаются слюнные железы и лимфатические узлы.
В зоне воспалительного инфильтрата под действием выделяемых нейтрофилами ферментов возникает некроз и расплавление тканей. Формируется гнойная полость, окружённая пиогенной капсулой. Позднее абсцесс самопроизвольно опорожняется, отделяется гнойный экссудат. Образуется полость, которая затем заполняется грануляциями. Абсцесс заживает через рубцевание. После заживления небольшого фурункула следов не остаётся.
Симптомы
На начальном этапе болезни наблюдаются покраснение кожи, отёк и уплотнение тканей в месте образования гнойника. Пациента беспокоит зуд уха, затем присоединяется боль. Выраженность болевого синдрома зависит от локализации патологического процесса. При ограниченном нагноении области наружного слухового канала боль интенсивная, пульсирующего характера. Симптом усиливается в ночное время, при жевании, иррадиирует в височную область, зубы и шею. При формировании абсцесса ушной раковины боль ощущается только при пальпации инфильтрата.
Абсцесс большого размера частично перекрывает слуховой проход, вызывая ощущение заложенности уха, снижение слуха. Присутствуют симптомы общей интоксикации — повышается температура тела до субфебрильных и фебрильных значений. Увеличиваются околоушные лимфатические узлы. Дети раннего возраста с таким заболеванием ведут себя беспокойно, тянут руки к больному уху. У младенцев нарушается сон, отсутствует аппетит. Абсцесс задней стенки ушного прохода провоцирует у больного ребёнка приступы кашля и рвоту. После вскрытия гнойника из раны в умеренном количестве выделяется гной, состояние пациента существенно улучшается.
Осложнения
Абсцесс наружного уха способен разрешиться спонтанно путём самостоятельного вскрытия и опорожнения на 3-7 сутки болезни. При нарушениях функций местной или системной иммунной защиты нагноительный процесс нередко распространяется дальше по стенкам слухового канала, приобретает затяжное течение. Формируется острый или хронический диффузный наружный отит. Через санториниевы щели инфекция попадает в околоушную слюнную железу и вызывает её воспаление.
В результате перехода патологического процесса на ушной хрящ возникает хондрит, ушная раковина деформируется. Реже ограниченное нагноение в области слухового прохода становится причиной появления среднего отита, мирингита. У иммунокомпрометированных лиц происходит гематогенное распространение инфекции, развиваются мастоидит, сепсис и отогенные внутричерепные осложнения, которые могут закончиться летальным исходом. Смертность больных с ограниченным нагноением наружного уха составляет 0,04%.
Диагностика
Диагностический поиск при подозрении на абсцесс наружного уха осуществляет врач–оториноларинголог. При локализации нагноения вблизи устья слухового прохода, на мочке уха или в заушной области образование визуализируется невооружённым глазом. Наблюдается выраженная гиперемия кожи, видимая припухлость. Пальпация ушной раковины причиняет боль. Регионарные лимфатические узлы увеличены. Для окончательного подтверждения диагноза осуществляются:
- Отоскопия. Является основным методом исследования, выполняющимся для обнаружения гнойника в слуховом канале. При отоскопии определяется болезненное образование, частично перекрывающее слуховой проход. На верхушке фурункула присутствует гнойная желтовато-белая пробка. После опорожнения гнойника остаётся кратерообразное углубление. Отоскопия позволяет дифференцировать ограниченный наружный отит с разлитым, исключить патологию среднего уха.
- Лабораторные исследования. Определение глюкозы крови и исследование на ВИЧ–инфекцию выполняется для уточнения иммунного статуса больного, выявления сахарного диабета. При необходимости осуществляется посев отделяемого из уха на микрофлору и чувствительность к антибактериальным препаратам.
Затяжное, рецидивирующее течение локального гнойно-воспалительного процесса требует дифференциальной диагностики абсцесса с онкологического заболеванием наружного уха. Для исключения новообразования выполняются дерматоскопия, биопсия с последующим цитологическим исследованием патологического материала. Такие пациенты нуждаются в дополнительной консультации онколога. В неясных случаях используются лучевые методики – рентгенография, КТ височных костей.
Лечение абсцесса наружного уха
В большинстве случаев пациенты с локальным нагноительным процессом наружного уха получают амбулаторное консервативное лечение. Госпитализации в отделение оториноларингологии подлежат дети и пожилые люди с тяжёлыми иммунодефицитами и другой сопутствующей патологией, выраженными клиническими проявлениями, а также больные с мастоидитом и прочими серьёзными, требующими хирургического вмешательства осложнениями.
Консервативная терапия
Фармакологическая терапия включает в себя применение антибактериальных препаратов, кортикостероидных гормонов и местных антисептиков. Лечение антибиотиками начинается с первого дня. Предпочтение отдаётся лекарственным средствам местного действия в форме мазей, растворов. Чаще используются комбинированные препараты. Применение антибиотиков системного действия показано при выраженных локальных проявлениях с тенденцией к распространению гнойной патологии, значительной общей интоксикации.
До получения результатов теста на чувствительность микрофлоры антибиотики назначаются эмпирически. Используются препараты широкого спектра – защищённые аминопенициллины, макролиды, при неэффективности проводимого лечения — фторхинолоны. Для ускорения созревания гнойника дополнительно применяют УФО, УВЧ и другие физиотерапевтические процедуры. Одновременно осуществляется медикаментозная коррекция имеющейся хронической патологии, снижение уровня глюкозы крови.
Хирургическое лечение
Эффективная консервативная терапия приводит к рассасыванию патологического образования на стадии инфильтрации. Если этого не происходит, абсцесс подлежит хирургическому лечению. Прочими показаниями к операции являются большой размер гнойника, высокий риск развития осложнений. В ходе манипуляции выполняется вскрытие абсцесса. Образовавшаяся полость промывается антисептиками, устанавливается дренаж.
Прогноз и профилактика
Абсцесс наружного уха протекает в основном благоприятно. У некоторых пациентов происходит обратное развитие фурункула на этапе инфильтрации. Прогноз значительно ухудшается при появлении признаков развития тяжёлых осложнений. Профилактические меры направлены на своевременное лечение хронических средних отитов, коррекцию эндокринных нарушений и функций иммунной системы. Для предотвращения образования фурункулов следует избегать травматизации ушей, своевременно обрабатывать зоны пирсинга антисептиками.
1. Ограниченный наружный отит – дифференциальная диагностика и подходы к терапии/ Крюков А.И., Гуров А.В., Изотова Г.Н., Лучшева Ю.В., Шадрин Г.Б., Кравчук А.П.// Медицинский совет. — 2015 — №3.
2. Клинические рекомендации Министерства Здравоохранения Российской Федерации по диагностике и лечению наружных отитов. – 2014.
3. Методические рекомендации ГБОУ ВПО «Первый Московский государственный медицинский университет имени И.М.Сеченова»/ Наружный отит – этиология, патогенез, особенности фармакотерапии// Г.Н.Никифорова, С.В.Старостина – 2014.
Выделения из уха также называют отореей. Выделения могут быть водянистыми, кровяными или густыми, белого цвета, похожими на гной ( гнойными ). В зависимости от причины выделений, у пациентов может также отмечаться боль в ухе, лихорадка, зуд, системное головокружение, звон в ушах (тиннит) и/или потеря слуха. Симптомы могут появиться неожиданно и быть очень сильными, а могут, наоборот, появляться постепенно и оставаться умеренными. Возможные причины. Острый средний отит с перфорированной барабанной перепонкой Сильная боль в ухе резко утихает, когда из уха появляются густые беловатые выделения.
- https://www.lor-moscow.ru/patient/section/ostriy-gnoyniy-sredniy-otit/
- https://medintercom.ru/articles/gnojnichkovye-zabolevaniya-naruzhnogo-uha
- https://consilium.su/what-do-we-treat/symptoms/4569/
- https://dr-zaytsev.ru/lor_disease/zabolevaniya-naruzhnogo-ukha/Perikhondrit-ushnoy-rakoviny.html
- https://www.krasotaimedicina.ru/diseases/zabolevanija_lor/external-ear-abscess