Кожные покровы человека имеют определенную окраску, обусловленную расовой принадлежностью, генетическими особенностями, образом жизни, гормональным фоном. Изменение окраски чаще связано с воздействием солнечных лучей, а также может быть обусловлено патологией печени, гипервитаминозом. При этом данное изменение может касаться как всего кожного покрова, так и отмечаться на ограниченном участке. Чаще отмечаются преходящие изменения, которые зависят от физиологических или патологических процессов, происходящих в организме.
Наиболее распространенным симптомом изменения кожного покрова является его покраснение. Обычно такой фактор обусловлен физиологическими процессами. Кожа на всем протяжении пронизана сетью крупных и мелких сосудов. Наполнение их кровью или спазм и вызывает то или иное изменение цвета. Сужение поверхностных капилляров сопровождается побледнением кожи, кровенаполнение приводит к покраснению.
Содержание статьи
- Физиологические причины
- Патологические состояния
- Отит наружного уха
- Травматическое и токсическое поражение
- Аллергия и укус насекомого
Физиологические причины

Почему гноятся уши от сережек?
Наиболее типичной причиной, при которой отмечается побледнение кожных покровов, является переохлаждение. Открытые участки кожи, лицо, руки, уши, достаточно быстро бледнеют при воздействии низких температур. В то же время становится очевидным, почему краснеют уши и лицо во время пребывания на солнце.
Фактором, способным вызвать спазм или кровенаполнение, является выброс адреналина, который оказывает непосредственное действие на сосуды. При этом воздействие на крупные сосуды приводит к спазму и повышению артериального давления. Перераспределение крови в организме сопровождается расширением мелких сосудов и, как следствие, покраснением кожных покровов.
Сильные эмоции, такие как испуг, радость, гнев, сопровождаются выбросом гормонов, которые, в свою очередь, воздействуют на выработку адреналина. Вот почему при волнении у пациентов краснеют и сильно горят уши. При этом процесс может распространиться на кожу шеи, зону декольте. Нередко данный симптом сопровождается влажностью кожных покровов и повышенным потоотделением. Наличие этих дополнительных признаков следует учитывать, проводя диагностику такого состояния.
Длится данное состояние недолго. По истечении определенного времени, когда действие эмоционального фактора прекращается, или вступают в действие компенсаторные механизмы, цвет кожных покровов возвращается в норму.
При выраженных клинических проявлениях возможно применение успокаивающих средств.
В зависимости от воздействующего фактора, покраснение может касаться всего тела, или характеризоваться исключительно тем, что краснеют уши. При этом некоторые пациенты отмечают, что может быть покрасневшим только одно ухо. Чаще всего одностороннее поражение характерно при двигательной или умственной активности, когда для выполнения определенной работы требуется участие только определенных отделов мозга.
Почему горит левое ухо или правое? Здесь все зависит от того, какая половина мозга была более задействована. Если горит левое ухо вечером, вероятнее всего, в течение дня более активно была задействована правая половина мозга. Однако никакими серьезными научными работами данная теория не подкреплена. Данный вывод базируется только на умозаключениях некоторых специалистов.
Развитие данного симптома в результате физической активности не сопровождается дополнительными признаками. Отдых, перемена деятельности способствует улучшению состояния пациента в короткие сроки.
Патологические состояния

Наиболее частыми причинами, почему краснеют уши у человека, являются следующие патологические состояния:
- воздействие высокой температуры;
- чрезмерная физическая активность;
- укус насекомого;
- воздействие алкоголя и других химических соединений;
- повышение артериального давления;
- травматическое поражение;
- аллергия;
- наружный отит.
Отит наружного уха
При одностороннем поражении красное ухо может свидетельствовать о развитии воспалительного процесса, как локального, так и разлитого характера.
Локализован данный процесс в пределах наружного уха. Помимо гиперемии, характерно также наличие боли или зуда, отечности. Если воспаление носит локальный характер и проявляется фурункулом, то боль может быть весьма интенсивной, ноющей, дергающей. Типично местное повышение температуры в очаге, пациенты жалуются, что горит внутри уха. При достаточном распространении процесса характерно развитие субфебрилитета.
Разлитой характер воспаления наружного уха может быть обусловлен травмированием кожи наружного слухового прохода или ушной раковины. Достаточно часто это отмечается при неаккуратном проведении туалета уха. Несвоевременная обработка раневой поверхности антисептическими средствами создает условия для присоединения инфекционного возбудителя.
Травматическое и токсическое поражение
Токсическое действие некоторых медикаментов и алкоголя на стенки сосудов также сопровождается кровенаполнением капилляров и покраснением лица. В первую очередь реагируют сосуды кончика носа и мочки ушей, при постоянном злоупотреблении отмечается постоянное покраснение и отечность лица.
Травматическое поражение приводит к нарушению кровоснабжения пораженного органа, развитию в нем отека и боли. Симптоматика нарастает в течение нескольких часов. При черепно-мозговой травме или аналогичном поражении уха может отмечаться жар в ушах, выраженный отек, интенсивное покраснение уха. Улучшению данного состояния способствует прикладывание холода к месту поражения. Уточнить причину, почему краснеет ухо в данном случае, не является сложной задачей.
Аллергия и укус насекомого

Не составляет трудностей и диагностика состояния, связанного с укусом насекомого. В тех случаях, когда процесс травмирования кожи остался незаметен, имеется место укуса. Процесс характеризуется односторонним поражением. Может отмечаться выраженная отечность, зуд, достаточно часто – интенсивная боль.
Подобный механизм развития симптома характерен также для аллергической реакции. Чаще всего краснеют уши при контактной аллергии, когда реакция развивается вследствие использования опасных материалов в составе ушных украшений. В зависимости от степени поражения, в процесс может быть вовлечены не только мочки ушей, где были сделаны проколы для серег, но и вся ушная раковина.
Пациенты жалуются, что горит ухо. Может быть зуд, отечность его. В тяжелых случаях дополнительным симптомом является ухудшение общего состояния, появление резкой слабости, снижение давления.
Такая же реакция может быть обусловлена применением косметических или парфюмированных средств при нанесении их на данную область.
При выраженной реакции существует необходимость не только в отмене данных средств, но и использовании антигистаминных препаратов, которые в течение короткого времени способны купировать процесс.
Для того чтобы разобраться, почему горит ухо, необходимо проанализировать имеющиеся дополнительные признаки, в том числе, и общее состояние пациента. Если данный симптом не сопровождается сопутствующими симптомами, состояние пациента не изменено, беспокоиться не следует. Наличие покрасневших мочек может быть обусловлено также индивидуальными особенностями пациента.
Источник: globalmedclub.ru
Экзема наружного уха
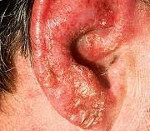
Экзема наружного уха – это хроническое рецидивирующее аллергическое заболевание кожных покровов, обусловленное серозным воспалением эпидермиса и дермы. Основные клинические симптомы: сильный зуд, жжение, гиперемия, отечность, папуло-везикулезная сыпь, сменяющаяся мокнущими эрозиями, корками, шелушением и лихенификациями. Диагноз основывается на результатах внешнего осмотра и дерматоскопии, которые при необходимости дополняются аллергопробами и биопсией. В процессе лечении используются противоаллергические и гипосенсибилизирующие препараты, антибиотики, НПВП, глюкокортикостероиды, анаболические гормоны, кортикостероидные мази, иглотерапия.
МКБ-10
H60.5 Острый наружный отит неинфекционный
- Причины
- Патогенез
- Классификация
- Симптомы экземы наружного уха
- Осложнения
- Диагностика
- Лечение экземы наружного уха
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Экзема наружного уха – одно из самых распространенных дерматологических заболеваний этой локализации. В общей сложности данная патология составляет порядка 35% от всех поражений кожных покровов лор-органов. Ее распространенность колеблется в пределах 2,5-6 случаев на 1 000 населения.
Заболевание встречается во всех возрастных группах – от 4 месяцев до 75 лет с пиком заболеваемости в 35-45 лет. За исключением себорейной формы, которой чаще страдают мужчины, это болезнь с одинаковой частотой диагностируется у представителей обеих полов. Осложнения наблюдаются относительно редко – не более чем в 15% случаев.

Экзема наружного уха
Причины
Патология относится к ряду полиэтиологических. Наибольшую значимость в процессе ее развития отводят дисфункции нервной системы, нарушению работы эндокринных желез, гиперчувствительности организма и генетическим аномалиям. Склонность к этому заболеванию наблюдается у детей с экссудативно-катаральным диатезом. Провоцирующими факторами могут стать экзогенные или эндогенные влияния либо их сочетание. К самым распространенным из них относятся:
- Эндокринные патологии. Наиболее часто выявляется нарушение работы гипофиза, надпочечников, половых желез (яичек или яичников). Отдельно выделяют сахарный диабет и гипотиреоз, которые влияют и на другое звено патогенеза, становясь причиной иммунной недостаточности.
- Иммунодефицит. Патология может развиваться фоне нарушения работы иммунной системы, обусловленного выраженным авитаминозом, хроническим стрессом, переутомлением, длительным приемом цитостатических препаратов или прохождением лучевой терапии, наличием онкологических заболеваний.
- Внешнее воздействие на ушную раковину. Спровоцировать экзематозное поражение ушной раковины способно постоянное механическое трение, переохлаждение, контакт с химическими веществами – косметикой, производственными химикатами.
- Наличие хронических очагов инфекции.Хронические тонзиллиты, отиты, нелеченые кариозные зубы – источники патогенной микрофлоры, которая гематогенным, лимфогенным или контактным путем может проникать к коже ушной раковины.
Патогенез
В современной медицине экзематозные процессы трактуются как аномальная иммунная реакция IV типа по Джейлу и Кумбсу, которая приводит к воспалительным изменениям, склонности к вторичному инфицированию. В основе этого явления лежат четыре основных фактора: недостаточность иммунитета, повышенная чувствительность организма к тем или иным веществам, нарушение работы ЦНС и наследственная склонность. Имеющаяся недостаточность защитных сил организма заключается в дисфункции простагландинов и циклических нуклеотидов, что приводит к уменьшению активности нейтрофилов, Т-хелперов и неспецифических защитных факторов, в том числе – фагоцитоза.
Кроме того, наблюдается изменение соотношения иммуноглобулинов в крови – недостаток IgM и чрезмерный синтез IgG, IgE. Генетический компонент заболевания заключается в наличии в хромосомах специфического гена В-22 по системе HLA. Нарушение работы нервной системы сопровождается повышением сосудистой проницаемости и чрезмерной чувствительностью гладкомышечных волокон к воспалению за счет гипертонуса парасимпатической части периферической НС и дисрегуляции гипоталамуса. Травматическое повреждение региональных нервных волокон также способствует развитию этой патологии. На фоне проникновения инфекции в таких условиях происходит синтез аутоантител, поддерживающих хроническое воспаление в тканях уха.
Классификация
В зависимости от этиопатогенетических и клинических особенностей можно выделить несколько форм экземы наружного уха. Это позволяет более детально дифференцировать патологию с другими нозологическими единицами, правильно подбирать терапевтические схемы. Таким образом, классификация экзематозного процесса ушной локализации включает в себя следующие варианты:
- Истинная или идиопатическая. Характерно развитие частых рецидивов, спровоцированных любыми, даже незначительными по своей интенсивности раздражителями. Зачастую точную причину установить не удается.
- Микробная. Формируется на месте хронических гнойных очагов – в зоне ранее полученных и инфицированных ран, трофических язв, царапин, хондроперихондрита. Особая роль отводится хроническому гнойному среднему отиту, сопровождающемуся гноетечением.
- Микотическая. Развивается на фоне гиперчувствительности организма к грибковым антигенам. К наиболее распространенным причинам относятся стригущий лишай, кандидоз наружного уха и другие формы микотического поражения этой области.
- Себорейная. Встречается среди больных, страдающих себореей, часто является маркером ВИЧ-инфекции и СПИДа. Помимо кожи ушной раковины при ней поражаются и другие участки тела, богатые сальными железами: волосистая часть головы, межлопаточная область, носогубная складка и т. д.
- Профессиональная или контактная. Характерна для людей с повышенной чувствительностью к веществам, с которыми они вынуждены постоянно контактировать на производстве. Зачастую это соли хрома и никеля, искусственные красители, формальдегид, разнообразные смолы.
Симптомы экземы наружного уха
Несмотря на наличие разных форм заболевания, у всех вариантов патологии прослеживается типичная последовательность развития клинических симптомов, включающая следующие стадии: эритематозную папуло-везикулезную, мокнущую и корковую. Начало, как правило, острое. Первичными проявлениями становятся выраженная гиперемия, отечность, невыносимый зуд, жжение, редко – боль.
Со временем на их фоне возникает кожная сыпь в виде папул и везикул, заполненных серозной жидкостью. Вскрывшись, они оставляют после себя небольшие мокнущие эрозии по типу «серозного колодца» – наиболее характерный симптом экземы. В процессе заживления образуются корки серо-желтого цвета, появляется шелушение, экскориации и лихенификации, постепенно стихает зуд. Далее процесс переходит из острого в хронический, что без должного лечения может длиться годами.
Истинная экзема наружного уха характеризуется симметричностью, отсутствием четких границ гиперемии и формированием вторичных депигментированных пятен на коже. Клинические особенности микробной экземы – возникновение зудящего участка покраснения и отека, обладающего четким, ярко выраженным контуром; отторжение рогового слоя кожи на периферии; формирование большого количества гнойных корок, полностью покрывающих здоровую кожу и мелких пустул на рядом расположенных участках. При микробном варианте сочетаются классические признаки грибкового заболевания и экзематозного процесса. Себорейная форма проявляется бляшками, милиарными папулами желтоватого или бурого цвета, сливающихся между собой в форме кольца или «гирлянды».
Осложнения
Наиболее распространенное осложнение экземы наружного уха связано с вторичным присоединением бактериальной флоры путем инфицирования расчесов или эрозий. Это приводит к развитию импетиго или фурункулеза, сопровождающихся общим интоксикационным синдромом. Реже возникают эритродермия, регионарный лимфаденит и лимфангит. При поражении слухового прохода может происходить сужение его просвета с формированием стриктуры или полной атрезии. При длительном, часто рецидивирующем течении заболевание способно трансформироваться в нейродермит.
Диагностика
Диагностика экземы наружного уха не представляет сложностей для опытного специалиста. Диагноз устанавливается лечащим отоларингологом или дерматовенерологом на основании анамнестических сведений, жалоб и специфической клинической картины. При опросе особое внимание уделяется сопутствующим эндокринным патологиям, дефициту иммунитета, условиям труда и наличию аллергических заболеваний. Определяется последовательность развития имеющихся симптомов, ранее проводимое лечение. Дальнейшая диагностическая программа включает следующие методы обследования:
- Визуальный осмотр. Внешние проявления зависят от стадии заболевания, могут включать резкую, ограниченную гиперемию, везикуло-папулезную сыпь, мокнущие эрозии или корки различного характера.
- Дерматоскопия. При малом увеличении дерматоскопа (´10) определяется неравномерное очаговое распределение кровеносных сосудов в виде характерных точек, шелушение или корочки.
- Отоскопия. Применяется при признаках вовлечения в процесс слухового канала. Визуальные изменения заключаются в отрубевидном шелушении. Воспаление слабовыраженное или отсутствует. Характерное мокнутие наблюдается только при сильном расчесывании.
- Аллергопробы. Используются для определения веществ, к которым имеется повышенная чувствительность у пациента. Исследование наиболее информативно при профессиональной и идиопатической экземе, так как позволяет обнаружить триггер.
- Биопсия кожи. Назначается при невозможности четко дифференцировать экзематозный процесс от других дерматологических патологий, в особенности на эритематозной стадии развития.
Лечение экземы наружного уха
Лечение заболевания комплексное, зависит от формы и степени тяжести, обычно состоит из системной и местной терапии. Основную роль играют фармакологические средства, реже используются физиотерапевтические процедуры, курортотерапия. Параллельно проводится лечение сопутствующих патологий, способствующих развитию экземы. При экзематозном поражении кожных покровов наружного уха показаны следующие терапевтические мероприятия:
- Системные препараты. Для борьбы с аллергическими реакциями применяются гипосенсибилизирующие и антигистаминные средства, транквилизаторы и нейролептики, витаминные комплексы, иммуномодуляторы и НПВС. В тяжелых случаях назначают небольшие дозы глюкокортикостероидов в сочетании с анаболическими стероидными гормонами. C целью предотвращения вторичного инфицирования и терапии микробной формы применяют антибактериальные средства.
- Наружное лечение. Для удаления корок и отшелушившейся кожи используются марлевые повязки, пропитанные растительным маслом. На стадии мокнутия показаны охлаждающие примочки из растворов борной кислоты, нитрата серебра или резорцина, после ее купирования – кортикостероидные мази, кератопластические препараты. При микробной форме экземы назначаются анилиновые красители и мази на основе антибиотиков.
- Физиотерапия и курортотерапия. При переходе заболевания в хроническую стадию целесообразно использование сероводородных, радоновых ванн. При сильном зуде показана акупунктура, а на фоне выраженной инфильтрации и лихенизации – аппликации с озокеритом и парафином, лечебные грязи. При низкой эффективности всех вышеупомянутых средств применяется рентгенотерапия.
Прогноз и профилактика
Прогноз для жизни благоприятный, для выздоровления – во многом зависит от возможности устранить влияние этиологических факторов и провести коррекцию нарушений работы внутренних органов и систем. При современно начатом, правильно подобранном лечении острой формы заболевания полное выздоровление наступает на 20-25 сутки. Исключение составляет идиопатическая экзема, терапия которой затруднительна. К профилактическим мероприятиям относится соблюдение правил личной гигиены, ограничение контакта с аллергенами (продуктами питания или химическими веществами), раннее лечение пиодермий, коррекция имеющихся системных патологий и иммунодефицитных состояний.
Источник: www.krasotaimedicina.ru
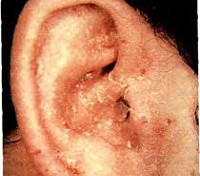
Шелушение кожи в ушах
Обращение пациентов с такой проблемой — довольно частое явление! И, к сожалению, люди не редко идут к врачу уже после самостоятельного неправильного, ухудшающего их состояния, лечения! Где самый плохой вариант — это длительное применение мазей, в составе которых есть гормон!
Как правило, шелушение происходит без каких-либо болезненных ощущений. Иногда сопровождается зудом и жжением, отслоением корочек, напоминающих перхоть, что выглядит эстетически неприглядно.
Такое состояние может быть признаком самых различных нарушений:от неправильного ухода (злоупотребление моющими средствами, использование предметов для очищения уха) до серьезных внутренних проблем со здоровьем.
Шелушение кожи уха может быть проявлением следующих дерматологических патологий: псориаз, аллергический дерматит, экзема, микоз кожи уха. Однако, самая распространённая причина — СЕБОРЕЙНЫЙ ДЕРМАТИТ. Он вызывается грибком рода Малассезия, который обитает на нашей коже, и при определенных условиях, его количество резко возрастает!
Причины активации грибка:
- нарушение обмена веществ (в первую очередь, углеводного);
- заболевания желудочно-кишечного тракта;
- гормональные нарушения;
- сильный или хронический стресс (следствие — нарушение обмена веществ);
- избыточный вес (очевидно, что нарушен обмен веществ);
- сниженная двигательная активность.
В результате вышеперечисленного меняется состав кожного сала, а значит, грибковым микроорганизмам есть что «покушать» и они размножаются‼
Дорогие пациенты, ❌ НЕ ЗАНИМАЙТЕСЬ самолечением, пытаясь помочь себе «волшебной» мазью!? Определить причину шелушения и растрескивания кожи, а также назначить эффективное и комплексное лечение может только врач — дерматолог. Причем, здесь важна совместная терапия с врачами других специальностей.
Домнина Оксана Николаевна.
Источник: novomedkrsk.ru