Абсцесс наружного уха
Абсцесс наружного уха – это гнойно-некротический процесс, поражающий один или несколько волосяных фолликулов, сальную железу и прилежащие мягкие ткани перепончато-хрящевого отдела слухового прохода или ушной раковины. Проявляется гиперемией, отёком кожи, болью разной интенсивности в зоне абсцедирования, симптомами общей интоксикации. Диагноз устанавливается на основании осмотра, данных отоскопии и лабораторных исследований. Назначается консервативная терапия с применением антибиотиков, антисептиков. При отсутствии эффекта осуществляется хирургическое вскрытие абсцесса.
МКБ-10
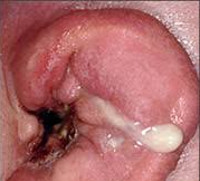
Общие сведения
Абсцесс наружного уха возникает при попадании инфекции в глубокие слои кожи, подкожной клетчатки ушной раковины или слухового канала. По частоте встречаемости заболевание занимает третье место среди всей патологии наружного уха. Чаще выявляются абсцесс наружного слухового прохода, нагноение атеромы за ухом, реже – гнойное воспаление мочки. Болеют лица любого возраста.
Сука как после сделанного добра платят. Воспалённые проколы . Что происходит ..?
Уровень заболеваемости несколько выше в возрастной группе от 10 до 19 лет, а также среди пожилых людей, страдающих сахарным диабетом, другой, ослабляющей иммунитет хронической патологией. В МКБ 10 абсцесс, фурункул и карбункул наружного уха объединены в одну группу.

Причины
Возбудителями заболевания являются бактерии. Чаще всего непосредственной причиной появления гнойника становятся золотистый стафилококк и синегнойная палочка, реже – стрептококки и остальные представители грамположительной кокковой микрофлоры. Золотистый стафилококк населяет кожные покровы и слизистые оболочки большинства людей, синегнойная палочка обитает в воде и воздухе повсеместно. Являясь условно-патогенными, данные микроорганизмы обычно провоцируют развитие болезни при наличии следующих факторов риска:
- Травмы наружного уха. К образованию ограниченного нагноения в наружном ушном проходе приводит травматизация его стенок. Повреждение происходит при неправильном туалете ушей – использовании предметов, способных нарушить целостность кожи. Абсцесс осложняет любую механическую, физическую или химическую травму ушной раковины. Часто является последствием пирсинга.
- Иммунодефицитные состояния. Патология нередко возникает у пациентов с иммунными нарушениями. Абсцесс наружного уха развивается у ВИЧ–инфицированных лиц, больных туберкулёзом и другими тяжёлыми хроническими заболеваниями, при снижении местного иммунитета, например, после облучения головы или шеи.
Локальные нагноения наружного уха нередко появляются, рецидивируют на фоне сахарного диабета и прочей эндокринной патологии, хронического гноетечения из уха. Предпосылкой к возникновению болезни иногда служит длительное пребывание в стационаре. Нозокомиальный абсцесс протекает тяжелее. Госпитальные штаммы кокковой флоры, синегнойной палочки часто обладают устойчивостью к антибиотикам. Множественные фурункулы образуются при гиповитаминозах.
Патогенез
Патологический процесс локализуется в областях уха, где присутствуют волоски: в фиброзно–хрящевой части слухового канала, на ушной раковине. Инфекционные агенты внедряются через повреждения кожи наружного уха в волосяной фолликул, сальную железу. Развивается воспалительная реакция, к месту скопления бактерий устремляются нейтрофилы. Образуется инфильтрат.
Воспаление иногда распространяется на мягкие ткани лица и шеи, сосцевидный отросток. В патологический процесс нередко вовлекаются слюнные железы и лимфатические узлы.
В зоне воспалительного инфильтрата под действием выделяемых нейтрофилами ферментов возникает некроз и расплавление тканей. Формируется гнойная полость, окружённая пиогенной капсулой. Позднее абсцесс самопроизвольно опорожняется, отделяется гнойный экссудат. Образуется полость, которая затем заполняется грануляциями. Абсцесс заживает через рубцевание.
После заживления небольшого фурункула следов не остаётся.
Симптомы
На начальном этапе болезни наблюдаются покраснение кожи, отёк и уплотнение тканей в месте образования гнойника. Пациента беспокоит зуд уха, затем присоединяется боль. Выраженность болевого синдрома зависит от локализации патологического процесса. При ограниченном нагноении области наружного слухового канала боль интенсивная, пульсирующего характера.
Симптом усиливается в ночное время, при жевании, иррадиирует в височную область, зубы и шею. При формировании абсцесса ушной раковины боль ощущается только при пальпации инфильтрата.
Абсцесс большого размера частично перекрывает слуховой проход, вызывая ощущение заложенности уха, снижение слуха. Присутствуют симптомы общей интоксикации — повышается температура тела до субфебрильных и фебрильных значений. Увеличиваются околоушные лимфатические узлы. Дети раннего возраста с таким заболеванием ведут себя беспокойно, тянут руки к больному уху.
У младенцев нарушается сон, отсутствует аппетит. Абсцесс задней стенки ушного прохода провоцирует у больного ребёнка приступы кашля и рвоту. После вскрытия гнойника из раны в умеренном количестве выделяется гной, состояние пациента существенно улучшается.
Осложнения
Абсцесс наружного уха способен разрешиться спонтанно путём самостоятельного вскрытия и опорожнения на 3-7 сутки болезни. При нарушениях функций местной или системной иммунной защиты нагноительный процесс нередко распространяется дальше по стенкам слухового канала, приобретает затяжное течение. Формируется острый или хронический диффузный наружный отит. Через санториниевы щели инфекция попадает в околоушную слюнную железу и вызывает её воспаление.
В результате перехода патологического процесса на ушной хрящ возникает хондрит, ушная раковина деформируется. Реже ограниченное нагноение в области слухового прохода становится причиной появления среднего отита, мирингита. У иммунокомпрометированных лиц происходит гематогенное распространение инфекции, развиваются мастоидит, сепсис и отогенные внутричерепные осложнения, которые могут закончиться летальным исходом. Смертность больных с ограниченным нагноением наружного уха составляет 0,04%.
Диагностика
Диагностический поиск при подозрении на абсцесс наружного уха осуществляет врач–оториноларинголог. При локализации нагноения вблизи устья слухового прохода, на мочке уха или в заушной области образование визуализируется невооружённым глазом. Наблюдается выраженная гиперемия кожи, видимая припухлость. Пальпация ушной раковины причиняет боль. Регионарные лимфатические узлы увеличены. Для окончательного подтверждения диагноза осуществляются:
- Отоскопия. Является основным методом исследования, выполняющимся для обнаружения гнойника в слуховом канале. При отоскопии определяется болезненное образование, частично перекрывающее слуховой проход. На верхушке фурункула присутствует гнойная желтовато-белая пробка. После опорожнения гнойника остаётся кратерообразное углубление. Отоскопия позволяет дифференцировать ограниченный наружный отит с разлитым, исключить патологию среднего уха.
- Лабораторные исследования. Определение глюкозы крови и исследование на ВИЧ–инфекцию выполняется для уточнения иммунного статуса больного, выявления сахарного диабета. При необходимости осуществляется посев отделяемого из уха на микрофлору и чувствительность к антибактериальным препаратам.
Затяжное, рецидивирующее течение локального гнойно-воспалительного процесса требует дифференциальной диагностики абсцесса с онкологического заболеванием наружного уха. Для исключения новообразования выполняются дерматоскопия, биопсия с последующим цитологическим исследованием патологического материала. Такие пациенты нуждаются в дополнительной консультации онколога. В неясных случаях используются лучевые методики – рентгенография, КТ височных костей.
Лечение абсцесса наружного уха
В большинстве случаев пациенты с локальным нагноительным процессом наружного уха получают амбулаторное консервативное лечение. Госпитализации в отделение оториноларингологии подлежат дети и пожилые люди с тяжёлыми иммунодефицитами и другой сопутствующей патологией, выраженными клиническими проявлениями, а также больные с мастоидитом и прочими серьёзными, требующими хирургического вмешательства осложнениями.
Консервативная терапия
Фармакологическая терапия включает в себя применение антибактериальных препаратов, кортикостероидных гормонов и местных антисептиков. Лечение антибиотиками начинается с первого дня. Предпочтение отдаётся лекарственным средствам местного действия в форме мазей, растворов. Чаще используются комбинированные препараты. Применение антибиотиков системного действия показано при выраженных локальных проявлениях с тенденцией к распространению гнойной патологии, значительной общей интоксикации.
До получения результатов теста на чувствительность микрофлоры антибиотики назначаются эмпирически. Используются препараты широкого спектра – защищённые аминопенициллины, макролиды, при неэффективности проводимого лечения — фторхинолоны. Для ускорения созревания гнойника дополнительно применяют УФО, УВЧ и другие физиотерапевтические процедуры. Одновременно осуществляется медикаментозная коррекция имеющейся хронической патологии, снижение уровня глюкозы крови.
Хирургическое лечение
Эффективная консервативная терапия приводит к рассасыванию патологического образования на стадии инфильтрации. Если этого не происходит, абсцесс подлежит хирургическому лечению. Прочими показаниями к операции являются большой размер гнойника, высокий риск развития осложнений. В ходе манипуляции выполняется вскрытие абсцесса. Образовавшаяся полость промывается антисептиками, устанавливается дренаж.
Прогноз и профилактика
Абсцесс наружного уха протекает в основном благоприятно. У некоторых пациентов происходит обратное развитие фурункула на этапе инфильтрации. Прогноз значительно ухудшается при появлении признаков развития тяжёлых осложнений. Профилактические меры направлены на своевременное лечение хронических средних отитов, коррекцию эндокринных нарушений и функций иммунной системы. Для предотвращения образования фурункулов следует избегать травматизации ушей, своевременно обрабатывать зоны пирсинга антисептиками.
1. Ограниченный наружный отит – дифференциальная диагностика и подходы к терапии/ Крюков А.И., Гуров А.В., Изотова Г.Н., Лучшева Ю.В., Шадрин Г.Б., Кравчук А.П.// Медицинский совет. — 2015 — №3.
2. Клинические рекомендации Министерства Здравоохранения Российской Федерации по диагностике и лечению наружных отитов. – 2014.
3. Методические рекомендации ГБОУ ВПО «Первый Московский государственный медицинский университет имени И.М.Сеченова»/ Наружный отит – этиология, патогенез, особенности фармакотерапии// Г.Н.Никифорова, С.В.Старостина – 2014.
ИсточникКак ухаживать за ушами после прокола ушей ребенку?
Когда принимается решение о проколе мочек ребенку пистолетом, то требуется подготовиться к этому мероприятию со всем тщанием. Перед манипуляцией требуется убедиться, что к процедуре нет противопоказаний, а также изучить тактику действий в дальнейшем – чем обрабатывать уши после прокола, что нельзя делать в ближайший период, как ускорить процесс заживления и какие меры предпринять при возникновении осложнений.
Подготовка к проколу ушей пистолетом

Нельзя прокалывать уши при наличии простуды
Для того чтобы не спровоцировать негативные реакции организма по причине прокола мочек, требуется удостовериться, что у ребенка нет противопоказаний к процедуре. Для этого нужно обратиться к педиатру и пройти ряд обследований, которые исключат наличие таких патологических состояний:
- диабет сахарный;
- обострение хронической патологии;
- заболевания кожных покровов;
- нарушения свертываемости крови;
- респираторные заболевания;
- предпростудные состояния.
Также на мочках ушей не должно иметься покраснений, рубцов либо шрамов. Рекомендуется предварительно выполнить аллергопробу на металлы, что предотвратит развитие аллергической реакции.
Важно! Желательно отложить прокалывание ушей, если у ребенка иммунитет ослаблен недавно перенесенным заболеванием либо хирургическим вмешательством.
При отсутствии противопоказаний к проколу ушей, требуется выбрать салон и мастера, который выполнить манипуляцию. У заведения, в котором планируется выполняться прокол мочек пистолетом, должно иметь разрешение на выполнение такой процедуры, а у мастера обязательно должны быть сертификаты о прохождении обучения по профилю.
В день выполнения прокола требуется помыть ребенку волосы, так как в первую неделю контакт дырочек с влагой нежелателен.
Как ухаживать за мочками после прокола

После прокола ушей собирайте волосы в хвост
Систематический уход за проколами в период заживления является единственным вариантом недопущения развития осложнений:
- В период, после прокола ушей пистолетом и до полного их заживления, ребенку требуется обрабатывать дырочки антисептическими средствами 2 раза в сутки.
- Во время расчесывания волос требуется соблюдать осторожность и не задевать мочки расческой. Волосы должны быть собраны сзади – в тугой хвост, косу либо гульку.
- В начальную неделю нельзя допускать контакта дырочек с водой. Посещение бассейна и купание в открытых водоемах требуется отложить на 3 и более недель.
- Физические нагрузки не рекомендованы в начальные полторы недели, но желательно избегать занятий спортом на протяжении 3 недель.
- В первую неделю обязательно сменять наволочку ежедневно.
Желательно не прокалывать уши летом либо в холодный период года, так как жара либо переохлаждение дырочек способны привести к осложнениям вне зависимости от тщательности ухода. Негативные последствия также не редкость при систематическом травмировании свежих дырочек шарфами, шапками и высокими воротниками свитеров.
Эффективные народные средства

Существуют эффективные средства из народной медицины, которые в некоторых случаях могут использоваться в качестве альтернативы антисептикам. К примеру, в качестве жидкости для промывания свежего прокола может быть использован раствор морской соли. Для получения раствора требуется 1/8ч.л. морской соли растворить в стакане теплой воды.
Важно! Для раствора нежелательно использовать поваренную соль, в которой присутствует йодид.
Антисептики
Имеется ряд антисептических растворов, которые способны мягко очистить и дезинфицировать свежие дырочки:
- Мирамистин;
- Хлоргексидин;
- Фурацилин;
- перекись водорода, 3%.
Для обработки дырочек маленьким детям возможно использовать медицинский клей. Чем лучше обрабатывать прокол лучше поинтересоваться у мастера – он сможет подобрать оптимальный вариант антисептика.
Важно! Применять медицинский спирт нежелательно, так как его чрезмерно длительное воздействие на раневую поверхность может привести к химическим ожогам.
Сколько дней обрабатывать уши после прокола

Перед обработкой прокола — тщательно вымойте руки
Длительность обработки проколов зависит от скорости заживления. Но, на протяжении 1 2 недель требуется протирать дырочки антисептическим раствором 2 раза в сутки. В дальнейшем, при отсутствии осложнений, возможно сократить число обработок до 1 раза в сутки на протяжении дальнейшего периода заживления. Сколько дней обрабатывать дырочки в случае возникновения осложнений однозначно указать возможности нет – все зависит от конкретной клинической картины.
Важно! Обрабатывать проколы требуется после каждого их контакта с водой, а также после физических нагрузок.
Если ухо заболело или загноилось
В ряде случаев, даже при условии тщательного соблюдения правил ухода, место прокола может воспалиться либо заболеть. При возникновении тревожно симптоматики требуется предпринять действия, которые позволят избавиться от осложнений. Первоочередным шагом является выяснение причины, спровоцировавшей негативный процесс.
Важно! Если после прокола началось воспаление, которое не исчезает на протяжении 7 суток, требуется обратиться за медицинской помощью.
Что делать

В зависимости от причины возникновения осложнения зависит и дальнейшая тактика действий. Если причина кроется в поспешности смены сережек, то требуется вновь вдеть начальное украшение. Кроме этого, для снятия воспаления и избавления от нагноения, нужно выполнить следующие действия:
- Следует увеличить число обработок антисептиком до 3-5 в сутки;
- Дополнительно требуется смазывать мочку Левомеколем либо иной мазью с подобным эффектом;
- Если эффекта от самостоятельного лечения нет либо ситуация ухудшается – нужно обратиться к врачу.
- При отсутствии положительной тенденции на протяжении 10 суток – окончательно снять украшение и выполнить перепрокол после полного заживления мочки.
Когда причина болезненности либо нагноения кроется в передавливании тканей уха, требуется ослабить замок либо сменить украшение – эта манипуляция в период заживления должна выполняться специалистом.
Рекомендации специалистов
Пистолетный прокол ушей, при соблюдении мастером стерильности при процедуре и верном подходе к обработке после, может пройти без осложнений. Чтобы понизить риски негативных проявлений после прокалывания ушей, требуется следовать таким рекомендациям:
- Обеспечить дырочке покой и не трогать серьгу немытыми руками.
- Носить прически, при которых волосы собраны сзади – это снизит вероятность случайного травмирования дырочки.
- В период заживления, на время купания желательно использовать шапочку для душа, которая поможет снизить контакт воды со свежими проколами.
- После мытья головы требуется проводить дополнительную обработку заживающих дырочек антисептиком.
- Следить за тем, чтобы медицинские гвоздики не пережимали мочку уха.
Если перед процедурой прокалывания ушей ребенку пистолетом убедиться в отсутствии противопоказаний, а после прокола тщательно следовать рекомендациям и обеспечивать дырочкам должный уход, риски развития осложнений многократно снижаются.
ИсточникЗагноилось ухо от сережки загноилась чем обработать
Уважаемые посетители! На сайте СпросиВрача доступна консультация врача онлайн. Задайте свой вопрос и получите ответ сразу же!

Добрый вечер!
Заживление мочек при должном уходе происходит от 3-х недель до 1 месяца. В зависимости от индивидуальных особенностей организма, качества ухода и тщательности гигиены.
Попробуйте Декспантенол 2-3 раза в день 7 дней.



Минимум мочить водой и не раздражать.
Крем Фуцидин Г 2-3 раза в день 7 дней.

Попробуйте фуцикорт 7 дней и фукорцин до образования корочек. Следите, чтобы ребёнок не трогал ранку


Здравствуйте, обработатывайте перекисью водорода 2 р в день, левомеколь закладывать 2 р в день, такая реакция может быть, и заживление может занять до месяца, не переживайте.

Здравствуйте, Евгения. На заживление может потребываться 1 месяц. Ничнго страшного.
Обрабатывайте перекисью водорода+антибактериальная мазь( эритромицин, банеоцин и тд) 2 раза в день.

Здравствуйте, причин для волнения нет, так идёт заживление. Промывайте перекисью водорода , затем 2 раза в день антибактериальная мазь: банеоцин, фуцидин .

Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
Красота потребовала жертву: что делать, если у ребенка загноились уши от сережек?

Многие родители не могут удержаться от желания сделать своих детей еще более красивыми и отводят их к косметологу для прокола ушей.
Несмотря на малую травматичность, процедура является полноценным хирургическим вмешательством и может вызывать различные осложнения.
Если загноились уши от сережек у ребенка, стоит принять соответствующие меры, чтобы купировать воспалительный процесс и избежать его распространения.
В каком возрасте лучше прокалывать уши?
Психологи считают, что делать это лучше в 1-1,5 года, т. к. в этом возрасте ребенок не переживает о возможной боли и последствиях прокола. Однако педиатры придерживаются другой точки зрения: они советуют прокалывать уши не раньше 8-11 лет.
Почему от сережек воспаляются уши?
Серьги давно вошли в нашу жизнь, и многие родители приучают к ним дочерей с самого детства. Прежде чем прокалывать уши, рекомендуется найти специалиста с профессиональным или высшим медицинским образованием, знающего о расположении нервных сплетений и биологически активных точек.
Важно, чтобы во время проведения процедуры родители находились в кабинете и следили за действиями сотрудника. Если он не соблюдает правила стерильности, стоит отказаться от его услуг и найти другого специалиста, так как чаще всего уши гноятся из-за нарушения санитарных норм.
- индивидуальная непереносимость материала, из которого изготовлены серьги;
- неправильно подобранное украшение, например, тяжелое или пережимающее мочку уха;
- нерегулярное ношение сережек;
- попадание влаги в свежий прокол;
- проведение процедуры при сниженном иммунитете (например, во время заболевания).
Иногда нагноение начинается из-за внутренних факторов, т. е. проблем со здоровьем. Если сразу после прокола ребенок подхватил вирус или простуду, это может сказаться на скорости заживления и вызвать развитие воспаления. Поэтому в течение восстановительного периода необходимо следить за здоровьем дочери и ее рационом.
Обращаться в клинику для прокола ушей лучше осенью или весной, когда заживлению не будут мешать головные уборы (зима) или высокая температура воздуха (лето).
Возможные последствия
Лечить нагноение нужно своевременно. Несоблюдение этого требования чревато развитием хронического воспалительного процесса и даже некрозом тканей. Все это может повлиять на основную функцию органа, привести к ухудшению или потере слуха. Другим возможным последствием является формирование шишек и келоидных рубцов.
Что делать?
Если загноились уши от сережек у ребенка, стоит обратиться к доктору. До этого можно самостоятельно обработать мочки аптечными или народными средствами.
Мази и растворы для обработки мочки
При воспалении и нагноении ушей ранки обрабатывают лекарственными средствами, из растворов можно использовать:

-
;
- Хлоргексидин;
- Фурацилин;
- Диоксизоль.
Выбранный препарат наносят на ватный диск и протирают им мочки ушей не реже 2-3 раз в сутки. Важно следить за тем, чтобы раствор попадал внутрь отверстия. В противном случае лечение будет малоэффективным.
Как альтернативу раствору можно использовать:
- Левомеколь;
- Солкосерил;
- Целестодерм;
- Тетрациклиновую мазь.
Прежде чем наносить препарат на уши, следует тщательно вымыть руки и обработать прокол раствором перекиси водорода 3%. Перечисленные средства используют 1-2 раза в сутки до полного выздоровления. Если в течение нескольких дней состояние не улучшиться, стоит показать ребенка педиатру.
Средства народной медицины
При желании можно дополнить медикаментозную терапию использованием народных средств:

- морская соль. Наполнить емкость небольшим количеством теплой кипяченой воды, растворить в нем несколько щепоток соли. Опустить мочку в раствор на 5 минут и после процедуры промокнуть ухо чистым бинтом. Проводить солевую обработку рекомендуется дважды в сутки на протяжении недели, чем дольше делать такую ванночку, тем скорее наступит выздоровление;
- алоэ. Разрезать лист алоэ вдоль на 2 части, приложить с двух сторон к уху и закрепить пластырем. Через 2 часа сделать новый компресс. Растение быстро вытягивает гной и помогает не хуже лекарственных препаратов;
- хвойно-смоляной бальзам. Смешать хвойный бальзам с предварительно растопленным сливочным маслом в пропорции 1:1. Использовать средство дважды в день для обработки воспалившихся проколов;
- календула. Взять 1 ст. л. сухих цветков календулы, залить стаканом кипятка. Через час, когда средство настоится, процедить и остудить его. Протирать мочки ушей ватным диском, смоченным раствором, не реже 3 раз в сутки. При регулярном применении календула отлично справляется с выведением гноя и заживлением ранок.
Спиртовые настойки не подходят для обработки мочек. Они содержат этанол, способный привести к ожогу тканей.
Что нужно делать до и после прокола, чтобы не гноились уши?
Прежде чем прокалывать уши ребенку, стоит обратиться к педиатру и убедиться в отсутствии противопоказаний. Ими являются неврологические расстройства, предрасположенность к образованию келоидных рубцов, сахарный диабет, ревматизм, ослабленный иммунитет, травмы головы, патологии хрящей и ушных раковин, заболевания крови и кожных покровов.
Избежать развития осложнений после прокалывания ушей помогут следующие рекомендации:
- первые серьги должны быть из благородного металла: золото, серебро, медицинский сплав;
- в первые 3 дня после процедуры нужно отказаться от купания в бассейнах и открытых водоемах, посещения бань и саун;
- обрабатывать мочку уха следует на протяжении 2 недель 2 раза в сутки (утром, вечером). Для этого можно использовать Хлоргексидин и другие обеззараживающие растворы, перечисленные в предыдущем пункте. Средство нужно наносить обильно, чтобы оно попадало в место прокола. Перед процедурой следует мыть руки с мылом, чтобы избежать занесения микробов и инфекции;
- во время обработки серьги нужно прокручивать и двигать, чтобы раствор равномерно распределялся в ранке. Исключением являются случаи, когда сережки зафиксированы медицинским клеем (пока он не сойдет полностью, прокручивать украшение нельзя);
- дополнительную обработку ушей следует проводить после гигиенических процедур (душ, прием ванны), посещения банных комплексов и бассейнов, купания в открытых водоемах, занятий спортом, прогулок на улице, контактов с различными животными;
- расчесывать волосы в период заживления нужно аккуратно, чтобы не задеть сережку и не травмировать мягкие ткани. Желательно сделать короткую стрижку либо, если это невозможно, собирать волосы в хвост или бублик. Стоит предупредить дочь о том, что она должна осторожно надевать и снимать вещи через голову;
- при развитии нежелательных симптомов (боль, отек, покраснение, появление шишки или гнойных выделений), следует показать ребенка врачу. Доктор оценит серьезность ситуации и подскажет, как поступить в этом случае.
Видео по теме
Когда лучше прокалывать детям уши? Ответ в видео:
В детском возрасте менять украшения рекомендуется через 6 месяцев. За полгода организм привыкает к чужеродным предметам, их весу и размерам. В течение всего этого времени нужно следить за состоянием мочек, периодически обрабатывать их аптечными или домашними средствами. Это гарантирует быстрое заживление проколов и отсутствие осложнений.
Источник