![]()
центральной нервной системы. Чаще всего болезнь Вильсона диагностируется у подростков.
Медь играет важную роль в развитии костей, нервов, образовании коллагена, эритроцитов, меланина и многих других органов.
Медь всасывается из пищи в тонкой кишке и выводится из организма с желчью.
У людей с болезнью Вильсона медь должным образом не удаляется, а накапливается в различных тканях.
Каковы причины болезни Вильсона?
Болезнь Вильсона вызвана мутацией в гене ATP7B, который играет ключевую роль в выделении избытка меди из организма. Он наследуется
по аутосомно-рецессивному пути, что означает, что для развития заболевания необходимо наследовать мутированный ген от обоих родителей.
Каковы симптомы болезни Вильсона?
Болезнь Вильсона проявляется, когда много меди накапливается в тканях. Обычно это происходит в подростковом возрасте, но иногда может и позже.
Медь. Энергия. Настроение. Волосы. Анемия. Сахар крови. Врач эндокринолог, диетолог Ольга Павлова
Симптомы заболевания сильно различаются в зависимости от того, какие органы поражены болезнью.
Симптомы печени:
Неврологические симптомы — они проявляются позже всех:
- нарушенная походка;
- трудная речь – пение;
- тремор;
- ухудшение памяти;
- трудности с глотанием;
- мышечная боль;
- мышечные спазмы.
Другие симптомы, которые можно наблюдать:
- тревога, депрессия, перепады настроения;
- поведенческие изменения;
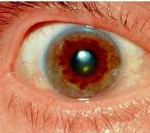
- кольцо Кайзера-Флейшера — рыжевато-коричневое кольцо вокруг радужной оболочки, появляющееся из-за отложения меди в роговице (происходит у всех пациентов с неврологическим поражением и в 1/3 случаев с поражением печени);
- нерегулярные менструации, аменорея;
- камни в почках;
- артрит;
- преждевременные менструации.
Осложнения болезни Вильсона.
Заболевание имеет прогрессирующее течение и при отсутствии лечения может привести к серьезным осложнениям: цирроз печени, печеночная
недостаточность, гемолитическая анемия, судороги, нефролитиаз.
Как диагностируется болезнь Вильсона?
Диагностика болезни Вильсона нелегка, так как симптомы возникают при других заболеваниях печени, и со временем жалобы могут измениться.
Используются следующие исследования:
- анализыкрови — определяют уровень церулоплазмина (белка, связывающего ионы меди в крови), а также уровень меди, ферментов печени;
- осмотр глаз — устанавливается кольцо Кайзера-Флейшера;
- биопсия печени;
- компьютерная томография, ядерно-магнитно-резонансная томография;
- генетическое исследование – доказывается генная мутация.
Генетическое тестирование братьев и сестер пациента является обязательным при доказательстве заболевания.
Лечение болезни Вильсона.
Крайне важно, чтобы лечение началось незамедлительно. Проводится пожизненное лечение с помощью медикаментов, которые снижают уровень меди
Кольца Кайзера–Флейшера при ГЦД/Болезни Вильсона-Коновалова
и останавливают прогрессирование заболевания.
Применяют: пеницилламин, триентин, который нацелен на удаление излишков меда из тканей крови, а затем выводит его из организма.
Пеницилламин имеет ряд побочных эффектов и его применение ограничено.
Ацетат цинка (гальзин) можно использовать для поддержания нормального уровня меди, что снижает кишечную абсорбцию меди. Соблюдают диету,
В случае серьезного повреждения печени может быть проведена трансплантация печени.
Источник: premium-clinic.ru
Болезнь Вильсона ( Болезнь Вестфаля-Вильсона-Коновалова , Болезнь Вильсона-Коновалова , Гепатолентикулярная дистрофия , Гепатоцеребральная дистрофия , Лентикулярная прогрессирующая дегенерация )
Болезнь Вильсона — наследственное заболевание, передающееся по аутосомно-рецессивному типу. Возникает в условиях мутаций в гене АТР7В, кодирующем белок медьтраснпортирующей АТФазы печени. Характерный признак болезни Вильсона — накопление меди в различных органах и тканях, в большей степени в печени и базальных ганглиях.
Болезнь Вильсона может протекать в брюшной, ригидно-аритмогиперкинетической, дрожательной или экстрапирамидно-корковой форме. Диагностика болезни Вильсона включает офтальмологическое обследование, биохимические анализы мочи и крови, МРТ или КТ головного мозга. Основу патогенетической терапии составляют тиоловые препараты, которые могут приниматься в течении нескольких лет и даже пожизненно.
МКБ-10
E83.0 Нарушения обмена меди
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение болезни Вильсона
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Болезнь Вильсона — наследственное заболевание, передающееся по аутосомно-рецессивному типу. Возникает в условиях мутаций в гене АТР7В, кодирующем белок медьтраснпортирующей АТФ-азы печени. Характерный признак болезни Вильсона — накопление меди в различных органах и тканях, в большей степени в печени и базальных ганглиях. Первооткрыватель заболевания — А.К.
Вильсон, описавший заболевание в 1912 году, в отечественной медицине — Н.А. Коновалов. Патогенез болезни Вильсона был выявлен в 1993 году. Понятию «болезнь Вильсона» соответствуют также: болезнь Вильсона-Коновалова, болезнь Вестфаля-Вильсона-Коновалова, дистрофия гепатоцеребральная, дистрофия гепатолентикулярная, дегенерация лентикулярная прогрессирующая.

Болезнь Вильсона
Причины
Ген АТР7В картирован на длинном плече хромосомы 13 (13q14.3-q21.1). Организм человека содержит около 50-100 мг меди. Суточная потребность меди для человека — 1-2 мг. 95% абсорбированной в кишечнике меди, транспортируется в форме комплекса с церулоплазмином (один из глобулинов сыворотки, синтезируемых печенью) и только 5% в форме комплекса с альбумином.
Кроме того, ион меди входит в состав важнейших метаболических ферментов (лизилоксидаза, супероксиддисмутаза, цитохром-С-оксидаза и др.). При болезни Вильсона происходит нарушение двух процессов обмена меди в печени — биосинтез главного медьсвязывающего белка (церулоплазмина) и выведение меди с желчью, следствием чего становится повышение уровня несвязанной меди в крови. Концентрация меди в различных органах (чаще всего в печени, почках, роговице и головном мозге) увеличивается, что приводит к их токсическому поражению.
Классификация
Согласно классификации Н.В. Коновалова различают пять форм болезни Вильсона:
- брюшная
- ригидно-аритмогиперкинетическая
- дрожательно-ригидная
- дрожательная
- экстрапирамидно-корковая
Симптомы
Для болезни Вильсона характерен клинический полиморфизм. Первые проявления заболевания могут появиться в детстве, юношестве, в зрелом возрасте и гораздо реже в зрелом возрасте. В 40-50% случаев Болезнь Вильсона манифестирует с поражения печени, в остальных — с психических и неврологических расстройств. С вовлечением в патологический процесс нервной системы обнаруживается кольцо Кайзера-Флейшера.
Брюшная форма развивается преимущественно до 40 лет. Характерный признак — тяжелое поражение печени по типу цирроза печени, хронического гепатита, фульминантного гепатита.
Ригидно-аритмогиперкинетическая форма манифестирует в детском возрасте. Начальные проявления — мышечная ригидность, амимия, смазанность речи, трудности при выполнении мелких движений, умеренное снижение интеллекта. Для этой формы заболевания характерно прогрессирующее течение, с наличием эпизодов обострения и ремиссии.
Дрожательная форма возникает в возрасте от 10 до 30 лет. Преобладающим симптомом является тремор. Кроме того, могут наблюдаться брадикинезия, брадилалия, тяжелый психоорганический синдром, эпилептические приступы.
Экстрапирамидно-корковая форма встречается весьма редко. Ее начало схоже с началом какой-либо из вышеперечисленных форм. Для нее характерны эпилептические припадки, экстрапирамидные и пирамидные нарушения и выраженный интеллектуальный дефицит.
Диагностика
Офтальмологическое исследование с помощью щелевой лампы выявляет кольцо Кайзера-Флейшера. Биохимические исследования мочи обнаруживают повышенную экскрецию меди в суточной моче, а также снижение концентрации церулоплазмина в крови. С помощью визуализационных методов (КТ и МРТ головного мозга) обнаруживают атрофию полушарий большого мозга и мозжечка, а также базальных ядер.
При диагностике болезни Вильсона неврологу необходимо дифференцировать ее от паркинсонизма, гепатоцеребрального синдрома, болезни Геллервордена-Шпатца. Основным дифференциально-диагностическим признаком этих заболеваний является отсутствие характерных для болезни Вильсона кольца Кайзера-Флейшера и расстройств обмена меди. Для подтверждения болезни Вильсона проводится генодиагностика.
Лечение болезни Вильсона
Основой патогенетического лечения является назначение тиоловых препаратов, в первую очередь — D-пеницилламина либо унитиола. Главное преимущество купренила — низкая токсичность и возможность длительного приема при отсутствии побочных эффектов. Его назначают по 0,15 г (1 капсула) в сутки (только после еды), в дальнейшем, в течение 2,5-3 месяцев дозу увеличивают до 6-10 капсул/сутки (оптимальная доза). Лечение D-пеницилламином проводится годами и даже пожизненно с небольшими перерывами (на 2-3 недели) в случае появления побочных эффектов (тромбоцитопения, лейкопения, обострения язвенной болезни желудка и т. д.).
Унитиол назначают в случае непереносимости (плохой переносимости) D-пеницилламина. Длительность одного курса лечения — 1 месяц, после чего лечение приостанавливают на 2,5-3 месяца. В большинстве случаев наступает улучшение общего состояния пациента, а также регресс неврологических симптомов (скованности, гиперкинезов). В случае доминирования гиперкинезов рекомендовано назначение небольших курсов нейролептиков, при ригидности — леводопы, карбидопы, тригексифенидила.
В случае тяжелого течения болезни Вильсона, при неэффективности консервативного лечения за рубежом прибегают к трансплантации печени. При положительном исходе операции состояние пациента улучшается, восстанавливается обмен меди в организме. В дальнейшем лечение пациента составляет иммуносупрессивная терапия. В России на сегодня постепенно внедряется в клиническую практику метод биогемоперфузии с изолированными живыми клетками селезенки и печени (т. н. аппарат «вспомогательная печень). Немедикаментозное лечение состоит в назначении диеты (стол №5) в целях исключения продуктов богатых медью (кофе, шоколад, бобовые, орехи и т. д.).
Прогноз и профилактика
В случае своевременного диагностирования болезни Вильсона и проведения адекватной медьснижающей терапии возможна нормализация общего состояние пациента и обмена меди в организме. Постоянный прием тиоловых препаратов по схеме, назначенной врачом-специалистом, позволяет поддерживать профессиональную и социальную активность пациента.
Для предотвращения рецидивов болезни Вильсона рекомендовано проведение лабораторных исследований крови и мочи пациента несколько раз в год. Необходим контроль следующих показателей: концентрация меди, церулоплазмина и цинка. Кроме того, рекомендовано проведение биохимического анализа крови, общего анализа крови, а также регулярные консультации у терапевта и невролога.
Источник: www.krasotaimedicina.ru
Болезнь Вильсона-Коновалова

Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Болезнь Вильсона-Коновалова
Болезнь Вильсона-Коновалова – это генетическое заболевание, при котором в печени и центральной нервной системе скапливается медь.
Болезнь Вильсона-Коновалова или гепатоцеребральная дистрофия — это редкое генетически обусловленное заболевание, при котором нарушается обмен меди и в организме формируются её отложения (преимущественно в печени и центральной нервной системе). Считается, что скрытые носители гена болезни — примерно 1% людей на Земле 1 . Болезнь наследуется по аутосомно-рецессивному типу, то есть для того, чтобы она проявилась, нужно получить дефектный ген от каждого из родителей. Именно поэтому патология встречается очень редко — в среднем 1 случай на 25 тысяч населения. Родители пациента, как правило, не знают о носительстве гена болезни. Заболевание чаще встречается в странах, где разрешены родственные браки. На сегодня известно более 200 вариантов мутаций гена, приводящих к развитию болезни Вильсона-Коновалова 2 .
Причины возникновения
Из-за дефекта гена нарушается синтез белков, осуществляющих функцию транспорта меди. В норме медь, попадающую в организм с продуктами питания, обезвреживают печеночные клетки. Дальше она выводится в желчь и покидает организм естественным путем. При болезни Вильсона-Коновалова этот механизм нарушается.
На первом этапе развития медь накапливается в гепатоцитах (клетках печени), вызывая токсический гепатит. Потом в крови появляется излишек меди: он провоцирует разрушение эритроцитов — гемолитическую анемию. Далее металл начинает откладываться в остальных органах — мозге, роговице. Наконец, из-за отравления мозга медью появляются неврологические нарушения.
Классификация и симптомы болезни Вильсона-Коновалова
В России принята классификация заболевания по клиническим формам:
Самый точный метод диагностики болезни Вильсона-Коновалова — ДНК-тестирование
- брюшная форма — преобладает поражение печени. Первые симптомы брюшной формы обычно появляются в 7–12 лет.
- аритмогиперкинетическая форма — повышенный тонус мышц, судороги, нарушения глотания и речи, снижение интеллекта, психические нарушения. Аритмогиперкинетическая форма, как правило, проявляется в возрасте от 7 до 15 лет.
- дрожательно-ригидная форма. Считается относительно доброкачественной. Преобладает тремор конечностей, ригидность мышц. Выраженность проявлений со стороны внутренних органов и психических нарушений варьирует. Дебют дрожательно-ригидной формы обычно происходит в возрасте от 15 до 25 лет.
- дрожательная форма. Считается одной из самых благоприятных. Тонус мышц не изменен. Выраженное дрожание конечностей. Интеллект сохранен, проявления со стороны внутренних органов минимальны. Дрожательная форма может проявиться в 20-30 и даже 50 лет.
- экстрапирамидно-корковая форма. Преобладают двигательные и психические нарушения: центральные парезы, эпиприступы, быстрое снижение интеллекта и психиатрические проявления.
Болезнь может возникнуть в любом возрасте, но чаще всего ее дебют приходится на 11–25 лет. Чем позже появляются симптомы, тем медленней развивается заболевание. Описанные в литературе формы редко встречаются «в чистом» виде. Как правило, отмечаются симптомы со стороны практически всех органов и систем.
Со стороны печени болезнь Вильсона-Коновалова обычно проявляется в виде острого или хронического гепатита с исходом в цирроз печени и портальную гипертензию:
- желтуха;
- повышение температуры;
- тошнота, рвота;
- боль и тяжесть в правом подреберье;
- увеличение печени;
- на поздних стадиях — отеки, асцит, кровотечения (проявления цирроза).
Со стороны нервной системы отмечаются:
- тремор (дрожание) конечностей;
- нарушения походки;
- повышенное слюноотделение;
- маскообразное лицо;
- эпилептические приступы;
- ригидность («застывание») мышц — больные нередко замирают в самых причудливых позах.
Со стороны психики:
- аффективные вспышки;
- снижение интеллекта;
- изменения личности, «дурашливость»;
- галлюцинации, психозы.
Со стороны системы крови:
- гемолиз (распад эритроцитов);
- анемия;
- тромбоцитопения;
- нарушения свертываемости крови.
Со стороны почек:
- повышение уровня креатинина крови;
- отеки;
- микрогематурия (скрытая кровь в моче);
- протеинурия;
- нефролитиаз (камни).
Со стороны эндокринной системы:
- задержка полового созревания;
- гинекомастия;
- гирсутизм;
- ожирение;
- аменорея;
- спонтанные аборты.
Таким образом, клиническая картина складывается сложная и крайне разнообразная, что значительно затрудняет диагностику заболевания.
Диагностика болезни
Нередко болезнь Вильсона-Коновалова диагностируется только на стадии выраженного цирроза. Это связано со сложностями диагностики. Скрининговый тест на заболевание — снижение церулоплазмина в сыворотке крови — может дать как ложноположительные (при циррозе печени другого происхождения, нефротическом синдроме, белковом голодании, мальадсорбции), так и ложноотрицательные (при активном воспалении в печени, приеме гормональных контрацептивов, во время беременности, при рассеянном склерозе) результаты.
Диагностически значимым может быть небольшое снижение количества меди в сыворотке крови и многократное превышение ее нормального количества в моче (более 100 мкг/сут при норме до 40 мкг/сут), но при бессимптомном течении заболевания и эти показатели могут оставаться в пределах нормы.
Поэтому в сомнительных случаях проводят биопсию печени и генетический анализ на наличие дефектного гена.
Традиционные клинические и биохимические анализы крови, как правило, не показательны: возможны анемия, тромбоцитопения, повышение АЛТ, АСТ и билирубина, снижение альбуминов и протромбинового индекса. Но все эти признаки характерны для большинства заболеваний печени, а не только для болезни Вильсона-Коновалова.
Лечение болезни Вильсона-Коновалова
Для детоксикации назначают препарат, связывающий тяжелые металлы, в том числе медь (D-пеницилламин или триентин). В первые недели терапии состояние пациента может ухудшаться, так как лекарство выводит медь из печени и на некоторое время ее концентрация в крови повышается. Постепенно больному становится лучше.
Принимать препарат для удаления излишков меди из организма необходимо пожизненно, перерывы могут спровоцировать рецидив болезни с развитием острой печеночной недостаточности. Важно: лекарство связывает не только медь, но и витамин В6, поэтому его недостаток нужно восполнять.
Для поддержания функции печени рекомендованы препараты на основе урсодезоксихолевой кислоты (урсосан). Она защищает орган от токсического влияния меди, улучшает качество желчи и её отток. При болезни Вильсона-Коновалова необходимы периодические курсовые приемы УДХК. Дозировку лекарства и количество таких курсов в год нужно уточнять у врача-гастроэнтеролога.
В тяжелых случаях необходима пересадка печени.
Прогноз и профилактика
При ранней диагностике и своевременно начатом лечении прогноз благоприятный — продолжительность жизни пациентов не отличается от средней в популяции. При поздней диагностике прогноз резко ухудшается, так как изменения со стороны печени необратимы.
Профилактика заключается в генетическом консультировании перед планированием беременности.
1 Нарушения обмена меди (болезнь Вильсона) у детей. Федеральные клинические рекомендации, 2016.
2 Е.Ю. Ерёмина. Болезнь Вильсона-Коновалова. Вестник современной клинической медицины, 2011.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Помните: самолечение может вам навредить. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору:
Рейтинг:
5.00
Румянцев Виталий Григорьевич Гастроэнтеролог Стаж 42 лет Приём от 5700 руб. Записаться Телефон для записи:
+7 (499) 116-78-59
Источник: vseopecheni.ru